- Approach Considerations
- Parotidektomie
- Incize a vytvoření laloku
- Identifikace a disekce lícního nervu
- Odstranění tkáně příušní slinné žlázy
- Rekonstrukce a uzávěr
- Komplikace zákroku
- Poranění lícního nervu
- Gustatorní pocení (Freyův syndrom)
- Únik slin
- Ušní necitlivost
- Obličejová asymetrie
- Nekróza laloku
- Recidiva nádoru
Approach Considerations
Incisions should be camouflaged in normal facial contours. Postaurikulární a krční řezy jsou navrženy tak, aby vznikly laloky se širokou základnou, aby se zabránilo dlouhým ostrým rohům, které jsou náchylné ke sníženému průtoku krve a nekróze kůže. Poloha ušního lalůčku by měla být přesně označena pro repozici po ukončení případu.
Pozitivní identifikace a zachování lícního nervu jsou nezbytné, aby se zabránilo neúmyslnému poranění lícního nervu. Odborník na chirurgii příušní slinné žlázy je odborníkem na anatomii lícního nervu.
Pokud je to možné, měl by být nádor resekován s okrajem normální příušní tkáně, aby se zabránilo recidivě.
Všechen nezpracovaný povrch žlázy, který zůstane na konci zákroku, by měl být zakryt, aby se zabránilo úniku slin a minimalizovalo se riziko gustatorního pocení (Freyův syndrom).
Parotidektomie
Parotidektomie se provádí následujícím způsobem.
Incize a vytvoření laloku
Kožní řezy se umísťují s ohledem na to, zda je nutná krční disekce (viz Periprocedurální péče). Přední kožní řez může být umístěn buď v preaurikulární rýze, nebo posttragicky, na způsob faceliftu (viz obrázek níže).
 Kosmeticky vedený řez při parotidektomii, navržený pretragicky. Tečkovaná čára označuje vlasovou linii. Incize je vedena postaurikulárně ke žluté značce pro odstranění malé masy, k oranžové značce pro větší operaci a k červené značce, pokud je součástí disekce krku. Všimněte si, že poloha ušního lalůčku byla označena tečkami metylenové modři. Obrázek s laskavým svolením Dr. Jamese Nettervilla.
Kosmeticky vedený řez při parotidektomii, navržený pretragicky. Tečkovaná čára označuje vlasovou linii. Incize je vedena postaurikulárně ke žluté značce pro odstranění malé masy, k oranžové značce pro větší operaci a k červené značce, pokud je součástí disekce krku. Všimněte si, že poloha ušního lalůčku byla označena tečkami metylenové modři. Obrázek s laskavým svolením Dr. Jamese Nettervilla. Pozice ušního lalůčku je vyznačena a řez pokračuje vzadu pod ušním lalůčkem s dostatečnou manžetou kůže, aby nedošlo k podvázání ušního lalůčku a deformaci pixie-ear. Řez pokračuje v různé vzdálenosti směrem dozadu a může být prodloužen do vlasové linie kvůli kosmetice nebo zahnut dolů do výrazného krčního záhybu, aby bylo možné provést krční disekci.
Po přípravě pacienta podle předchozího popisu a provedení řezů se pomocí přirozené roviny na povrchu příušní žlázy vytvoří přední lalok subplatysmálního/subsuperficiálního muskuloaponeurotického systému (SMAS). Tento řez je veden mimo rozsah nádoru, aby se zcela obnažila příušní fascie před tkání, která má být odstraněna.
S velkou opatrností se přistupuje k zygomatickému oblouku, přednímu okraji příušní žlázy a submandibulární fascii, což jsou oblasti, kde ze žlázy vycházejí distální větve lícního nervu.
Zadní lalok se pak zvedne v úrovni sternocleidomastoidní (SCM) fascie. Na nejhořejším konci SCM zasahují některá svalová vlákna do kůže; ta je třeba přetnout. Identifikují se větve velkého ušního nervu a zevní krční žíla a rovina se rozvine povrchově k těmto strukturám.
V tomto bodě se v případě potřeby ostře přetne přední větev velkého ušního nervu a označí se pro reanastomózu. Proximální konec se ponechá obalený fascií SCM, aby se usnadnila reaproximace na konci případu (viz obrázek níže). Často je nutné podvázat zevní krční žílu.
 Velký ušní nerv byl přetnut v blízkosti spojení příušní žlázy a sternocleidomastoidu (SCM). Spojnice je vyznačena přerušovanou čarou. Proximální nerv je ponechán obalený fascií SCM, aby se usnadnila reaproximace na konci případu. Je vidět zadní větev velkého ušního nervu, která prochází SCM více nahoru a byla ponechána neporušená. Obrázek s laskavým svolením Dr. Alexandera Langermana a Dr. Jamese Nettervilla.
Velký ušní nerv byl přetnut v blízkosti spojení příušní žlázy a sternocleidomastoidu (SCM). Spojnice je vyznačena přerušovanou čarou. Proximální nerv je ponechán obalený fascií SCM, aby se usnadnila reaproximace na konci případu. Je vidět zadní větev velkého ušního nervu, která prochází SCM více nahoru a byla ponechána neporušená. Obrázek s laskavým svolením Dr. Alexandera Langermana a Dr. Jamese Nettervilla. Ocas příušní žlázy je elevován od SCM, až je vidět zadní bříško digastrického svalu. Při tomto manévru je třeba sledovat malou nervovou odbočku k zadnímu bříšku digastrického svalu, která není vždy vidět, ale může poskytnout vodítko k umístění lícního nervu. Důležitější je v této oblasti vyhnout se krční a okrajové větvi, které obvykle procházejí přes obličejové žíly a v submandibulární fascii.
Pokud je třeba identifikovat hlavní kmen, zadní žláza se poté oddělí od chrupavky tragu a zevního zvukovodu, přičemž je třeba dbát na zachování perichondria. Tato elevace pokračuje hluboko ke kostně-chrupavčitému spojení. Jakmile je tento krok dokončen, pozornost se zaměří na identifikaci lícního nervu.
Identifikace a disekce lícního nervu
Základní zásadou disekce lícního nervu je vyhnout se jakékoli zbytečné stimulaci nervu. Konkrétní nástroje používané při disekci se u jednotlivých chirurgů liší a zahrnují studenou, bipolární elektrokauterizaci a ultrazvukovou disekci. Většina chirurgů varuje před použitím monopolárního kauteru v těsné blízkosti lícního nervu.
Lícní nerv lze identifikovat některým z následujících 6 způsobů:
-
Linii tympanomastoidního švu lze sledovat až ke stylomastoidnímu otvoru
-
Tzv.tzv. tragalový ukazovák je trojúhelníkové rozšíření chrupavky inferiorně od tragu a naznačuje umístění lícního nervu ve směru jeho inferoanteriorního bodu
-
Zadní bříško digastrického svalu kříží SCM přibližně 1 cm inferiorně a 1 cm superficiálně od místa nervu; je velmi užitečný jako ukazatel hloubky lícního nervu
-
Každou periferní větev, včetně větve k digastrickému svalu, lze sledovat zpět k hlavnímu kmeni, který se pak pitvá obvyklým způsobem. Ve správném nastavení autoři disekují pouze periferní větve, dokud se tumor a okolní manžeta příušní žlázy neuvolní, a neodhalí plně hlavní kmen
-
Styloidní výběžek lze odhalit tupě z horního přístupu a nerv se nachází inferolaterálně od něj. Tento přístup je zvláště užitečný při revizní operaci, protože rovina nad styloidním výběžkem obvykle není předtím vypreparována
-
Maso lze vyvrtat, aby bylo možné identifikovat lícní nerv v případě silně abnormální anatomie, komplikované revizní operace, nebo velkých nádorů přiléhajících ke stylomastoidnímu otvoru
Pokud je plánována úplná disekce nervu, sleduje se po identifikaci hlavního kmene až k pes anserinus, struktuře označující oddělení cervikofaciální (dolní) a temporofaciální (horní) části (viz obrázek níže).
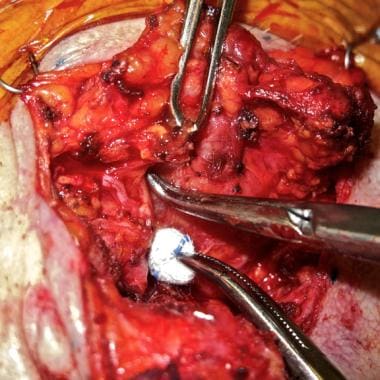
 Hlavní kmen lícního nervu (hvězdička) byl odhalen až k pes anserinus, místu rozvětvení horní (U) a dolní (L) divize. Obrázek pořízen s laskavým svolením Dr. Alexandra Langermana.
Hlavní kmen lícního nervu (hvězdička) byl odhalen až k pes anserinus, místu rozvětvení horní (U) a dolní (L) divize. Obrázek pořízen s laskavým svolením Dr. Alexandra Langermana. Menší větve jsou pak pečlivě sledovány s cílem zmapovat jejich vztah k nádoru. Typický přístup spočívá v tom, že se začne u nejhořejší větve horního oddílu, případně u nejspodnější větve dolního oddílu, a sleduje se větev až do místa, kde je dobře viditelná od nádoru. Poté následuje další větev a tak dále, dokud nejsou všechny větve v oblasti nádoru uvolněny a nádor mobilizován k odstranění.
Běžnou technikou disekce nervu je použití malého jemného hemostatu nebo nezámkového pravoúhlého disektoru s hladkými čelistmi (McCabeův disektor obličejového nervu) k jemnému nadzvednutí příušní tkáně v přirozené rovině těsně nad každým nervem. Tkáň laterálně od hrotů nástroje a mezi nimi se uzavře bipolárním kauterem a rozdělí a pokračuje se v procesu. Velmi opatrnou a jemnou trakci nervu lze provést pomocí gázy držené v kleštičkách (viz obrázek níže).
 Větve lícního nervu se rozříznou v přirozené rovině těsně povrchově k nervu pomocí McCabeova disektoru. Aplikuje se jemná zpětná trakce pomocí malé gázové houbičky a volná žláza se odtáhne svorkou, aby se zajistila trakce směrem dopředu. Obrázek se svolením Dr. Alexandera Langermana.
Větve lícního nervu se rozříznou v přirozené rovině těsně povrchově k nervu pomocí McCabeova disektoru. Aplikuje se jemná zpětná trakce pomocí malé gázové houbičky a volná žláza se odtáhne svorkou, aby se zajistila trakce směrem dopředu. Obrázek se svolením Dr. Alexandera Langermana. V případě malignity, zejména pokud je přítomna předoperační dysfunkce lícního nervu, se zvažuje přerušení nervů spojených s nádorem a jejich označení nevstřebatelnými stehy pro interpozici nebo jiný vhodný štěp buď na závěr odstranění nádoru, nebo později. Techniky reparace a rehabilitace obličejových nervů jsou popsány na jiném místě (viz Reparace obličejových nervů).
Odstranění tkáně příušní slinné žlázy
Pokud má být odstraněna celá žláza, a ne pouze manžeta žlázy kolem nádoru, vypreparují se a mobilizují všechny větve obličejového nervu a poté se odstraní hluboká tkáň příušní slinné žlázy mezi větvemi. Pokud je nutné odstranit nádor z hlubokého laloku laterálním přístupem (jako v případě nádoru zasahujícího mezi větve nervu z povrchového laloku), někteří autoři doporučují selektivní rozdělení některých větví nervu s okamžitou reanastomózou po odstranění nádoru, aby se zabránilo roztažení větví a způsobení trvalé dysfunkce.
Po dokončení odstranění tkáně lze obličejový nerv otestovat ručním stimulátorem nebo monitorovací sondou, aby se potvrdilo, že není poškozen. Opakované zbytečné stimulaci nervu je však třeba se vyhnout z obavy z možného poranění.
Po šetrném probuzení pacienta a jeho zotavení z anestezie se vyšetří funkce motorického nervu v obličeji. Pokud nebyl lícní nerv identifikován jako neporušený a pacient se probudí s hustou paralýzou, která přetrvává i po skončení účinku jakéhokoli lokálního anestetika, je třeba zvážit reexploraci. Pokud je známo, že nerv je intaktní, lze pacienta uklidnit, že mírná pooperační slabost lícního nervu obvykle zcela odezní.
Rekonstrukce a uzávěr
Po dokončení resekce a provedení případné opravy nebo transplantace lícního nervu se pozornost obrací k uzávěru. Hlavním cílem rekonstrukce je (1) zakrytí zbývajícího nezpracovaného povrchu žlázy, (2) obnovení normálních kontur obličeje a (3) zajištění krytí lícního nervu a spolehlivé roviny disekce pro případ, že by se ukázalo, že je nutná reoperace.
K rekonstrukci se používá mnoho technik. U malých resekcí lze často primárně uzavřít příušní pouzdro. U větších resekcí lze defekt vyplnit autologním bukálním nebo abdominálním tukem (viz první obrázek níže) nebo acelulární dermis (viz druhý obrázek níže).
 Do defektu po parotidektomii byl implantován abdominální tuk s připojenou dermis. Tuk si v průběhu času dobře zachovává objem, pokud se s ním zachází atraumaticky, a dermis umožňuje uzavření pouzdra. Obrázek s laskavým svolením Jamese Nettervilla a Alexandra Langermana.
Do defektu po parotidektomii byl implantován abdominální tuk s připojenou dermis. Tuk si v průběhu času dobře zachovává objem, pokud se s ním zachází atraumaticky, a dermis umožňuje uzavření pouzdra. Obrázek s laskavým svolením Jamese Nettervilla a Alexandra Langermana.  Srolovaná acelulární dermis použitá k vyplnění malého defektu po odstranění nádoru příušní žlázy. Obrázek s laskavým svolením Jamese Nettervillea a Alexandra Langermana.
Srolovaná acelulární dermis použitá k vyplnění malého defektu po odstranění nádoru příušní žlázy. Obrázek s laskavým svolením Jamese Nettervillea a Alexandra Langermana. Digastrický sval lze přetnout v místě mezižeberní šlachy a zadní bříško otočit do defektu, nebo lze podobným způsobem použít superiorně založený lalok, který zahrnuje část SCM. Rekonstrukce svalu má však tendenci časem ztrácet objem. U masivních resekcí zahrnujících odstranění mandibuly nebo kůže zahrnují možnosti kožní (např. cervikofaciální), myokutánní (např. pectoralis major) a volné laloky.
Pro rekonstrukci velkého ušního nervu se fascie vedle protilehlých konců přerušeného nervu sešijí dohromady, aby byla umožněna neurorhafie bez napětí. Poté se do perineuria umístí přerušované nylonové stehy 8-0 nebo 9-0, aby se nerv znovu přiblížil. Pokud nelze nerv reaproximovat, někteří autoři doporučují proximální konec nervu odstřihnout nebo zakopat, aby se zabránilo vzniku neuromatu, ačkoli důkazy o účinnosti těchto technik chybí.
Po dokončení rekonstrukce se přes bodné řezy v zadní části krku nebo ve vlasové části umístí uzavřené sací drény. Poté je kůže uzavřena ve vrstvách přerušovaným způsobem. Aby se předešlo deformaci typu pixie-ear, dbá se na to, aby ušní lalůček nebyl nadměrně napínán.
Komplikace zákroku
Potenciální komplikace parotidektomie zahrnují poranění lícního nervu, Freyův syndrom, únik slin, znecitlivění ucha, asymetrii obličeje, nekrózu laloku a recidivu nádoru.
Poranění lícního nervu
Neúmyslné poranění lícního nervu je nejničivější komplikací operace příušní žlázy. Ve studii operací pro benigní onemocnění byla dočasná pooperační slabost zaznamenána v 18-65 % a trvalá slabost v 0-19 %. Toto riziko musí být s každým pacientem podstupujícím operaci příušní slinné žlázy výslovně diskutováno. I při zdánlivě dokonalé technice může z neznámých důvodů dojít k poranění lícního nervu. Pokud k poranění dojde, je nezbytná včasná diagnóza a citlivý přístup u lůžka pacienta, aby se předešlo dalším komplikacím a minimalizovaly se případné soudní spory.
Pokud je motorické zásobení orbicularis oculi slabé nebo chybí, musí být zavedena agresivní péče o oči, aby se zabránilo vysychání a poranění rohovky. Tato péče zahrnuje používání lubrikantů, zalepování oka na noc a zvlhčovací komory během dne. Konzultace s oftalmologem může být opodstatněná.
Pokud dojde k dlouhodobé paralýze, lze použít statické obličejové rehabilitační techniky, včetně zvednutí obočí, vložení zlatého závaží a kantoplastiky a obličejových závěsů. Vhodné mohou být také dynamické techniky nebo reparace nervů.
Gustatorní pocení (Freyův syndrom)
Aberrantní inervace kožních potních žláz nad příušní slinnou žlázou postgangliovými parasympatickými slinnými nervy vede k lokalizovanému pocení při jídle nebo slinění. To bylo zaznamenáno u 2-80 % pacientů v závislosti na metodě diagnózy ; přijatelný výskyt by byl na dolní hranici tohoto rozmezí, pokud je snaha o uzavření příušního pouzdra nebo rekonstrukci defektu příušní žlázy.
Incidence Freyova syndromu může souviset s množstvím odstraněné žlázy. Předpokládá se, že čím větší je množství odstraněné tkáně příušní žlázy, tím větší množství surového povrchu je k dispozici pro aberantní inervaci kůže. K minimalizaci tohoto rizika se autoři snaží mezi žlázu a kůži vložit kapsulu žlázy, autologní tkáň nebo implantabilní biologický materiál.
Pokud se Freyův syndrom rozvine, lze použít různé intervence, včetně lokální aplikace antiperspirantu, injekce botulotoxinu a chirurgické interpozice tkáně (např. temporoparietální fascie nebo SCM) nebo implantabilního materiálu (např. acelulární dermis). Chirurgické přístupy s sebou nesou rizika spojená s reoperací, ale obvykle jsou účinné při minimalizaci nebo odstranění Freyova syndromu.
Únik slin
Drsný povrch žlázy může u 1-14 % pacientů vést k hromadění slin pod kůží (sialocele) nebo úniku slin z rány (slinná píštěl).
Konzervativní opatření zahrnují drenáž sialocelek pomocí tlakových obvazů. Salivární píštěl lze ošetřit lokální revizí rány, pokud je přítomen únik s nízkým průtokem. Botulotoxin tím, že blokuje uvolňování acetylcholinu z postgangliových parasympatických vláken, vede ke snížení průtoku slin a v několika malých sériích byl zaznamenán jako pozoruhodně účinný. Recidivující únik slin může vyžadovat chirurgickou reexploraci.
Ušní necitlivost
Hypoestezie v distribuci velkého ušního nervu se vyskytuje téměř u všech pacientů podstupujících operaci příušní slinné žlázy. U některých pacientů se znecitlivění časem zmírní. Její výskyt lze snížit snahou o zachování velkého ušního nervu. Pokud je nutné obětovat velký ušní nerv, autoři provádějí neurorhafii na závěr případu, kdykoli je to možné.
Obličejová asymetrie
Význam defektu a výsledné obličejové asymetrie po parotidektomii souvisí s množstvím odstraněné žlázy a štíhlostí pacienta. Pacienti s větším množstvím podkožního tuku mohou být schopni lépe skrýt malé defekty než hubení pacienti, a proto nemusí vyžadovat rekonstrukci. Autoři se přiklánějí k rekonstrukci většiny defektů, pokud se jedná o potenciální asymetrii.
Buněčná dermis, srolovaná a implantovaná do defektu, může jak rekonstruovat normální kontury obličeje, tak sloužit k uzavření pouzdra příušní žlázy a překrytí nezpracovaného povrchu žlázy.
Lokální rotace zadního bříška digastrického svalu může vyplnit středně velké defekty a nemá za následek významnou morbiditu. K vyplnění velkých defektů lze použít štěp břišního tuku, který při pečlivém a atraumatickém odběru dlouhodobě zachovává objem. Autoři odebírají tuk připojený k hluboce helializované dermis, aby usnadnili implantaci a uzavření pouzdra.
Nekróza laloku
Vhodná konstrukce kožních řezů může minimalizovat nekrózu distálního laloku. Pokud k nekróze laloku dojde, obvykle postačí vhodná lokální péče a uklidnění.
Recidiva nádoru
Nádory příušní žlázy mohou recidivovat v důsledku pozitivních okrajů, mikrosatelitů nebo nerozpoznané nervové invaze. Úplná diskuse o různých nádorech příušní žlázy, rozsahu operace příušní žlázy a nutnosti pooperačního ozáření přesahuje rámec tohoto článku. Pro zajištění adekvátní exstirpace a minimalizaci recidivy je třeba dodržovat několik základních zásad.
-
Pokud je obličejový nerv nebo jeho větev hrubě zasažena, mělo by se zvážit obětování nervu, aby se zajistilo jeho úplné odstranění
-
Mělo by se vynaložit veškeré úsilí, aby zůstalo pouzdro nádoru neporušené jak u benigního, tak u maligního onemocnění; pokud dojde k rozlití nádoru, je vhodné hojně proplachovat operační pole
-
Kapsulační disekce maligních nádorů může vést k neúplné excizi v důsledku nerozpoznání mikroskopických rozšíření nádoru; proto by u těchto nádorů měla být odstraněna manžeta zdravé žlázy
-
Kapsulární disekce pleomorfních adenomů je kontroverzní; podle klasického učení se má odstranit manžeta zdravé tkáně kolem nádoru, ale moderní údaje naznačují, že kapsulární disekce nemusí zvyšovat míru recidivy; je třeba najít rovnováhu mezi odebráním manžety zdravé tkáně a minimalizací disekce větví lícního nervu. Manžeta normální příušní žlázy nemusí být velká a široké okraje nejsou u benigního onemocnění nutné.
-
Biopsie velkou jehlou nebo z řezu by se neměly provádět; pokud byly provedeny, měl by být bioptický trakt pokud možno odstraněn v návaznosti na chirurgický vzorek
.