Úvod do problematiky artritidy kolene
Arthritida kolene je onemocnění, které postihuje více než čtyři miliony Američanů ročně, vzniká při degenerativních změnách chrupavky, která lemuje kolenní kloub.
Kolenní kloub je složitá struktura se třemi hlavními oddíly, které mají jednotlivé funkce a struktury: vnitřní (mediální) oddíl a vnější (laterální) oddíl jsou tvořeny skloubením (neboli spojením) nejnižší části stehenní kosti (femuru) a nejvyšší části holenní kosti (tibie). Třetí oddíl kolene je tvořen čéškou (patelou) a přední částí kosti stehenní a nazývá se „patelo-femorální kloub“.
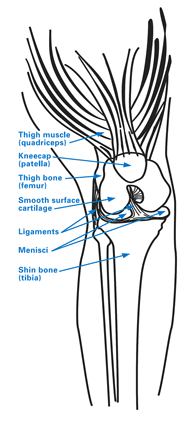
Obrázek 1: Schéma anatomie kolene včetně patelo-femorálního oddílu, který se nachází za čéškou (patelou). Kliknutím na obrázek jej zvětšíte.
Zatímco první dva kompartmenty jsou pro pacienta nejdůležitější při chůzi po rovném terénu, třetí kompartment (patelo-femorální kloub) se podílí na činnostech, jako je chůze po šikmém terénu, chůze do a ze schodů, klečení, dřepy a vstávání ze sedu.
Artritida kolene často postihuje dva nebo více kompartmentů kolene. Ve vzácných případech však může být artritida izolována na patelofemorální kompartment. Toto onemocnění, které se častěji vyskytuje u žen, je charakterizováno bolestí v přední části kolene (za čéškou neboli patelou), která se obvykle zhoršuje, když pacient chodí po šikmém terénu, stoupá a sestupuje ze schodů, klečí, dřepuje a vstává ze sedu (zatímco chůze po rovném terénu často není ovlivněna).
Diagnostika artritidy kolene
„Patellofemorální artritida je diagnostikována, když je na rentgenovém snímku nebo magnetické rezonanci vidět úbytek chrupavky v kloubu a není postižen žádný jiný kompartment kolene,“ vysvětluje doktor Friedrich Boettner, asistent ortopedického chirurga v Hospital for Special Surgery (HSS). (Poznámka: U mnoha pacientů s osteoartrózou kolene se onemocnění nejprve vyvine v mediálním kompartmentu kolene a následně se u nich vyvine patelofemorální artritida; tento článek se však zaměřuje na pacienty, u nichž se vyvine artritida omezená na patelofemorální kloub.)
Podle doktorky Beth Shubin Steinové, asistentky ošetřujícího ortopedického chirurga v nemocnici Hospital for Special Surgery, je patelofemorální artritida častější u žen než u mužů. Na základě rentgenových snímků a vyšetření magnetickou rezonancí může lékař určit, zda jste nositelem anatomických faktorů, které vás k tomuto onemocnění dále předurčují: rentgenovým parametrem, který je u pacientů s izolovanou patelofemorální artritidou často abnormální, je „úhel Q“.
Úhel Q se určuje mezi čtyřhlavým svalem stehenním probíhajícím po přední straně stehna a jeho úponem přes patelární šlachu pod kolenním kloubem. Čéška je vnořena do tohoto „muskulotendinózního komplexu“, který umožňuje pacientovi narovnat koleno. Pohybuje se po dokonale přizpůsobené „kolejnici“, kterou poskytuje stehenní kost, podobně jako vlak po kolejích.
Úhel Q přesahující normální rozmezí znamená, že čéška je tažena do strany (do strany) a kloub již není kongruentní. Tím je patelofemorální kloub abnormálně namáhán, což vede k postupnému opotřebení měkkého polštáře kloubu (chrupavky). Dr. Shubin Stein poznamenává: „Ženy mají obvykle vyšší úhel Q než muži, což je předurčuje k tomuto stavu, který se typicky projevuje během třetího a čtvrtého desetiletí života.“
Dalším faktorem, který predisponuje pacienty k patelofemorální artritidě, je nadměrná anteverze kyčelního kloubu, což je stav, kdy se krček stehenní kosti v kyčelní jamce otáčí příliš dopředu, což vede k dodatečnému laterálnímu (bočnímu) tahu na čéšku.
Kromě toho je patelofemorální artritida častější u pacientů s patelofemorální dysplazií. U těchto pacientů je drážka trochlea (na straně femuru) deformovaná a již neodpovídá povrchu pately, čímž se zvyšuje kontaktní napětí, a proto dochází k časnému poškození chrupavky.
U některých pacientů s volnými patelárními vazy a již zmíněnými anatomickými abnormalitami, které vedou k závažnému „maltracking“ pately, může dojít k epizodám úplného „vykolejení“ (dislokace) pately. „Tento stav – známý jako patelární nestabilita – také predisponuje pacienty k časné patelofemorální artritidě, protože každá epizoda vykloubení dále poškozuje povlak chrupavky na čéšce a/nebo trochleu,“ vysvětluje Dr. Shubin Stein.
Anatomické jevy, které vedou k patelofemorální artritidě, obvykle postihují obě nohy. Proto se u pacientů může objevit podobný problém u obou kolen. Ortoped posoudí, zda je nutné vyšetřit obě kolena, i když pacient může pociťovat bolest pouze v jednom koleni.
Léčba artritidy kolene
Nechirurgická léčba
Podle doktora Alejandra Gonzaleze Della Valle, asistenta ortopeda na HSS: „V počátečních stadiích nezpůsobuje patelofemorální artritida výraznou bolest ani invaliditu. Mnoho postižených jedinců může být schopno ujít kilometry po rovném terénu – i když nerovný terén může způsobovat nepohodlí – a zachovat si dobrou ohebnost a rozsah pohybu v koleni. V důsledku toho může být stav relativně pokročilý, než pacient vyhledá léčbu.“
Při zjištění patelofemorální artritidy může ortoped v závislosti na stupni poškození chrupavky doporučit adaptační opatření, jako je vyhýbání se schodům a nízkému sezení nebo umístění polštáře na židli, aby bylo vstávání pohodlnější. Může být také předepsána fyzikální terapie k posílení a protažení čtyřhlavého svalu stehenního a ke kompenzaci úbytku chrupavky a zároveň ke zlepšení sledování čéšky při pohybu.
Většina pacientů může zpočátku dosáhnout dobré úlevy od bolesti užíváním paracetamolu (Tylenol) nebo nesteroidních protizánětlivých léků (NSAID), jako je ibuprofen (Advil a Motrin) nebo naproxen (Aleve). Pacientům mohou ulevit od bolesti také některé perorální doplňky stravy, jako je glukosamin a chondroitin sulfát, rybí tuk nebo vitamin E. O posledně jmenovaných volně prodejných doplňcích však existuje jen málo údajů.
Vnitrokloubní injekce steroidů (injekce kortizonu) je často užitečnou alternativou ke snížení bolesti a nitrokloubního zánětu a téměř vždy se provádí před zvažovanou operací. Další možností může být injekční aplikace viskosuplementů, které pomáhají lubrikovat kloub a mohou prodloužit účinek steroidní injekce. Neoperační léčba může být úspěšná po delší dobu, zejména u pacientů, kteří nepotřebují chodit do schodů. Dr. Boettner však varuje, že „jakmile patelofemorální artritida vede k narůstajícímu úbytku patelární kosti, může být doporučena operace, aby se předešlo nadměrnému úbytku kosti a obtížím s fixací implantátu.“
„Pokud se chirurg domnívá, že u pacientů s patelofemorální artritidou kost na kost ještě není operace opodstatněná,“ říká dr. Boettner dodává, „může doporučit pravidelná kontrolní vyšetření, včetně rentgenových snímků, aby se ujistil, že u pacienta nedochází ke ztrátě kosti pately a vrubování přední části stehenní kosti.“
Chirurgická léčba
Dr. Shubin Stein upozorňuje, že „věk pacienta a míra poškození chrupavky často určují možnosti chirurgické léčby“. Například u mladších pacientů s mírnými změnami chrupavky může ortoped navrhnout laterální uvolnění, což je zákrok, při kterém se přeříznou napjaté vazy na vnější straně čéšky, aby se dosáhlo lepšího vyrovnání a sledování čéšky a umožnil se plynulejší a méně bolestivý pohyb v kloubu. Většina chirurgů se shoduje, že laterální uvolnění je izolovaně indikováno jen zřídka a nemělo by se provádět, pokud dojde k pokročilejšímu poškození chrupavky.
Alternativně může osteotomie tibiální tuberozity (což je část holenní kosti, ke které se upíná čéšková šlacha), zákrok ke zlepšení Q úhlu a snížení tlaku na patelofemorální kloub, zlepšit patelofemorální symptomy u pacientů s výrazně zvětšeným Q úhlem a relativně dobře zachovaným prostorem patelofemorálního kloubu. Zákroky zachovávající kloub jsou obvykle vyhrazeny pro pacienty mladší 50 let a nejsou již indikovány, jakmile je přítomna významná ztráta chrupavky nebo onemocnění „kost na kost“.
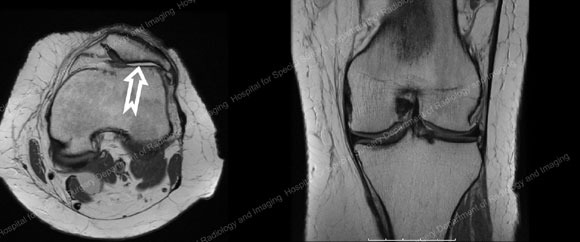
Obrázek 2: Snímky MRI 47letého pacienta zvažovaného k náhradě patelofemorálního kolenního kloubu. Snímky ukazují dobře zachovalý mediální a laterální kompartment a těžkou artritidu v patelofemorálním kompartmentu, zobrazenou za patelou (čéškou) na konci bílé šipky. (© F. Boettner, MD) Kliknutím na obrázek jej zvětšíte.
Totální náhrada kolenního kloubu
Obecně mohou být kandidáty na totální náhradu kolenního kloubu pacienti s artritidou „kost na kost“ nebo s absencí chrupavky v kloubu a silnou bolestí kloubu. „Dozvěděli jsme se však, že zatímco totální náhrada kolenního kloubu je velmi dobrou možností léčby pro pacienty s osteoartrózou celého kolene, nemusí být jedinou možností pro pacienty, u kterých se objeví izolovaná patelofemorální artritida,“ říká Dr. Della Valle. „Pacienti s patelofemorální artritidou mají často před operací vynikající rozsah pohybu a po totální náhradě kolenního kloubu mohou ztratit část pohybu. Před operací mohou také chodit na poměrně dlouhé vzdálenosti a velká operace, jako je totální náhrada kolenního kloubu s poměrně dlouhou dobou rekonvalescence, nemusí být pro tyto pacienty atraktivní.“
Částečná náhrada kolenního kloubu
Pacienti se často ptají svého chirurga, proč je nutné nahradit všechny oddíly kolene, když je artritidou postižen pouze jeden (patelofemorální oddíl). U pacientů s pokročilou patelofemorální artritidou a bez postižení mediálního a laterálního kompartmentu kolene může ortoped doporučit patelofemorální náhradu kolene, což je typ částečné náhrady kolenního kloubu. Při tomto zákroku se odstraní artritické plochy na stehenní kosti a čéšce a nahradí se protetickými součástmi, což se trochu podobá krytí zubu, zatímco zbývající oddíly kloubu a všechny kolenní vazy jsou zachovány. Komponenty jsou vyrobeny z kovu a plastu, aby vytvořily nosnou plochu, která hladce klouže a odolává opotřebení.
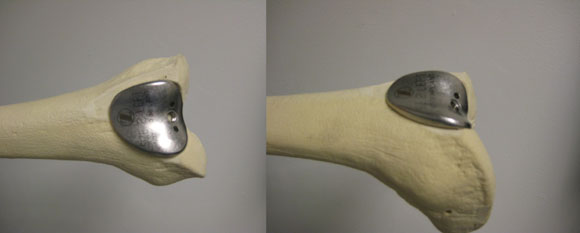
Obrázek 3: Obrázek femorální komponenty patelofemorálního kolenního implantátu. (© F. Boettner, MD) Kliknutím na obrázek jej zvětšíte.
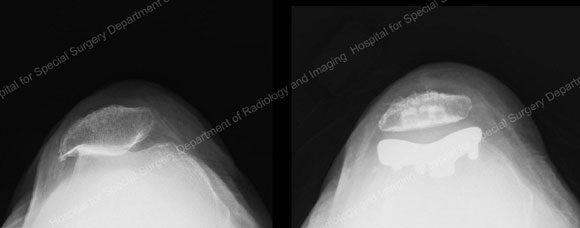
Obrázek 4: Rentgenové snímky patelofemorálního kloubu před (L) a po (R) patelofemorální náhradě kolenního kloubu. (© F. Boettner, MD) Kliknutím na obrázek jej zvětšíte.
Podle Dr. Boettnera se v posledním desetiletí stala populární částečná náhrada kolenního kloubu pro mediální kompartment kolene. „V posledních letech se zvýšil zájem o použití částečných náhrad kolenního kloubu i pro patelofemorální kloub.“
Dr. Boettner shrnuje konsenzus oddělení kyčelního a kolenního kloubu na HSS:
Patelofemorální náhrada kolenního kloubu je možností léčby pro vybrané pacienty s pokročilou artritidou postihující pouze patelofemorální kompartment. U této skupiny pacientů je částečná náhrada kolenního kloubu méně invazivní chirurgickou možností, která může podstatně zmírnit bolest a zlepšit funkci kolene. Při operaci se zachová více kostí, chrupavek a vazů a rekonvalescence je obecně rychlejší než u totální náhrady kolenního kloubu. U mladých pacientů se jakákoli náhrada kolenního kloubu provádí s vědomím, že později v životě může být nutná revizní operace. Patellofemorální náhrada kolenního kloubu má tu výhodu, že pozdější revize na totální náhradu kolenního kloubu může být potenciálně snazší než revize totální náhrady kolenního kloubu.
Služba pro kyčelní a kolenní klouby se však také domnívá, že je třeba zdůraznit, že za optimální kandidáty pro tento zákrok jsou považováni pouze pacienti s degenerativními změnami v patelofemorálním kloubu a adekvátním patelárním postavením. Artróza postihující ostatní kompartmenty a pacienti se špatným vyrovnáním čéšky nedopadají s náhradou patelofemorálního kolenního kloubu dobře.
„Na základě analýzy literatury jsou za ideální kandidáty na náhradu patelofemorálního kolenního kloubu považováni starší pacienti,“ vysvětluje Dr. Della Valle: „Snížená míra aktivity u pacientů starších 75 let snižuje pravděpodobnost uvolnění implantátů a progrese artrózy ve zbývajících kompartmentech kolene, a tím snižuje nejčastější důvody pro revizní operace. Starší pacienti mají také často více zdravotních problémů a jsou vystaveni zvýšenému riziku perioperačních komplikací. Vzhledem k tomu, že patelofemorální náhrada kolenního kloubu je méně invazivní a minimalizuje perioperační ztrátu krve, zdá se být důvodné se domnívat, že pro starší pacienty může znamenat menší riziko.
„Patelofemorální náhrada kolenního kloubu je také obzvláště atraktivní, protože revize totální náhrady kolenního kloubu obvykle nepředstavuje významný problém. Dodržování indikačních kritérií je však klíčové, aby se předešlo méně optimálním funkčním výsledkům a časným revizím,“ uvádí Dr. Della Valle.
U žen ve věku 60 až 75 let s patelofemorální artritidou může být určení optimální operační léčby obtížnější. Vzhledem k tomu, že tyto pacientky mohou čelit nutnosti revize patelofemorální náhrady kolenního kloubu někdy mezi 75. a 80. rokem věku – v závislosti na tom, kdy byla provedena první operace – mohou se rozhodnout pro totální náhradu kolenního kloubu, u které je méně pravděpodobné, že bude vyžadovat revizní operaci po 10 letech. „Přestože totální náhrada kolenního kloubu může být spojena s větším nepohodlím po operaci a možností většího omezení rozsahu pohybu, může u této věkové skupiny nutnost revizní operace,“ vysvětluje Dr. Boettner.
Chirurgické výsledky artritidy kolene
Parciální náhrada kolenního kloubu má nízké riziko perioperačních komplikací. Zákrok má však některé potenciální pooperační komplikace stejné jako totální náhrada kolenního kloubu, včetně hluboké žilní trombózy (krevní sraženiny), opožděného hojení rány a infekce implantátu, stejně jako opotřebení a uvolnění implantátu. Další komplikace jsou mnohem méně časté než u totální náhrady kolenního kloubu, včetně poškození nervů nebo nutnosti transfuze krve.
„Zatímco dnes se snažíme minimalizovat operační trauma při totální náhradě kolenního kloubu pomocí minimálně invazivních implantačních technik, částečné náhrady kolenního kloubu jsou skutečně minimálně invazivní, protože šetří velké části kloubu a nemění pohybový vzorec (kinematiku) tím, že zachovávají přední a zadní zkřížené vazy, které se při totální náhradě kolenního kloubu obvykle odstraňují,“ vysvětluje dr. Shubin Stein.
V porovnání s totální náhradou kolenního kloubu urychlí částečná náhrada kolenního kloubu pooperační rehabilitaci a nabízí možnost vynikající funkčnosti. V Hospital for Special Surgery jsme zavedli rehabilitační cestu částečné náhrady kolenního kloubu, která pacientům nabídne propuštění z nemocnice během 1-2 dnů ve srovnání se 3-4 dny po operaci totální náhrady kolenního kloubu. Pacient bude potřebovat intenzivní fyzikální terapii během období, které se pohybuje od šesti týdnů do tří měsíců, aby bylo dosaženo co nejlepšího výsledku.
Jako u mnoha složitých ortopedických zákroků, upozorňuje Dr. Della Valle, je v nejlepším zájmu pacienta vybrat si instituci a chirurga s velkým množstvím zkušeností s prováděním této operace.
Chcete-li se dozvědět více informací o částečné náhradě kolenního kloubu v HSS, navštivte lékařskou doporučovací službu nebo volejte 1 (877) 606-1555.
Aktualizováno:
Autoři

Přítomný ortopedický chirurg, Hospital for Special Surgery
Absolvent ortopedické chirurgie, Weill Cornell Medical College

Attending Orthopedic Surgeon, Hospital for Special Surgery
Professor, Clinical Orthopedic Surgery, Weill Cornell Medical College

Přítomný ortopedický chirurg, Hospital for Special Surgery
Doktorka ortopedické chirurgie, Weill Cornell Medical College
Související články o pacientech
.