ÚVOD
Chronická konstriktivní perikarditida je vzácné onemocnění, které vzniká v důsledku chronického zánětlivého procesu, který způsobuje fibrózu a ztluštění perikardu a vede ke ztrátě elasticity, která omezuje diastolické plnění komor. Perikardiektomie byla stanovena jako jediná léčba, která zlepšuje srdeční dynamiku. V této studii analyzujeme krátkodobé a dlouhodobé výsledky u pacientů operovaných pro chronickou konstriktivní perikarditidu.
METODY
Provedli jsme retrospektivní studii všech pacientů, kteří v našem centru podstoupili perikardiektomii pro chronickou konstriktivní perikarditidu od listopadu 1982 do června 2005. Zahrnuli jsme pacienty s klinickými, echokardiografickými a hemodynamickými známkami perikardiální konstrikce, u nichž byla diagnóza potvrzena patologickou analýzou tkáně resekátu. U pacientů s idiopatickou perikardiální konstrikcí jsme vyloučili jiná systémová onemocnění, jako jsou kolagenopatie a urémie. Tato kritéria splňovalo 31 po sobě jdoucích pacientů: 17 mužů a 14 žen ve věku 51 (21) let. V letech 1982-1990 jsme operovali 6 pacientů, v letech 1991-1997 10 pacientů a v letech 1998-2005 15 pacientů. U všech pacientů byla perikardiektomie provedena ze střední sternotomie bez mimotělního oběhu a s připraveným perfuzním zařízením. Během operace žádný z pacientů nevyžadoval žilní štěpy v důsledku ischemické choroby srdeční. Průměrná doba hospitalizace byla 17 dní (rozmezí 5-46; medián 13). Průměrná doba sledování byla 6,7 roku (
Nemocniční úmrtnost byla definována jako úmrtí ≤30 dní po operaci nebo v nemocnici. Rozdíly mezi spojitými proměnnými pacientů, kteří přežili, a těch, kteří zemřeli po ≤ 6 měsících, byly stanoveny pomocí neparametrického Mannova-Whitneyho U testu. Kvalitativní proměnné byly analyzovány pomocí χ2. Kumulativní pravděpodobnost přežití byla stanovena pomocí Kaplan-Meierových křivek přežití. Výsledky jsou vyjádřeny v procentech a jako průměr (SD) a jako medián, pokud rozložení proměnných nebylo normální. Hodnoty P
VÝSLEDKY
Etiologie perikarditidy byla idiopatická u 15 (48 %) pacientů, tuberkulózní u 9 (29 %), po radioterapii u 3 (9 %), neoplazie u 2 (6 %) a po operaci srdce u 2 (6 %). Obrázek 1 ukazuje rozložení příčin chronické konstriktivní perikarditidy v letech 1982-1990, 1991-1997 a 1998-2005. Pooperační konstrikce se klinicky prezentovala ≥ 14 let po operaci pro chlopenní srdeční vadu a prezentace po radioterapii byla ≥ 6 let po léčbě Hodgkinovy choroby.
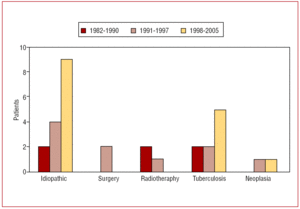
Obrázek 1. Časové rozložení příčiny chronické konstriktivní perikarditidy u pacientů, kteří podstoupili perikardiektomii
Mediální vývoj příznaků byl 17 (1-120; 5) měsíců. Tabulka 1 uvádí hodnocené proměnné. Při klasifikaci pacientů podle předoperační funkční třídy New York Heart Association (NYHA) jsme zjistili, že 9 (29 %) pacientů patřilo do třídy I, 21 (67 %) do třídy II-III a 1 (3 %) do třídy IV.

Nemocniční mortalita byla 16 % (5/31 pacientů). Mortalita byla rozdělena mezi 3 období následovně: V letech 1982-1990 bylo operováno 0 ze 6 pacientů, v letech 1991-1997 3 z 10 pacientů a v letech 1998-2005 2 z 15 pacientů. Příčinou úmrtí byl nízký srdeční výdej v důsledku selhání pravé komory se zvýšeným plnicím tlakem komor u 3 pacientů, septický šok v souvislosti se srdečním selháním u 1 pacienta a krvácení v důsledku trhliny v síni, hypokoagulace a hypovolemického šoku u 1. Ze 14 pacientů v předoperační funkční třídě NYHA III-IV zemřeli 3 (21,4 %) na srdeční selhání; ze 17 pacientů ve funkční třídě I-II zemřel 1 na srdeční selhání a 1 na krvácení (2/17 pacientů; 11,7 %). Nezjistili jsme žádný vztah mezi klinickými, echokardiografickými nebo hemodynamickými proměnnými, dobou vývoje příznaků a úmrtností. Přítomnost radiologické kalcifikace nebyla spojena se zvýšenou mortalitou: 6 pacientů s kalcifikací přežilo a 2 zemřeli na srdeční selhání.
Obrázek 2 ukazuje předoperační a pooperační funkční třídu 26 přeživších. U 6 pacientů se funkční třída navzdory operaci výrazně nezlepšila a u 1 pacienta, který podstoupil radioterapii, se postupně zhoršovala.
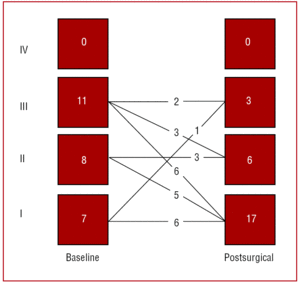
Obrázek 2. Funkční třída se u 6 pacientů navzdory operaci výrazně nezlepšila a u 1 pacienta se postupně zhoršovala. Funkční třída před a po perikardiektomii pro chronickou konstriktivní perikarditidu.
Během sledování zemřeli 4 pacienti: 1 na pozdní srdeční selhání (po ozařování), 2 na neoplazii (1 pacient s Hodgkinovým lymfomem v důsledku pleurálního mezoteliomu a 1 na metastazující adenokarcinom). Zbývající pacient zemřel na cévní mozkovou příhodu. Kumulativní pojistně-matematická pravděpodobnost přežití byla 82 % po 6 měsících, 82 % po 1-9 letech a 64 % po 10 letech (obrázek 3).
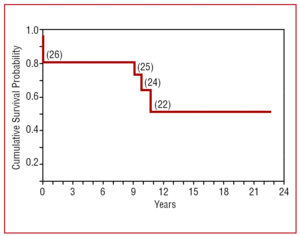
Obrázek 3. Kumulativní pravděpodobnost přežití pacientů podstupujících perikardiektomii pro chronickou konstriktivní perikarditidu. V závorkách je uveden počet ohrožených pacientů v jednotlivých obdobích.
DISKUSE
V minulosti byla nejčastější etiologií chronické konstriktivní perikarditidy tuberkulóza a v některých zemích je příčinou poloviny perikardiektomií.1 V některých centrech může být perikarditida po ozáření mediastina příčinou operace u třetiny pacientů.2 V našem centru byla nejčastější příčinou idiopatická perikarditida. Chronická konstriktivní perikarditida po operaci srdce je vzácná a objevuje se až několik let po zákroku. Incidence této komplikace se pohybuje v rozmezí 0,025-0,3 %.3 V našem souboru jsme nalezli pouze 2 pacienty s konstrikcí po operaci mitrální chlopně.
Nemocniční mortalita byla 16 %. V jiných sériích se mortalita pohybuje mezi 5,3 % a 15 %.1 Hlavní příčinou mortality v bezprostředním pooperačním období byl syndrom nízkého srdečního výdeje se selháním pravé komory. Ten byl příčinou 4 z 5 úmrtí v naší studii. McCaughan et al.3 zjistili, že u 28 % pacientů se po perikardiektomii vyskytl syndrom nízkého výdeje nezávisle na rozsahu resekce perikardu a že to souvisí s dysfunkcí komor spojenou s dilatací srdce a atrofií myokardu.3,4 Po perikardiektomii se symptomy většiny pacientů zlepší, i když klinická odpověď může být pomalá a trvat měsíce. Při pozdním sledování (průměrně 21 měsíců) ukazuje srdeční doppler normální diastolickou funkci pouze u 40 % pacientů v bezprostředním pooperačním období a že 43 % pacientů má konstriktivně-restriktivní diastolický vzorec.5
V našem souboru byl počet studovaných pacientů malý, protože chronická konstriktivní perikarditida je poměrně vzácná, a to může vysvětlovat, proč nemůžeme identifikovat faktory se špatnou prognózou. Nemocniční mortalita byla spojena s vyšším věkem, délkou trvání příznaků, funkční třídou, přítomností fibrilace síní, dysfunkcí levé komory, selháním ledvin, hyponatremií, hyperbilirubinémií a zvýšeným tlakem v pravé síni.6-8 Z hlediska etiologie znamená perikardiektomie po ozáření mediastina nejhorší prognózu s mírou pozdního přežití 1 zjistili snížení mortality z 16 % na 11 % v průběhu 32 let, které přičítali zlepšení perioperační péče. V našem souboru mortalita nesouvisela s analyzovanými obdobími.
Počítačová tomografie a magnetická rezonance jsou diagnostické techniky, které jsou zvláště účinné při určování rozsahu zúžení a hodnocení přítomnosti kalcifikací a stupně fibrózy nebo atrofie přilehlého myokardu.9 Měli bychom mít na paměti, že těžká chronická konstriktivní perikarditida může způsobit minimální ztluštění perikardu, zatímco podstatné ztluštění perikardu nemusí způsobit žádnou konstrikci.
Pokud jde o chirurgický přístup, McCaughan a spol.3 uvádějí pooperační výsledky, které neprokázaly žádné rozdíly mezi levostrannou anterolaterální torakotomií a střední sternotomií. Ačkoli první z nich umožňuje dobrou expozici a uvolňuje levou komoru, my dáváme přednost mediální sternotomii, protože nám umožňuje resekovat celý anterolaterální parietální perikard mezi oběma frenickými nervy, usnadňuje excizi nebo epikardiolýzu viscerálního perikardu v tenčích stěnách s menším tlakem v pravé síni a venas cavas a umožňuje nám prozkoumat pleurální dutiny. V místech, kde resekce epikardu není možná z důvodu jeho přilnutí nebo z důvodu krvácení, provádíme lineární řezy nebo extrahujeme proužky umožňující diastolickou dilataci dutin.
Závěrem lze říci, že perikardiektomie zlepšuje nebo zmírňuje symptomy u většiny pacientů s chronickou konstriktivní perikarditidou v pozdním sledování. Vznik pooperačního syndromu nízkého výdeje je hlavní příčinou relativně vysoké nemocniční mortality. Během následného sledování se u podskupiny pacientů neprojevuje žádné zjevné klinické zlepšení v důsledku úplného obnovení diastolické srdeční funkce, možná kvůli přilehlým fibrotickým změnám myokardu. Identifikace pacientů s fibrózou a/nebo atrofií myokardu může pomoci snížit morbiditu a mortalitu
.