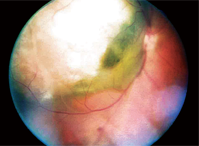
1. Et fundusfoto af vores patients højre øje.
En 65-årig hvid mandlig indsat præsenterede sig på en statslig fængselsanstalts øjenklinik med en klage over “fejl” i synet på hans venstre øje. Dette var sket i omkring tre uger; han benægtede fotopsi. Patientens systemiske anamnese var signifikant for hypertension, hjerteproblemer (han havde fået udskiftet to klapper) og type 2-diabetes, som blev kontrolleret med oral medicinering.
Hans okulære anamnese var signifikant for “langvarig” blindhed på hans højre øje.
Ved yderligere spørgsmål om denne langvarige blindhed fik vi at vide, at patienten 15 år tidligere havde set en nethindespecialist, som fortalte ham, at han havde en “fregne” i sit øje. Han oplyste, at han havde mistet synet på højre øje for ca. 10 år siden, men at han ikke havde set en specialist siden dette besøg for 15 år siden.
Diagnostiske data
Ved undersøgelsen var patientens synsstyrke kun lysopfattelse O.D., og 20/25 O.S. Pupillerne målte 4 mm O.D. og 3 mm O.S. og var både runde og reaktive, med en 3+ afferent defekt O.D. Vurdering af det forreste segment var bemærkelsesværdig for nuklear sklerotisk katarakt. Vi foretog en udvidet fundusundersøgelse og konstaterede, at patientens hovedklager skyldtes en bagvedliggende glaslegemsafløsning O.S., som forårsagede en tæt, central glaslegemssynerese. Vi fandt ingen nethindesprængninger eller andet af klinisk betydning på dette øje.
Dilateret fundusundersøgelse af hans højre øje afslørede en stor forhøjet læsion, ca. 12 diskdiametre i størrelse, der strakte sig fra – og inklusive – den temporale optiske disk, forbi den temporale makula og ud over den overlegne arkade. Den var gråhvid i farven med, hvad der syntes at være noget væskeindhold i det inferior-nasale aspekt (figur 1).
Diagnose
Vi stillede en foreløbig diagnose om choroidalmelanom med serøs nethindeløsning og dokumenterede den med fundusfotos.
Behandling og opfølgning
Vi henviste patienten til hospitalets ansatte øjenlæge med henblik på yderligere evaluering og behandling. Ca. to uger senere så øjenlægen ham og tog et fluoresceinangiogram samt en A- og B-scan ultralydsundersøgelse. Tolkningsrapporterne for disse procedurer var ret rudimentære; de angav, at A- og B-skanningerne viste en “solid masse”, og fluoresceinundersøgelsen viste, at massen var fyldt med farvestof i begyndelsen og derefter langsomt forsvandt. Efter disse undersøgelser stillede øjenlægen spørgsmål om differentiering af malignt melanom eller diskiform makuladegeneration. Han henviste patienten til en nethindespecialist, som så ham kun få dage efter konsultationen hos øjenlægen.
Nethindespecialisten diagnosticerede straks et choroidalmelanom og sendte patienten til en oculoplastikspecialist samme dag for at drøfte behandling. Diagnostiske testresultater fra nethindespecialisten og okuplastikspecialisten var ikke tilgængelige for os i patientens journal. Der blev også bestilt en abdominal CT-scanning med kontrast og en røntgenundersøgelse af brystet.
Patienten og oculoplastikspecialisten besluttede sig for behandling med enucleation, og patienten blev planlagt til operation i den følgende uge. Enukleationen var vellykket; patienten havde dog desværre problemer med anæstesien og døde to dage efter enukleationen. CT-undersøgelsen af maven og røntgenbillederne af brystet var endnu ikke blevet afsluttet.
Diskussion
Choroidale melanomer er relativt sjældne med en incidens på ca. fem til seks tilfælde pr. 1 million mennesker, hvilket svarer til ca. 1.400 tilfælde i USA hvert år.1,2 De findes mest hos voksne (med højdepunkt omkring 55 års alderen), er generelt ikke familiære og viser en svag mandlig prædiilektion i de fleste aldersgrupper.1,3,4 De forekommer oftest hos personer med lys hud med blå eller grøn iris og findes sjældent hos sorte eller asiater.1,4
Patienter med choroidale melanomer er ofte asymptomatiske, men kan præsentere nedsat syn, synsfeltdefekter, floaters, fotopsi eller, i sjældne tilfælde, smerter.4,5 Hvis der opstår smerter, er det normalt et resultat af sekundært glaukom eller tumornekrose; choroidale melanomer kan også forårsage smerte ved at påvirke underliggende bageste ciliærnerve, men dette forekommer sjældent.3,5
Disse læsioner er normalt forhøjede og kan se plettede, mørkebrune, matgrå, grågrå, grågrønne eller gule (amelanotiske) ud.4-6 De kan antage en svampe- eller kuppelform med overbelastede blodkar i tumoren – denne konfiguration repræsenterer de 20 % af choroidale melanomer, der bryder ud gennem Bruch’s membran og det retinale pigmentepitel (RPE).1,4,5
Choroidale melanomer viser ofte en pludselig forhøjning fra choroid, subretinal væske, orangefarvet pigmentering over læsionens overflade og vækst over tid.4 Subretinal væske med deraf følgende underliggende serøs nethindeløsning er et resultat af RPE-nedbrydning. Disse serøse aflejringer skifter ofte og kan synes at indeholde blod, hvis tumoren har passeret Bruch’s membran.5
Den bagvedliggende orange pigmentering er lipofuscin; dette pigment består af proteiner, lipider og små kromoforer, og det ophobes i RPE som følge af celledegeneration og ufuldstændig fordøjelse af fotoreceptorernes ydre segmenter.6,7 Lipofuscin er ikke specifikt for melanomer; det kan også være forbundet med choroidale nevi eller andre benigne choroidale tumorer. Lipofuscin ses dog langt hyppigere ved melanomer end ved benigne modstykker.5
Andre mulige tegn i forbindelse med choroidale melanomer omfatter bl.a. glaslegemeblødninger eller pigmenterede glaslegemsceller, drusen på tumorens overflade, choroidale neovaskulære membraner eller endog proptose, hvis tumoren invaderer orbita.4
Differentialdiagnoser
Der findes et væld af differentialdiagnoser for melanotiske og amelanotiske choroidale melanomer, som varierer på det prognostiske kontinuum af sværhedsgrad.
– Choroidal nevi er en vigtig differentialdiagnose. De er almindelige, godartede melanocytære tumorer og findes hos ca. 2 % til 6,5 % af den hvide befolkning.8-10 Nevi er normalt skifergrå og relativt flade (mindre end 2 mm tykkelse), selv om der er en betydelig størrelsesoverlapning mellem små melanomer og større nevi.8,9 Ligesom choroidale melanomer kan de også vise overliggende drusen eller lipofuscin (figur 2). Statistisk set vil én ud af hver 500 choroidale nevi gennemgå malign transformation, hvis de følges i 10 år; den anslåede årlige rate af malign transformation er én ud af 8.845.6,9
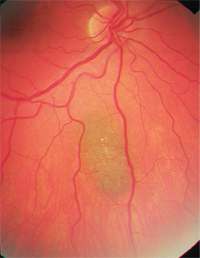
2. Choroidal nevus med overliggende drusen.
Der er flere kendte risikofaktorer for en sådan transformation (se “Malign transformation”).4,8 Den vigtigste synes at være den oprindelige nevustykkelse på mere end 2 mm, men en stor basisdiameter (større end 7 mm) tyder også på præmalignitet af nevus.8,9 Fravær af drusen er en god prognostisk indikator.7
Mens choroidale melanomer har en tendens til at vokse relativt hurtigt, kan choroidale nevi vokse langsomt over en periode på flere år, hvilket ikke nødvendigvis er tegn på malign transformation. En sådan ikke-malign vækst er mere almindelig hos yngre patienter og har tendens til at stabilisere sig med alderen.11 Langsom vækst af choroidal nevi er således ikke altid et tegn på malignitet, især ikke hos yngre patienter uden andre risikofaktorer.11
Interessant nok har pigmenterede choroidale læsioner uden nogen af de ovennævnte risikofaktorer en chance på 3% for at vokse i løbet af fem år; sådanne læsioner er normalt choroidal nevi.9 Tilstedeværelsen af en af de ovennævnte faktorer medfører en 38 % chance for vækst, og der er mere end 50 % chance for vækst, hvis to eller flere risikofaktorer er til stede.9 Den relative risiko for vækst stiger fra 1,9 gange til 27,1 gange for tilstedeværelsen af en vs. alle fem risikofaktorer.9
– Choroidal metastase henviser til en tumor, der har spredt sig til choroid via hæmatogene veje fra en primær malignitet et andet sted i kroppen. Der er således ikke tale om primære tumorer som choroidal melanom – oftest er der tale om metastaser fra bryst- eller lungekræft. Disse læsioner er normalt kuppelformede og har en cremeagtig gul farve og medfører ofte nethindeløsning. Choroidale metastaser er ofte bilaterale eller multifokale og fremstår ikke svampeformede i modsætning til amelonatiske melanomer.1
– Medfødt hypertrofi af RPE viser sig som enkelte eller multifokale, mørkpigmenterede, flade læsioner, ofte med hypopigmenterede lakuner. De er benigne, ændrer sig normalt ikke med tiden og kræver ingen behandling.1
Den resulterende serøse nethindeløsning og nethindeløftning sekundært til eksudativ aldersrelateret makuladegeneration (AMD) udgør en anden differentialdiagnose for choroidal melanom. AMD kan vise subretinal blødning, lipid- eller turbid exsudation, smudsgråt eller gult makulaødem, choroidal folder, pigmentepithelafløsning eller diskiform ardannelse.1 Fluoresceinangiografi hjælper med at skelne mellem disse tilstande.
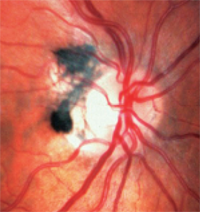
3. Melanocytomer er mørkt pigmenterede og findes på eller omkring den optiske disk.
– Melanocytomer er mørkt pigmenterede og findes på eller omkring den optiske disk (figur 3). I modsætning til melanomer er de medfødte og forekommer ofte hos personer med mørke pigmenter. De er normalt inaktive, men kan vokse og udvikler sig sjældent til melanomer.1
– Choroidale hæmangiomer er benigne dilatationer af choroidale blodkar og er ofte forbundet med Sturge-Weber syndrom. De fremstår forhøjede og er rød-orangefarvede. Ligesom choroidale melanomer kan de fremkalde serøse nethindeløsninger.1
– Choroidale osteomer er gul-orange placoide masserne. Det er interessant, at de består af modent knoglevæv. De kan tillade choroidal neovaskularisering og subretinal blødning at udvikle sig. Meget karakteristiske træk gør dem lette at skelne fra choroidale melanomer ved hjælp af ultralydsscanning eller CT-scanning.1
– Yderligere differentialer for amelonotiske eller melanotiske choroidale melanomer omfatter choroidalafløsning, lymfom, metastatisk karcinom, subretinalt eller sub-RPE-hæmatom, lokaliseret suprachoroidalt hæmatom, nodulær posterior scleritis, reaktiv hyperplasi af RPE eller massiv gliose af nethinden.4,5
Til yderligere testning
Forskellige instrumenter kan hjælpe til diagnosticering af choroidale melanomer.
A- og B-scan ultralydsundersøgelse hjælper ikke kun med at stille diagnosen, men kan også give mere nøjagtige målinger af tumoren. A-scanning afslører normalt en lav intern refleksivitet i tumoren; svingninger i højden af ekkoerne i læsionen kan svare til patientens puls, hvilket indikerer tilstedeværelsen af intralesional vaskularitet.1,5
B-scanning viser en solid masse med et akustisk lyst forreste aspekt med internt og basalt mørke; tværsnitsformen er typisk bi-konveks, men kan virke svampelignende. Der kan også ses choroidal udgravning og orbital skygge.1,5
Fluoresceinangiografi viser typisk hyperfluorescens af tumorens kar og diffus sen farvning.1 Fluoresceinmønsteret afhænger dog bl.a. af tumorens størrelse, form, pigmentering, RPE’s integritet, og om der er en tilsvarende serøs nethindeløsning.5 Fluoresceinangiografi giver ikke patognomoniske tegn på choroidalmelanom.3
I denne særlige patient blev choroidalmelanom diagnosticeret på baggrund af fundoskopisk undersøgelse, A- og B-scan ultralyd og fluoresceinangiografi (uden biopsi).
Denne patients kliniske præsentation alene var meget suggestiv – grundlæggende set utvetydigt – for choroidalmelanom. Han besad fire af de fem førnævnte risikofaktorer for malignitet: tykkelse > 2mm, subretinal væske, symptomer/synstab og en placering < 3mm fra synsskiven. Selv om dimensionerne af den melanotiske læsion baseret på ultralyd ikke er tilgængelige, var den klart fortykket mere end 2 mm og havde en basal diameter større end 7 mm (de bredt accepterede øvre grænser for benigne nevi).8,12
Dertil kommer, at massen udviste åbenlyst invasive træk, såsom indgreb i den optiske disk.8,12
Håndtering og prognose
Når der findes en mistænkelig okulær masse, er det vigtigt at spørge patienten, om han/hun har haft nogen okulær kirurgi eller traume; en historie med kræft; eller nogen systemiske symptomer på kræft, såsom anoreksi, vægttab, generel træthed, utilpashed eller sygdom. Selv om 98 % af patienterne med choroidale melanomer ikke har metastatisk sygdom, der kan påvises på diagnosetidspunktet, skal metastase udelukkes.5 Dette vil mest hensigtsmæssigt blive håndteret af en okulær onkolog, så der bør foretages en sådan henvisning.
Testene omfatter en komplet blodtælling, leverenzymer, abdominal CT, MRI eller ultralyd og røntgen af brystet.4,5 Der findes flere behandlingsmuligheder for choroidale melanomer, men mange har høje risici involveret; derfor skal den behandlende behandler nøje afveje mange variabler, når han/hun vælger den passende behandlingsmodalitet for hver enkelt patient. Nogle få faktorer, der skal tages i betragtning, er tumorstørrelse og placering, metastasestatus, synstilstanden for både det angrebne og det ikke angrebne øje samt patientens alder og generelle helbred.5 Afhængigt af disse faktorer kan observation være en brugbar behandlingsplan, hvis patienten har alvorlige samtidige medicinske problemer, men det anbefales generelt ikke.
Malign transformation
Risikofaktorer for malign transformation af choroidal nevi omfatter:4
– Tykkelse > 2mm.
– Subretinal væske.
– Tilstedeværelse af symptomer.
– Fremtrædende orange pigment, der overlejrer læsionen.
– Placering < 3mm fra den optiske disk.
*Hvis to eller flere faktorer er til stede, er læsionen sandsynligvis et choroidalmelanom.
En meget aggressiv behandling er enucleation, men den er forbundet med betydelige risici. Halvdelen af de patienter, der behandles med enucleation, dør i sidste ende af metastaserende melanom. Denne invasive behandlingsmulighed diskuteres oftere, hvis det angrebne øje er blindt, smertefuldt, viser inddragelse af synsskiven, eller hvis tumoren er meget stor.5
De fleste små choroidale melanomer behandles med lokalt destruktive terapier, såsom termoterapi, strålebehandling eller bestråling.12 Forskellige typer stråling kan anvendes som behandling.4,5 Den mest almindelige er plakatbrachyterapi, hvor der anvendes en radioaktiv plakat, som sættes på globenes overflade uden for tumoren.
Dette forsøges hyppigst ved mindre tumorer, der er 3 diskdiametre eller mere væk fra diskusskiven og fovea. Ca. 10 til 15 % af de patienter, der behandles på denne måde, oplever et lokalt tilbagefald af tumoren efter behandlingen. Efter behandlingen er patientens syn normalt det samme som før behandlingen, men der er en chance for, at det kan blive bedre. Synet kan dog efterfølgende blive nedsat på grund af sekundære virkninger som f.eks. strålingsretinopati, optisk papillopati, grå stær eller neovaskulært glaukom.
Fotokoagulation kan forsøges ved små tumorer (< 3 mm tykkelse, < 7 mm basal diameter).4,5 Ligesom ved fotokoagulation af enhver anden grund vil der opstå et permanent scotom i de fotokoagulerede områder. Der kan også anvendes andre laserbehandlinger, herunder transpupillær termoterapi, som anvender en infrarød laser med lav effekt og lang varighed.5,12 Denne teknik kan anvendes sammen med plakestrålebehandling, men har ikke vist en væsentlig forbedring af den lokale tumorkontrol.13
Andre, mindre almindelige behandlinger omfatter lokal resektion, fotodynamisk terapi eller kryoterapi.4,5 Ofte anvendes flere behandlinger som en del af en kombinationstilgang.
Dårligt nok er prognosen for patienter med choroidal melanom ofte dårlig. Trods behandling udvikler 30-50 % af patienterne i sidste ende metastaser; dette sker fortrinsvis til leveren, men også til lunge, knogler, hud, lymfeknuder eller centralnervesystemet.3,11,14 Den samme andel af patienterne dør inden for 10 år efter diagnosen, normalt på grund af metastatisk spredning.3,11
Når metastaser er dødeligheden næsten sikker.11 Den højeste forekomst af metastatisk påvisning er inden for et år efter diagnosen choroidalmelanom, selv om den måske først opstår flere år senere. Flere faktorer korrelerer med øget dødelighed, herunder større melanomstørrelse, anterior placering, ekstraskleral udvidelse, vækst gennem Bruch’s membran, udvidelse af synsnerven, manglende pigmentering og aggressiv celletype og/eller mitotisk aktivitet.3
Det er tydeligt, at denne patient ikke modtog tilstrækkelig behandling ved sin første aftale med optometriklinikken; men på trods af passende henvisninger efter hans anden aftale blev chancerne for et vellykket resultat reduceret markant.
Og selv om en forsinkelse i henvisningen på et par måneder måske ikke har ændret resultatet væsentligt i dette tilfælde, understreger denne situation vigtigheden af en grundig anamnese og effektiv kommunikation mellem læge og patient. Den fremhæver også betydningen af passende henvisninger og yderligere undersøgelser, uanset om en tilstand er “langvarig” eller ej.
Mens prognosen for patienter med choroidalmelanom kan virke dyster, skal øjenlæger iværksætte passende behandling, så snart de opdager en sådan læsion for at forbedre patientens chancer for at få positive sekundære resultater, herunder bevarelse af synet.
Dr. Weidmayer praktiserer sammen med en gruppe optometrister på Eye Center of Lenawee, P.C., i Adrian og Brooklyn, Mich.
1. Spaide RF. Sygdomme i nethinden og glaslegemet. 1st ed. Philadelphia: W.B. Saunders; 1999:262-65.
2. Margo CE. The collaborative ocular melanoma study: en oversigt. Cancer Control. 2004 Sep-Oct;11(5):304-9.
3. Garcia-Valenzuela E, Pons ME, Pons ME, Puklin JE, Davidson CA. Choroidal melanom EMedicine Ophthalmology. Medscape Reference. June 24, 2009. http://emedicine.medscape.com/article/1190564-overview. Besøgt den 17. august 2010.
4. Choroidal nevus og malignt melanom i choroid. I: Ehlers JP, Shah CP (eds). The Wills Eye Manual: Office and Emergency Room Diagnosis and Treatment of Eye Disease: Wills Eye Manual: Office and Emergency Room Diagnosis and Treatment of Eye Disease. 5th ed. Philadelphia: Lippincott Williams & Wilkins; 2008:330-3.
5. Augsburger JJ, Damato BE, Bornfeld N. Uveal melanom. In: Yanoff M, Duker JS, eds. Ophthalmology. 1st ed. London: Mosby;1999:1052-63.
6. Jones WL. Ophthalmoscopy. In: Terry JE (ed). Ocular Disease: Detection, Diagnosis, and Treatment. 1st ed. Boston: Butterworth Publishers; 1984:155-57.
7. Materin MA, Raducu R, Bianciotto C, Shields CL. Fundus autofluorescens og optisk kohærens tomografi fund i choroidale melanocytære læsioner. Middle East Afr J Ophthalmol. 2010 Jul;17(3): 201-6.
8. Augsburger JJ, Correa ZM, Trichopoulos N, Shaikh A. Size overlap between benign melanocytic choroidal nevi and choroidal malignant melanomas. Invest Ophthalmol Vis Sci. 2008 Jul;49(7):2823-8.
9. Kaiserman I, Kaiserman N, Pe’er J. Long term ultrasonic follow up of choroidal naevi and their transformation to melanomas. Br J Ophthalmol. 2006 Aug;90(8):994-8.
10. Mashayekhi A, Siu S, Shields CL, Shields JA. Langsom udvidelse af choroidal nevi: en langtidsopfølgningsundersøgelse. Ophthalmology. 2011 Feb;118(2):382-8.
11. Onken MD, Worley LA, Tuscan MD, Harbour JW. Et nøjagtigt, klinisk gennemførligt multigenekspressionsassay til forudsigelse af metastase i uvealt melanom. J Mol Diagn. 2010 July;12(4):461-8.
12. Augsburger JJ, Correa ZM, Schneider S, et al. Diagnostic transvitreal fine-needle aspiration biopsy of small melanocytic choroidal tumors in nevus versus melanom category. Trans Am Ophthalmol Soc. (2002);100:225-34.
13. Sagoo MS, Shields CL, Mashayekhi A, et al. Plaque radioterapi for juxtapapillært choroidal melanom: tumorkontrol i 650 konsekutive tilfælde. Ophthalmology 2011 Feb;118(2):402-7.
14. Finger PT, Kurli M, Reddy S, et al. Helkrops-PET/CT til indledende stadieinddeling af choroidalmelanom. Br J Ophthalmol. 2005 Oct;89(10):1270-74.