- Annæringsvejledning Overvejelser
- Parotidektomi
- Incision og flapfremstilling
- Identifikation og dissektion af ansigtsnerven
- Fjernelse af parotisvæv
- Rekonstruktion og lukning
- Komplikationer ved proceduren
- Skade på ansigtsnerven
- Gustatorisk svedtendens (Frey syndrom)
- Sædelækage
- Oreal følelsesløshed
- Facial asymmetri
- Flapnekrose
- Tumorrecidiv
Annæringsvejledning Overvejelser
Indsnit bør camoufleres i normale ansigtskonturer. Postaurikulære incisioner og halsincisioner er designet til at producere flaps med en bred base for at undgå lange, skarpe hjørner, som er tilbøjelige til nedsat blodgennemstrømning og hudnekrose. Øreflikkens position bør markeres præcist med henblik på repositionering ved sagens afslutning.
Positiv identifikation og bevarelse af ansigtsnerven er afgørende for at undgå utilsigtet skade på ansigtsnerven. En ekspert i parotis-kirurgi er ekspert i ansigtsnervens anatomi.
Hver som helst bør tumorer reseceres med en margin af normalt parotisvæv for at forhindre recidiv.
En eventuel rå kirteloverflade, der er tilbage ved afslutningen af indgrebet, skal dækkes for at forhindre spytlækage og minimere risikoen for gustatorisk sved (Frey-syndrom).
Parotidektomi
Parotidektomi udføres som følger.
Incision og flapfremstilling
Hudincisioner placeres med overvejelse af, om en halsdissektion er nødvendig (se Periprocedural pleje). Den forreste hudincision kan placeres enten i den præaurikulære fold eller posttragalt, på samme måde som ved et facelift (se billedet nedenfor).
 Kosmetisk vejledt parotidektomi-incision, udformet prætragalt. Stiplet linje identificerer hårgrænsen. Incisionen føres postaurikulært til gul markering ved fjernelse af mindre masse, til orange markering ved større operation og til rød markering, hvis halsdissektion er inkluderet. Bemærk, at øreflippen er markeret med prikker af methylenblåt. Billedet er venligst udlånt af Dr. James Netterville.
Kosmetisk vejledt parotidektomi-incision, udformet prætragalt. Stiplet linje identificerer hårgrænsen. Incisionen føres postaurikulært til gul markering ved fjernelse af mindre masse, til orange markering ved større operation og til rød markering, hvis halsdissektion er inkluderet. Bemærk, at øreflippen er markeret med prikker af methylenblåt. Billedet er venligst udlånt af Dr. James Netterville. Oreflikkens position er markeret, og snittet fortsættes bagud under øreflippen med en passende hudmanchet for at forhindre, at lobulaen bindes sammen og at der opstår en pixie-ear-deformitet. Incisionen fortsætter i en variabel afstand posterior og kan forlænges ind i hårgrænsen af hensyn til kosmos eller bøjes ned til en fremtrædende nakkefold for at muliggøre en halsdissektion.
Når patienten er forberedt som beskrevet tidligere og incisioner er foretaget, lappes en anterior subplatysmal/subsuperficiel musculoaponeurotisk system (SMAS) ved hjælp af det naturlige plan på overfladen af parotidekirtlen. Dette snit føres ud over tumorens udstrækning for helt at frilægge parotisfascien foran det væv, der skal fjernes.
Der udvises stor forsigtighed ved at nærme sig den zygomatiske bue, den forreste grænse af parotidekirtlen og den submandibulære fascia, som alle er områder, hvor distale grene af ansigtsnerven udgår fra kirtlen.
Derpå rejses en posterior flap i niveau med sternocleidomastoideus (SCM)-fasciaen. I den øverste ende af SCM går nogle muskelfibre ind i huden; disse skal transekteres. Nervus auricularis major-grenene og vena jugularis externa identificeres, og fladen udvikles overfladisk i forhold til disse strukturer.
På dette tidspunkt transekteres om nødvendigt den forreste gren af nervus auricularis major skarpt og mærkes med henblik på reanastomose. Den proximale ende efterlades indhyllet i SCM-fascia for at lette reapproximationen i slutningen af sagen (se billedet nedenfor). Det er ofte nødvendigt at ligere den ydre halsvenen.
 Nervus auricularis major er blevet transekteret nær krydset mellem parotidekirtlen og sternocleidomastoideus (SCM). Forbindelsen er markeret med en stiplet linje. Den proximale nerve er efterladt indhyllet i SCM’s fascie for at lette en gennærmelse ved afslutningen af sagen. Den posteriore gren af nervus auricularis major kan ses krydse SCM mere overordnet og blev efterladt intakt. Billedet er venligst udlånt af Dr. Alexander Langerman og Dr. James Netterville.
Nervus auricularis major er blevet transekteret nær krydset mellem parotidekirtlen og sternocleidomastoideus (SCM). Forbindelsen er markeret med en stiplet linje. Den proximale nerve er efterladt indhyllet i SCM’s fascie for at lette en gennærmelse ved afslutningen af sagen. Den posteriore gren af nervus auricularis major kan ses krydse SCM mere overordnet og blev efterladt intakt. Billedet er venligst udlånt af Dr. Alexander Langerman og Dr. James Netterville. Parotidkirtelens hale løftes fra SCM, indtil den bageste del af digastrisk muskel ses. Under denne manøvre bør man holde øje med den lille nerveforgrening til den digastriske muskels bageste mave, som ikke altid ses, men som kan give et fingerpeg om ansigtsnervens placering. Vigtigere i dette område er det at undgå de cervikale og marginale grene, som normalt går over ansigtsvenerne og i den submandibulære fascia.
Hvis hovedstammen kan identificeres, adskilles den bageste kirtel derefter fra tragusbrusken og den ydre øregang, idet man er omhyggelig med at bevare perichondriet. Denne elevation fortsættes dybt ned til knogle-knogle-knogleleddet. Når dette trin er udført, rettes opmærksomheden mod identifikation af ansigtsnerven.
Identifikation og dissektion af ansigtsnerven
Det grundlæggende princip ved dissektion af ansigtsnerven er at undgå enhver unødvendig stimulering af nerven. Specifikke redskaber, der anvendes til dissektion, varierer fra kirurg til kirurg og omfatter koldt, bipolær elektrocauterisering og ultralydsdissektion. De fleste kirurger advarer mod brug af monopolar cautery i umiddelbar nærhed af ansigtsnerven.
Nerven kan identificeres på en af følgende 6 måder:
-
Den tympanomastoideus suturlinje kan følges til stylomastoideusforamen
-
Den så-såkaldte tragal pointer er en trekantet forlængelse af brusk inferior fra tragus og antyder ansigtsnervens placering i retning af dens inferoanteriorpunkt
-
Digastricusmusklens bageste mave krydser SCM ca. 1 cm inferior og 1 cm overfladisk i forhold til nervens placering; den er meget nyttig som en markør for ansigtsnervens dybde
-
Alle perifere grene, herunder grenen til musculus digastricus, kan følges tilbage til hovedstammen, som derefter dissekeres på sædvanlig vis. I den rette indstilling vil forfatterne kun dissekere de perifere grene, indtil tumor og den omgivende manchet af parotiden er frigjort fra kirtlen, og ikke helt eksponere hovedstammen
-
Styloidprocessen kan eksponeres stumpt fra en superior tilgang, og nerven findes inferolateralt til den. Dette er en særlig nyttig fremgangsmåde i forbindelse med revisionskirurgi, fordi det plan, der er overordnet styloidprocessen, typisk ikke tidligere er dissekeret
-
Mastoidet kan bores for at muliggøre identifikation af ansigtsnerven i tilfælde af meget unormal anatomi, kompliceret revisionskirurgi, eller store tumorer, der støder mod det stylomastoideus foramen
Hvis fuldstændig dissektion af nerven er planlagt, når hovedstammen er identificeret, spores den til pes anserinus, den struktur, der markerer adskillelsen mellem den cervicofaciale (nederste) og temporofaciale (øverste) division (se billedet nedenfor).
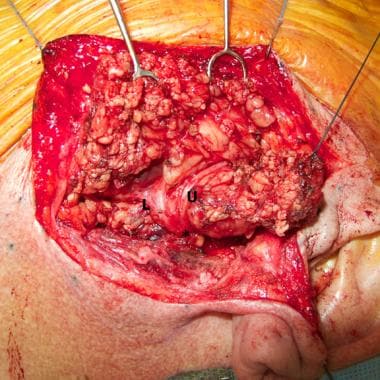 Hovedstammen af ansigtsnerven (asterisk) er blevet eksponeret til pes anserinus, grenpunktet mellem øvre (U) og nedre (L) divisioner. Billedet er venligst udlånt af Dr. Alexander Langerman.
Hovedstammen af ansigtsnerven (asterisk) er blevet eksponeret til pes anserinus, grenpunktet mellem øvre (U) og nedre (L) divisioner. Billedet er venligst udlånt af Dr. Alexander Langerman. Mindre grene følges derefter omhyggeligt med henblik på at kortlægge deres forhold til tumoren. Den typiske fremgangsmåde er at starte ved den øverste gren i den øvre division eller den nederste gren i den nedre division, alt efter hvad der er relevant, og følge grenen ud til et punkt, hvor den er godt fri af tumoren. Derefter følges den næste gren osv., indtil alle grene i tumorområdet er dissekeret fri, og tumoren er mobiliseret med henblik på fjernelse.
En almindelig teknik til nervedissektion er at anvende en lille, fin hemostat eller en ikke-låsende, glat kæbeformet, retvinklet dissektor (McCabe facial nerve dissektor) til forsigtigt at løfte parotidevævet i det naturlige plan lige overfladisk for hver nerve. Vævet lateralt til og mellem instrumentets tænder forsegles med et bipolært kauterium og deles, og processen fortsættes. Der kan opnås et meget forsigtigt og blidt træk på nerven med gaze holdt i en pincet (se billedet nedenfor).
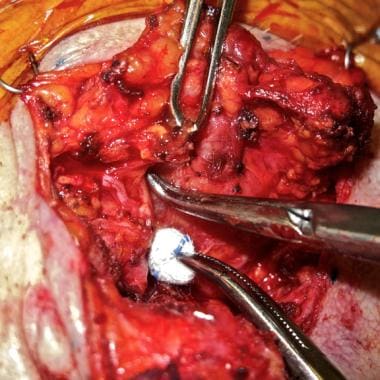 Forgreningen af facialisnerven dissekeres i det naturlige plan lige overfladisk for nerven med McCabe-dissektor. Der påføres et forsigtigt træk bagud med en lille gazesvamp, og den frie kirtel trækkes væk med en klemme for at give fremadrettet trækkraft. Billedet er venligst udlånt af Dr. Alexander Langerman.
Forgreningen af facialisnerven dissekeres i det naturlige plan lige overfladisk for nerven med McCabe-dissektor. Der påføres et forsigtigt træk bagud med en lille gazesvamp, og den frie kirtel trækkes væk med en klemme for at give fremadrettet trækkraft. Billedet er venligst udlånt af Dr. Alexander Langerman. I forbindelse med malignitet, især hvis der er præoperativ dysfunktion af ansigtsnerven, overvejes det at afskære de nerver, der er involveret med tumoren, og mærke dem med ikkeabsorberbare suturer med henblik på interposition eller anden transplantation efter behov, enten ved afslutningen af tumorfjernelsen eller på et senere tidspunkt. Teknikker til reparation og rehabilitering af ansigtsnerven behandles andetsteds (se Reparation af ansigtsnerven).
Fjernelse af parotisvæv
Hvis hele kirtlen skal fjernes og ikke kun kirtelmanchetten omkring tumoren, dissekeres og mobiliseres alle ansigtsnervens grene, og det dybe parotisvæv fjernes derefter mellem grenene. Hvis en tumor skal fjernes fra den dybe lobe via en lateral tilgang (som ved en tumor, der trænger ind mellem nervegrene fra den overfladiske lobe), anbefaler nogle forfattere selektiv deling af nogle nervegrene med øjeblikkelig reanastomose efter fjernelse af tumoren for at undgå at strække grenene og forårsage permanent dysfunktion.
Når vævsfjernelsen er afsluttet, kan ansigtsnerven testes med en håndholdt stimulator eller en monitor-sonde for at bekræfte, at den er uskadt. Gentagen unødvendig stimulering af nerven skal dog undgås af bekymring for potentiel skade.
Når patienten er forsigtigt vækket og er kommet sig fra anæstesi, undersøges ansigtet for motorisk nervefunktion. Hvis ansigtsnerven ikke blev identificeret som intakt, og patienten vågner op med en tæt lammelse, der varer ved ud over virkningerne af et eventuelt lokalbedøvelsesmiddel, bør det overvejes at foretage en ny eksploration. Hvis nerven vides at være intakt, kan patienten beroliges med, at en let postoperativ svaghed i ansigtsnerven normalt vil forsvinde fuldstændigt.
Rekonstruktion og lukning
Når resektionen er afsluttet, og en eventuel nødvendig reparation eller transplantation af ansigtsnerven er blevet udført, rettes opmærksomheden mod lukningen. De primære mål med rekonstruktionen er (1) at dække en eventuel tilbageværende rå kirteloverflade, (2) at genoprette normale ansigtskonturer og (3) at sikre dækning af ansigtsnerven og et pålideligt dissektionsplan i tilfælde af, at reoperation viser sig at være nødvendig.
Der anvendes mange teknikker til rekonstruktion. Ved små resektioner kan parotiskapslen ofte lukkes primært. Ved større resektioner kan defekten fyldes med autologt bukkalt eller abdominalt fedt (se det første billede nedenfor) eller acellulær dermis (se det andet billede nedenfor).
 Abdominalt fedt med tilknyttet dermis er blevet implanteret i parotidektomi-defekt. Fedtet bevarer sin masse godt over tid, hvis det håndteres atraumatisk, og dermis muliggør lukning af kapslen. Billedet er venligst udlånt af James Netterville og Alexander Langerman.
Abdominalt fedt med tilknyttet dermis er blevet implanteret i parotidektomi-defekt. Fedtet bevarer sin masse godt over tid, hvis det håndteres atraumatisk, og dermis muliggør lukning af kapslen. Billedet er venligst udlånt af James Netterville og Alexander Langerman.  Rullet acellulær dermis anvendes til at udfylde en lille defekt efter fjernelse af en parotis-tumor. Billedet er venligst udlånt af James Netterville og Alexander Langerman.
Rullet acellulær dermis anvendes til at udfylde en lille defekt efter fjernelse af en parotis-tumor. Billedet er venligst udlånt af James Netterville og Alexander Langerman. Digastric-musklen kan skæres ved den intermediære sene, og den posteriore mave roteres ind i defekten, eller en superior baseret flap, der omfatter en del af SCM, kan anvendes på lignende måde. Muskelrekonstruktion har dog en tendens til at miste volumen med tiden. Ved massive resektioner, der involverer fjernelse af underkæben eller hud, omfatter mulighederne hud (f.eks. cervicofacial), myokutane (f.eks. pectoralis major) og frie lapper.
For at rekonstruere den større aurikulære nerve sutureres fascien ved siden af de modsatte ender af den afskårne nerve sammen for at muliggøre en spændingsfri neurorrhafi. Der anbringes derefter afbrudte 8-0 eller 9-0 nylonsuturer i perineurium for at genskabe tilnærmelsen til nerven. Hvis nerven ikke kan genapproximeres, anbefaler nogle forfattere at klippe eller begrave den proximale ende for at forhindre neuromdannelse, selv om der mangler dokumentation for effektiviteten af disse teknikker.
Når rekonstruktionen er afsluttet, anbringes lukkede sugedræn gennem stikincisioner i den bageste del af halsen eller i hårgrænsen. Huden lukkes derefter i lag på en afbrudt måde. For at forhindre en pixie-ear-deformitet sørger man for ikke at lægge for stor spænding på øreflippen.
Komplikationer ved proceduren
Potentielle komplikationer ved parotidektomi omfatter ansigtsnerveskade, Frey-syndrom, spytlækage, ørefornemmelse, ansigtsasymmetri, flapnekrose og tumorrecidiv.
Skade på ansigtsnerven
Uforsætlig skade på ansigtsnerven er den mest ødelæggende komplikation ved parotidkirurgi. I en undersøgelse af kirurgi for benign sygdom blev der rapporteret om midlertidig postoperativ svaghed hos 18-65 % og permanent svaghed hos 0-19 %. Denne risiko skal udtrykkeligt diskuteres med alle patienter, der gennemgår parotidkirurgi. Selv med en tilsyneladende perfekt teknik kan der af ukendte årsager opstå skader på ansigtsnerven. Hvis der opstår en skade, er det vigtigt med en rettidig diagnose og en følsom måde at være på ved sengekanten for at forebygge yderligere komplikationer og minimere potentielle retssager.
Hvis den motoriske forsyning til orbicularis oculi er svag eller fraværende, skal der iværksættes aggressiv øjenpleje for at forhindre udtørring og skade af cornea. En sådan pleje omfatter brug af smøremidler, tapning af øjet om natten og fugtighedskamre om dagen. Konsultation af en øjenlæge kan være berettiget.
Hvis der opstår langvarig lammelse, kan der anvendes statiske ansigtsrehabiliteringsteknikker, herunder pandeløft, indsættelse af guldvægt og canthoplastik samt ansigtsslynger. Dynamiske teknikker eller nervereparation kan også være hensigtsmæssige.
Gustatorisk svedtendens (Frey syndrom)
Aberrant innervation af kutane svedkirtler over parotiden af postganglionære parasympatiske spytnerver resulterer i lokaliseret svedtendens under spisning eller spytdannelse. Dette er blevet rapporteret hos 2-80% af patienterne, afhængigt af diagnosemetoden, ; en acceptabel incidens ville være den nedre ende af dette interval, når der gøres forsøg på at lukke parotiskapslen eller rekonstruere parotisdefekten.
Incidensen af Freys syndrom kan være korreleret med den fjernede kirtelmængde. Det er blevet foreslået, at jo større mængde parotisvæv, der fjernes, jo større mængde rå overflade er der til rådighed til at give afvigende innervation til huden. For at minimere denne risiko bestræber forfatterne sig på at indsætte kirtelkapsel, autologt væv eller implanterbart biologisk materiale mellem kirtlen og huden.
Hvis Freys syndrom udvikler sig, kan der anvendes forskellige interventioner, herunder topisk anvendelse af antiperspirant, injektion af botulinumtoksin og kirurgisk interposition af væv (f.eks. temporoparietal fascia eller SCM) eller implanterbart materiale (f.eks. acellulær dermis). Kirurgiske tilgange indebærer de risici, der er forbundet med reoperativ kirurgi, men er normalt effektive til at minimere eller eliminere Frey-syndromet.
Sædelækage
Rå kirteloverflade kan resultere i en opsamling af spyt under huden (sialocele) eller udsivning af spyt fra såret (spytfistel) hos 1-14 % af patienterne.
Konservative foranstaltninger omfatter dræning af sialoceles med trykforbindinger. Spytfistel kan behandles med lokal sårrevision, hvis der er tale om lavt udsivning af spyt. Botulinumtoksin, ved at blokere frigivelsen af acetylcholin fra postganglionære parasympatiske fibre, resulterer i nedsat spytflow og er blevet rapporteret at være bemærkelsesværdigt effektivt i flere små serier. Recalcitrant spytlækage kan nødvendiggøre kirurgisk reeksploration.
Oreal følelsesløshed
Hypoæstesi i distributionen af den større aurikulærnerve forekommer hos næsten alle patienter, der gennemgår parotidkirurgi. Følelsesløsheden aftager med tiden hos nogle patienter. Dens forekomst kan reduceres ved at gøre en indsats for at bevare den større aurikulære nerve. Når den større aurikulærnerve skal ofres, udfører forfatterne neuroreksi ved afslutningen af sagen, når det er muligt.
Facial asymmetri
Den betydning af defekten og den resulterende ansigtsasymmetri efter parotidektomi er relateret til mængden af kirtel, der er fjernet, og patientens tyndhed. Patienter med mere subkutant fedt kan være bedre i stand til at skjule små defekter, end tynde patienter er, og derfor behøver de måske ikke rekonstruktion. Forfatterne har en tendens til at rekonstruere de fleste defekter, hvis potentiel asymmetri er et spørgsmål.
Acellulær dermis, rullet og implanteret i defekten, kan både rekonstruere normale ansigtskonturer og tjene til at lukke parotidekapslen og dække den rå kirteloverflade.
Lokal rotation af den posteriore mave af den digastriske muskel kan udfylde moderate defekter og resulterer ikke i betydelig morbiditet. En abdominal fedttransplantation kan anvendes til at udfylde store defekter og opretholder volumen på lang sigt, hvis den høstes omhyggeligt og atraumatisk. Forfatterne høster fedt, der er knyttet til deepithelialized dermis for at lette implantation og lukning af kapslen.
Flapnekrose
En hensigtsmæssig udformning af hudincisioner kan minimere distal flapnekrose. Hvis der opstår flapnekrose, er passende aktuel pleje og beroligelse normalt alt, hvad der er nødvendigt.
Tumorrecidiv
Parotidetumorer kan recidivere som følge af positive marginer, mikrosatellitsygdom eller uerkendt nerveinvasion. En fuldstændig diskussion af de forskellige parotis-tumorer, omfanget af parotis-kirurgi og behovet for postoperativ stråling ligger uden for rammerne af denne artikel. Nogle få grundprincipper bør følges for at sikre en passende ekstirpation og minimere recidiv.
-
Hvis ansigtsnerven eller en gren er groft invaderet, bør det overvejes at ofre nerven for at sikre fuldstændig fjernelse
-
Der bør gøres alt for at bevare tumorkapslerne intakte ved både benign og malign sygdom; hvis der opstår tumorspild, er det klogt at foretage rigelig vanding af operationsfeltet
-
Kapseldissektion af maligne tumorer kan føre til ufuldstændig excision som følge af manglende genkendelse af mikroskopiske forlængelser af tumoren; Derfor bør der fjernes en manchet af sund kirtel ved disse tumorer
-
Kapseldissektion af pleomorfe adenomer er kontroversiel; den klassiske lære er at fjerne en manchet af sundt væv omkring tumoren, men moderne data tyder på, at kapseldissektion måske ikke øger recidivraten; der skal foretages en afvejning mellem at tage en manchet af sundt væv og minimere dissektion af ansigtsnerveforgreninger. Det er ikke nødvendigt, at manchetten af normalt parotisvæv er stor, og der er ikke behov for brede marginer ved benigne deisease.
-
Der bør ikke udføres store nåle- eller incisionsbiopsier; hvis de er blevet udført, bør biopsikanalen så vidt muligt fjernes i forlængelse af den kirurgiske prøve