I medici dovrebbero considerare la diagnosi di gravidanza ectopica in qualsiasi donna nel primo trimestre di gravidanza che ha dolore addominale o pelvico, sanguinamento vaginale, o entrambi. L’incidenza della gravidanza ectopica è dell’1-2% ed è ancora la causa più comune di morte legata alla gravidanza nel primo trimestre, rappresentando circa il 10% di tutte le morti legate alla gravidanza. La gravidanza ectopica mancata è una delle cause principali delle richieste di risarcimento per negligenza della medicina d’urgenza.
Le caratteristiche ad alto rischio per la possibilità di una gravidanza ectopica includono una storia di gravidanza ectopica, una storia di malattia infiammatoria pelvica, l’uso di un dispositivo intrauterino e una storia di chirurgia tubarica. Sfortunatamente, i risultati clinici da soli non possono diagnosticare o escludere in modo affidabile una gravidanza ectopica.
L’ecografia al letto è indicata in presenza di sanguinamento vaginale o dolore addominale in una paziente nel primo trimestre di gravidanza. Non eseguire l’ecografia al letto se ritarda la rianimazione o la cura chirurgica definitiva in una paziente instabile.
Diversi studi hanno convalidato l’ecografia pelvica nel setting di cura acuta, in particolare nel dipartimento di emergenza (ED), come diagnosticamente accurata e benefica per il flusso.
Una meta-analisi dell’ecografia eseguita dal medico di emergenza come test diagnostico per la gravidanza ectopica ha rilevato che aveva una sensibilità del 99,3% e un valore predittivo negativo del 99,96% per rilevare una gravidanza intrauterina. Data una prevalenza della malattia del 7,5% e una likelihood ratio negativa di 0,08, la visualizzazione di una gravidanza intrauterina da parte di un medico di emergenza produce una probabilità post-test di gravidanza ectopica dello 0,6%. Uno studio retrospettivo su 585 donne in un periodo di 2,5 anni ha concluso che la sensibilità e la specificità degli ultrasuoni per l’individuazione della gravidanza ectopica era dell’88,5% e del 96,5% alla prima ecografia e del 93,1% e del 95,7% dopo un’ulteriore ecografia.
In uno studio del primo trimestre sulle caratteristiche ecografiche per la diagnosi di gravidanza ectopica, un utero vuoto è stato trovato per predire una gravidanza ectopica con una sensibilità dell’81,1% e una specificità del 79,5%. La sensibilità e la specificità per uno pseudosac, una massa annessa e un liquido libero erano le seguenti: 5,5% e 94,2%; 63,5% e 91,4%; e 47,2% e 92,3%, rispettivamente.
L’ecografia sul posto di lavoro è uno strumento importante per i medici di medicina d’urgenza e altri medici di cure acute per valutare il rischio dei pazienti per una potenziale gravidanza ectopica. La diagnosi precoce può essere molto preziosa per ridurre la morbilità e la mortalità. La diagnosi prima della rottura delle tube può prevenire un’emorragia pericolosa per la vita e aumentare la probabilità che il paziente possa essere gestito dal punto di vista medico o tramite un intervento chirurgico di conservazione delle tube.
Tuttavia, l’uso dell’imaging ultrasonografico non dovrebbe mai precludere un’adeguata rianimazione o una terapia chirurgica definitiva in una paziente che è emodinamicamente instabile e in cui si sospetta fortemente una gravidanza ectopica.
L’obiettivo dell’ecografia al letto è quello di diagnosticare una gravidanza intrauterina (IUP). La gravidanza ectopica può essere esclusa in modo affidabile nelle pazienti con una IUP dimostrata; la gravidanza eterotopica rimane molto rara nelle pazienti che non stanno assumendo agenti di fertilità. Le gravidanze eterotopiche si verificano in circa 1 su 5.000 gravidanze, ma l’incidenza aumenta fino a 1 su 100 nelle donne sottoposte a stimolazione della fertilità o a procedure.
Questo focus diagnostico limitato differisce da quello dell’ecografia eseguita dal reparto di radiologia ed è stato anche chiamato point-of-care limited ultrasonography (PLUS). Quando il livello sierico della gonadotropina corionica umana beta (β-hCG) è superiore a 1500 mIU/mL, il livello noto come zona discriminante, dovrebbero essere presenti i risultati ultrasonografici transvaginali di una IUP (vedere l’immagine sottostante).
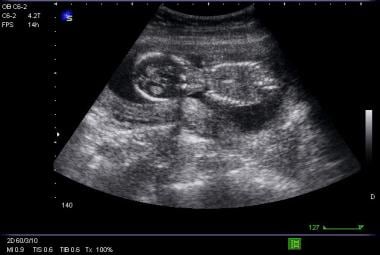 Immagine trasversale di gravidanza intrauterina.
Immagine trasversale di gravidanza intrauterina. Riscontri ecografici diagnostici, suggestivi e indeterminati
La prima struttura di sviluppo abbastanza grande da essere visualizzata dall’ecografia transvaginale è il sacco gestazionale, che appare nella cavità endometriale a circa 4,5-5 settimane di gestazione (corrispondente ad un livello di β-HCG di 1000-1500 mIU/mL). La misurazione del diametro medio del sacco (MSD) è importante per stimare l’età gestazionale, così come per confermare il successivo sviluppo embrionale normale.
Secondo uno studio di Oh et al, non c’era differenza nel diametro del sacco gestazionale a 28-35 giorni dopo l’ultimo periodo mestruale nelle gravidanze normali e anormali, ma un diametro del sacco più piccolo del previsto nelle gravidanze 36-42 giorni dopo l’ultimo periodo mestruale è risultato essere predittivo di aborto spontaneo.
Una definizione conservativa di un’ecografia diagnostica per una IUP comporta la dimostrazione di un sacco vitellino chiaramente definito all’interno del sacco gestazionale (vedere le immagini qui sotto).
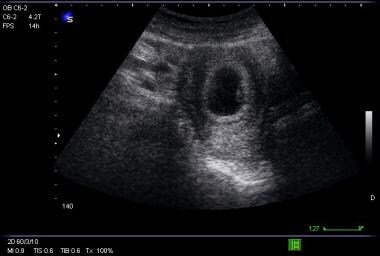 Immagine di sacco gestazionale con sacco vitellino.
Immagine di sacco gestazionale con sacco vitellino. 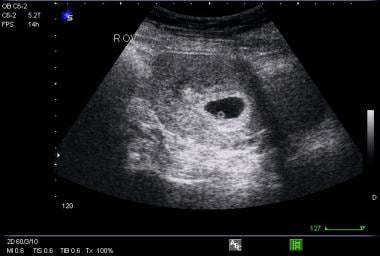 Immagine trasversale di sacco gestazionale con sacco vitellino.
Immagine trasversale di sacco gestazionale con sacco vitellino. Il sacco vitellino appare a 5-6 settimane di gestazione e dovrebbe essere sicuramente presente quando il DMS è maggiore di 8 mm. L’embrione, o polo fetale, può essere visualizzato con l’ecografia transvaginale dalla 6a settimana di gestazione e con l’ecografia transaddominale dalla 7a settimana di gestazione, e dovrebbe essere presente quando l’MSD supera i 16 mm.
Studi hanno dimostrato che un cutoff di 25 mm può aumentare la sensibilità al 100%.
L’attività cardiaca embrionale inizia ad essere visibile intorno alle 7 settimane di gestazione e dovrebbe essere visibile se la lunghezza della corona e della groppa, o la lunghezza del polo fetale, è maggiore di 5 mm.
La diagnosi ecografica definitiva di una gravidanza ectopica viene fatta solo nel 20% circa dei casi, quando una gravidanza extrauterina è chiaramente identificata (cioè, viene visualizzato un sacco gestazionale extrauterino con un sacco vitellino o un polo fetale). Esistono, tuttavia, numerosi risultati che sono altamente suggestivi di gravidanza ectopica, tra cui un utero vuoto in una paziente con un livello di β-hCG al di sopra della zona discriminatoria, una massa annessa diversa da una cisti semplice (vedi l’immagine qui sotto), fluido ecogeno nel cul-de-sac, o qualsiasi cosa più di una piccola quantità di liquido nel cul-de-sac.
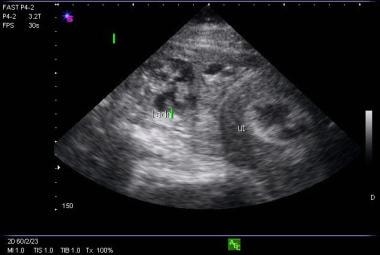 Immagine di utero senza un polo fetale e una massa complessa annessiale coerente con la gravidanza ectopica.
Immagine di utero senza un polo fetale e una massa complessa annessiale coerente con la gravidanza ectopica. Le pazienti che mostrano tali risultati dovrebbero essere gestite in consultazione con un ostetrico; probabilmente avranno bisogno di esplorazione chirurgica o terapia medica con metotrexate.
I risultati ultrasonografici che non sono né diagnostici né altamente suggestivi di una IUP o gravidanza ectopica sono classificati come indeterminati. Questi risultati includono un utero vuoto, un sacco gestazionale anormale (ad esempio, un sacco con un bordo irregolare o un MSD abbastanza grande che una struttura secondaria come un sacco vitellino sarebbe previsto), un sacco gestazionale normale senza un sacco vitellino o embrione, una raccolta di liquido intrauterino non specifico, e materiale ecogenico mal definito all’interno della cavità endometriale (vedi l’immagine sotto). Le pazienti che mostrano questi risultati sono generalmente monitorate da vicino con test β-HCG seriali e valutazioni cliniche, poiché circa il 10-25% di tali pazienti hanno gravidanze normali.
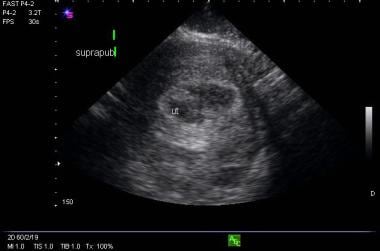 Immagine di endometrio anormale in una paziente con una gravidanza ectopica.
Immagine di endometrio anormale in una paziente con una gravidanza ectopica.