 Na prática clínica, encontramos um par de condições de saúde com tal regularidade que podemos nem pensar duas vezes quando vemos as suas manifestações oculares: hipertensão sistêmica e dislipidemia.
Na prática clínica, encontramos um par de condições de saúde com tal regularidade que podemos nem pensar duas vezes quando vemos as suas manifestações oculares: hipertensão sistêmica e dislipidemia.
É bem conhecido que a hipertensão arterial sistêmica (HTN) e a dislipidemia podem levar a muitas morbidades diferentes, incluindo infarto do miocárdio, acidente vascular cerebral e danos a vários órgãos sistêmicos (principalmente aos rins). Ambas estas condições tensionam o sistema cardiovascular, o que pode causar alterações vasculares que vemos frequentemente no ambiente dos cuidados com os olhos. (Tenha em mente que outras condições, nomeadamente diabetes mellitus, podem ter alterações da retina semelhantes e devem ser consideradas como um diferencial.)
Felizmente, podemos frequentemente observar “sinais de alerta” nos olhos e em torno dos olhos.
Efeitos no sistema cardiovascular
Para compreender o efeito da HTN e da dislipidemia nos olhos, precisamos de compreender como estas condições afectam o fluxo de sangue tradicional através do sistema cardiovascular. A hipertensão arterial faz com que o sangue seja forçado através dos vasos a uma pressão maior, enquanto a dislipidemia faz com que a viscosidade do sangue aumente.
– Hipertensão arterial. A hipertensão arterial, ou hipertensão, é uma condição muito comum que afeta cerca de 31,9% dos americanos acima de 20 anos de idade, segundo o Centers for Disease Control and Prevention (CDC).1
A pressão arterial pode ser medida com um dispositivo automatizado ou com um esfigmomanômetro e estetoscópio tradicionais. A American Heart Association recomenda que a pressão arterial seja realizada em todos os pacientes acima de 20 anos em todos os exames de rotina e a cada dois anos, independentemente de qualquer diagnóstico prévio de hipertensão arterial.2 Duas ou mais medidas de pressão arterial elevada indicam um diagnóstico de HTN.3
A exceção é quando a hipertensão maligna (emergência hipertensiva) está presente, que é considerada uma emergência médica e ocorre quando a leitura sistólica excede 180mm Hg e/ou o número diastólico excede 110mm Hg.4
HTN é um fator importante na doença cardiovascular porque coloca tensão adicional no coração e na vasculatura. Também está ligado a infartos do miocárdio (IM) e acidentes vasculares cerebrovasculares (AVC), ou AVC. Além disso, o stress causado pela HTN nos vários órgãos pode resultar em danos significativos e até mesmo em falhas. A insuficiência renal é uma consequência grave da pressão arterial elevada, especialmente na fase de emergência hipertensiva.
– Hiperlipidemia. O CDC estima que 27,9% dos americanos têm colesterol alto, ou hiperlipidemia.1 Com hiperlipidemia, normalmente não há sintomas observados pelo paciente.
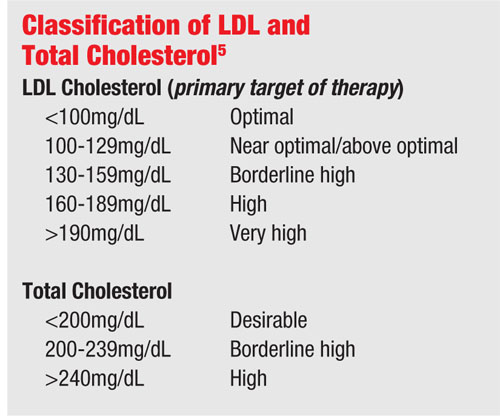
O colesterol é medido por análise laboratorial de rotina em jejum. As duas medidas mais preocupantes de hiperlipidemia são lipoproteínas de baixa densidade (LDL) e triglicérides.
Lipoproteína de baixa densidade é considerada a “má” forma de colesterol (em oposição à “boa” lipoproteína de alta densidade) e leva à aterosclerose, ou espessamento das paredes arteriais. Isso ocorre quando o LDL penetra nas paredes arteriais através de junções danificadas das células endoteliais que revestem a parede arterial. O espessamento residual estreita o canal e diminui o fluxo sanguíneo através do vaso, o que pode levar a um enfarte.
Níveis elevados de triglicéridos também podem aumentar a viscosidade do sangue. Sendo este o caso, os triglicéridos são frequentemente incluídos no painel lipídico para análise sanguínea e um valor de 150mg/dL ou menos é normal.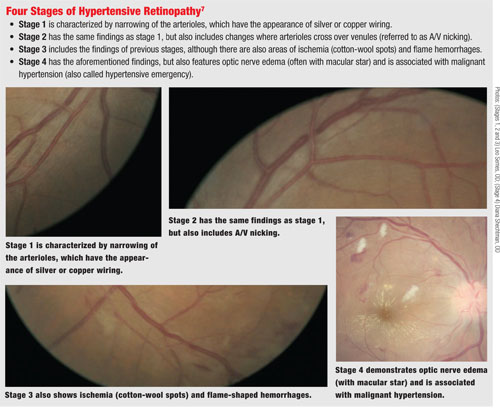
Hipertensão e o Olho
Sabemos que alterações hipertensivas podem afectar a retina, mas vamos primeiro discutir como é que isso afecta o coróide.
Porque a vasculatura coróide não tem a mesma auto-regulação que os vasos da retina, o aumento da pressão sanguínea pode causar isquemia. Isto é devido às arteríolas na constrição coróide, resultando em danos à coriocapilaridade e ao epitélio do pigmento retiniano (RPE), que aparecem como áreas brancas na retina (geralmente no pólo posterior). Isto causa a liberação de exsudados no espaço subretinal, levando ao descolamento do RPE. Nessas situações, a fluoresceína mostra áreas de não perfusão. Em casos de lesão hipertensiva crônica, as manchas de Elschnig podem aparecer como hipertrofia da RPE com atrofia circundante.6
Na retina, a HTN começa com um estreitamento generalizado das arteríolas da retina devido à vasoconstrição. Se a pressão arterial permanecer alta, as arteríolas da retina exibem um reflexo de luz aumentado que aparece como fios de prata ou cobre.
O tempo, a interface entre a arteríola e a vênula é alterada, pelo que a arteríola colide com a vênula e causa compressão nesse ponto, levando ao que é frequentemente chamado de nicking arteriovenoso (A/V).
Se houver uma tensão hipertensiva contínua na vasculatura, pode haver uma eventual perda de auto-regulação, resultando em danos às células endoteliais da arteríola e o vazamento de plasma e conteúdo sanguíneo dos vasos – incluindo exsudados. Este é o ponto em que as hemorragias em forma de chama e isquemia são notadas na funduscopia. Eventualmente, podem ocorrer danos no nervo óptico e na camada de fibras nervosas da retina. (Isso pode ocorrer com um aumento agudo da pressão arterial, como na hipertensão maligna, ou continuação da HTN crônica.6)
 No estado hipertenso maligno, pode estar presente edema nervoso e exsudatos maculares em um padrão estrelado.
No estado hipertenso maligno, pode estar presente edema nervoso e exsudatos maculares em um padrão estrelado.
Para ajudar a distinguir o nível de alteração na retina devido à HTN, usamos o sistema de classificação Keith-Wagener-Barker para a retinopatia HTN.6 A preocupação com as alterações da retina devido à hipertensão é que a deformação pode resultar em dano ao vaso. Isto é observável numa oclusão pendente da veia, onde se pode observar que a interface artéria/venosa faz com que o fluxo do sangue venoso seja impedido, resultando numa ruptura do vaso e, dependendo da localização, pode resultar numa oclusão de um ramo ou veia central.
O problema com essas oclusões é o potencial para um evento isquêmico, produzindo a liberação do fator de crescimento endotelial vascular (VEGF). Se não for tratado, o VEGF pode precipitar neovascularização que pode causar outras condições ameaçadoras para a visão, como edema macular, glaucoma neovascular e fibrose, levando a descolamentos da retina. Quando os pacientes apresentam retinopatia, certifique-se de encaminhá-los aos seus prestadores de cuidados primários, pois eles podem estar em risco de um evento cardiovascular.
Pacientes hipertensivos muitas vezes apresentam ausência de sintomas visuais ou oculares. No entanto, alguns pacientes apresentam-se a prestadores de cuidados visuais com queixas vagas de dores de cabeça, vertigens, vertigens, fadiga, alterações intermitentes da visão ou visão embaçada.
Sistemicamente, também pode haver indicação de sangue na urina, dispnéia e dor no peito. Embora seja mais freqüentemente relatado por aqueles que usam medicações anticoagulantes, alguns pacientes apresentam hemorragias subconjuntival.8 Como profissionais de saúde, devemos estar atentos para entender que os sinais oculares e sintomas visuais podem ser causados por condições sistêmicas.
Isso é importante quando se observa a morbidade e mortalidade da HTN. Por exemplo, a taxa de sobrevida em três anos para pacientes com grau 1 de retinopatia hipertensiva é 70%, mas diminui para apenas 6% naqueles com grau 4,9
Também, em um estudo de 13 anos, a taxa de AVC em pacientes que tiveram qualquer estágio de retinopatia hipertensiva mais do que dobrou naqueles com retinopatia moderada a grave. Este notável aumento no risco correlaciona-se diretamente com níveis mais elevados de morbidade e ilustra a grande importância na identificação dos vários níveis de retinopatia para melhor avaliar o nível de risco do paciente.10
Além das mudanças visíveis que os clínicos podem observar, há também mudanças observadas em nível histológico. Pesquisas recentes mostram que os depósitos beta amilóides contribuem para o desenvolvimento da degeneração macular. Isso é importante porque o aumento do colesterol tem sido ligado (em modelos animais) a uma maior quantidade de beta amilóide produzida pelas células do epitélio do pigmento retiniano.11 Em ratos que foram geneticamente modificados para ter hipercolesterol, os pesquisadores encontraram uma diminuição das células ganglionares da retina junto com isquemia, acúmulo subretínico de macrófagos ativados, inflamação de baixo grau e edema macular.12
Dislipidemia e a Dislipidemia ocular
Dislipidemia também causa alterações adversas no olho. A embolia do colesterol pode ser liberada de placas dentro da artéria carótida interna e relocada nas arteríolas da retina. Estas embolias, chamadas placas de Hollenhorst, podem estar associadas com perda transitória da visão, ou amarousis fugax. Estas placas são um achado importante porque estão ligadas a uma maior probabilidade de morbidade e mortalidade, incluindo ataques isquêmicos transitórios.9,13
Enquanto as placas são liberadas da carótida interna, também pode haver acúmulo de lipídios no vaso causando uma oclusão parcial que pode levar a alterações da retina que podem ser vistas clinicamente. Esta condição é chamada de retinopatia de hipoperfusão (ou síndrome isquêmica ocular) secundária à doença oclusiva carotídea, e pode ser acompanhada por hemorragias pontilhadas na retina periférica média, juntamente com a possibilidade de neovascularização dentro do olho.
Tratamento
Tipicamente, o tratamento da retinopatia hipertensiva inclui o manejo adequado da condição subjacente. Assim, o encaminhamento ao prestador de cuidados primários do paciente é garantido quando a retinopatia está presente.
O exercício tem sido um meio de melhorar a saúde cardiovascular e baixar a pressão arterial há muito tempo. A redução da hipertensão arterial também pode ser feita com vários medicamentos sistêmicos para pressão arterial, incluindo bloqueadores dos canais de cálcio, diuréticos, bloqueadores dos receptores de angiotensina, inibidores da enzima conversora de angiotensina (ECA), anti-andrenérgicos (como beta bloqueadores e agonistas alfa), vasoconstritores e inibidores de renina.
As empresas farmacêuticas também desenvolveram medicamentos que combinam classes em um único medicamento, como a Lotensina HCT (benazepril e hidroclorotiazida , Novartis). Como qualquer medicamento, existem benefícios e riscos (que estão fora do escopo deste artigo) – embora não se esqueça de usar bloqueadores beta tópicos com cautela quando o paciente já os estiver tomando sistemicamente (ou com outro medicamento para a pressão arterial).
Tambem tenha cuidado ao administrar 10% de fenilefrina em qualquer paciente com doença cardiovascular ou pressão arterial elevada, pois a fenilefrina tem o potencial de elevar a pressão arterial.14 Ao baixar a pressão arterial de volta aos níveis “normais”, pode haver regressão da retinopatia em seis a 12 meses.9
Se um paciente apresenta hipertensão maligna com retinopatia concomitante, a bevacizumab intravitreal (Avastin, Genetech/Roche) juntamente com o tratamento da pressão arterial pode ajudar a reduzir a retinopatia, principalmente se houver edema macular.15
Para a dislipidemia, o curso do tratamento também é para tratar a questão sistêmica subjacente. Isto é normalmente feito modificando a dieta do paciente para reduzir a ingestão de colesterol junto com mudanças no exercício e estilo de vida, como a cessação do tabagismo.16 Se isto não for capaz de controlar totalmente a condição, a medicação é frequentemente prescrita, mais comumente com medicamentos à base de estatina. Há também outras classes de medicamentos, como resinas ácidas biliares, fibratos, medicamentos à base de niacina e também agentes mais recentes que reduzem a absorção de colesterol no intestino. Tal como os medicamentos para hipertensão, alguns medicamentos são medicações combinadas das várias classes.
Recentemente, a Associação Americana do Coração e o Colégio Americano de Cardiologia publicaram em conjunto orientações actualizadas para ajudar os clínicos a gerir melhor os seus pacientes com excesso de peso e obesidade e aqueles em risco de DCV. Como há uma ligação inquestionável entre obesidade e doença cardíaca, as organizações determinaram que a obesidade, assim como a DCV, deve ser tratada como uma doença e administrada educando o paciente a consumir menos calorias do que o corpo precisa, exercitar mais e mudar comportamentos pouco saudáveis.
As novas diretrizes também determinaram que mais pacientes podem se beneficiar com o uso de estatinas. Anteriormente, as estatinas deveriam ser consideradas se o risco de evento isquêmico do paciente fosse de 20% em 10 anos. As diretrizes agora especificam que se esse fator de risco for reduzido para 7,5% em 10 anos, e também incluir mulheres acima de 60 anos que fumam e homens afro-americanos acima de 50 anos com HTN, os níveis de doença cardiovascular na América diminuiriam muito.17-19
Com a alta prevalência de hipertensão e dislipidemia na população geral, precisamos ser diligentes na avaliação não só das queixas vagas associadas a essas condições, mas também dos sinais que podem acompanhá-las. Como essas condições sistêmicas têm o potencial de causar danos significativos não só aos olhos, mas também aos rins, cérebro e coração, precisamos estar cientes da importância de encaminhamentos e monitoramentos adequados.
Após o diagnóstico de alterações oculares – e com um esforço concertado entre o prestador de cuidados primários do paciente, colegas prestadores de cuidados oftalmológicos e o paciente – podemos, esperançosamente, evitar não só a ocorrência de possíveis problemas oculares, mas também o potencial de outros órgãos de serem afectados para além da reparação.
Prática do Dr. Suhr na Clínica de Consulta Externa New Port Richey Department of Veterans Affairs, em New Port Richey, Fla.
1. Centro Nacional de Estatísticas de Saúde. Saúde, Estados Unidos, 2012: Com Recurso Especial sobre Cuidados de Emergência. Hyattsville, MD; 2013: 205-6.
2. Pickering TG, Hall JE, Appel LJ, et al. Recommendations for blood pressure measurement in humans and experimental animals: part 1: blood pressure measurement in humans: a statement for professionals from the Subcommittee of Professional and Public Education of the American Heart Association Council on High Blood Pressure Research. Circulação. 2005 Fev 8;111(5):697-716.
3. Rastreios/Factores de Risco Recomendados (Gráfico de referência rápida). Site da Associação Americana do Coração. Junho de 2011. Disponível em: www.heart.org/screenings. Acessado em 12 de fevereiro de 2014.
4. Compreendendo leituras de Pressão Arterial. Site da Associação Americana do Coração. 4 de abril de 2012. Disponível em: www.heart.org/HEARTORG/Conditions/HighBloodPressure/AboutHighBloodPressure/Understanding-Blood-Pressure-Readings_UCM_301764_Article.jsp. Acessado em 12 de janeiro de 2014.
5. National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Terceiro Relatório do Programa Nacional de Educação sobre Colesterol (NCEP) Painel de Especialistas em Detecção, Avaliação e Tratamento do Colesterol Alto no Sangue em Adultos (Painel de Tratamento de Adultos III) relatório final. Circulação. 2002 Dez 17;106(25):3143-421.
6. Henderson AD, Bruce BB, Newman NJ, Biousse V. Anormalidades oculares relacionadas com a hipertensão e o risco de acidente vascular cerebral. Rev Neurol Dis. 2011;8(1-2):1-9.
7. Keith NM, Wagener HP, Barker NW. Alguns tipos diferentes de hipertensão essencial: o seu curso e prognóstico. Am J Med Sci. 1939 Mar;197(3):332-43.
8. Skorin L. Hemorragias subconjuntival: Nem todas elas são benignas. Optom Hoje. 2006 Jan 27:32-34.
9. Wong T, McIntosh R. Sinais de retinopatia hipertensiva como indicadores de risco de morbidade e mortalidade cardiovascular. Br Med Bull. 2005 Set 7;73-74:57-70.
10. Ong YT, Wong TY, Klein R, et al. Retinopatia hipertensiva e risco de acidente vascular cerebral. Hipertensão arterial. 2013 Oct;62(4):706-11.
11. Wang J, Ohno-Matsui K, Morita I. O colesterol aumenta o amilóide β deposição na retina do rato modulando as actividades de Aβ-regulando as enzimas nas células epiteliais dos pigmentos da retina. Biochem Biophys Res Commun. 2012 Ago 10;424(4):704-9.
12. Kengkoom K, Klinkhamhom A, Sirimontaporn A, et al. Efeitos no fígado, retina, hipocampo e glândula Harderian em ratos Goto-Kakizaki. Int J Clin Exp Pathol. 2013;6(4):639-49.
13. Savino PJ. Embolia e colesterol na retina. In: Bernstein EF, ed. Amaurosis Fugax. Nova York, NY: Springer; 1988:90-2.
14. Bhatia J, Varghese M, Bhatia A. Efeito de 10% de colírio fenilefrina sobre a pressão arterial sistêmica em normotenso & paciente hipertenso. Oman Med J. 2009 Jan;24(1):30-2.
15. Salman AG. Intravitreal bevacizumab em retinopatia persistente secundária à hipertensão maligna. Saudi J Ophthalmol. 2013 Jan;27(1):25-9.
16. Serviço Público de Saúde, Institutos Nacionais de Saúde. ATP III Guidelines At-A-Glance Quick Desk Reference: Publicação NIH No. 01-3305. Maio de 2001. Disponível em: www.nhlbi.nih.gov/guidelines/cholesterol/atglance.htm. Acesso em 12 de janeiro de 2014.
17. Jensen MD, Ryan DH, Apovian CM, et al. 2013 AHA/ACC/TOS Guideline for the Management of Overweight and Obesity in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. J Am Coll Cardiol. 2013 Nov 7. pii: S0735-1097(13)06030-0.
18. Eckel RH, Jakicic JM, Ard JD, et al. 2013 AHA/ACC Guideline on Lifestyle Management to Reduce Cardiovascular Risk: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2013 Nov 7. pii: S0735-1097(13)06029-4.
19. Stone NJ, Robinson J, Lichtenstein AH, et al. 2013 ACC/AHA Guideline on the Treatment of Blood Cholesterol to Reduce Atherosclerotic Cardiovascular Risk in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2013 Nov 7. pii: S0735-1097(13)06028-2.