Percepția noastră despre sănătatea mintală este în continuă evoluție. Acesta este cazul a trei clasificări puternice ale tulburărilor de sănătate mintală: anxietatea, depresia și TOC. Aceste trei categorii sunt în prezent printre cele mai studiate în domeniul sănătății mintale. Pe măsură ce mai multe cercetări sunt dedicate interacțiunilor dintre cele trei, tratamentele devin mai eficiente. Înainte de a înțelege cum interacționează TOC, anxietatea și depresia, este important să înțelegem mai bine fiecare definiție individuală.
- Tulburare depresivă majoră: Aspecte cheie
- Anxietate: Aspecte cheie
- Tulburare obsesiv-compulsivă: Aspecte cheie
- OCD face parte dintr-o gamă de tulburări legate de TOC
- Cum se leagă între ele MDD, OCD și anxietatea
- Legătura dintre TOC și anxietate
- Cum se leagă TOC și anxietatea de depresie
- Cum să abordați tratarea celor trei afecțiuni
- Opțiuni de tratament pentru TOC, anxietate și depresie
- Te-ar putea interesa și…
Tulburare depresivă majoră: Aspecte cheie
Asociația Americană de Psihiatrie definește depresia (tulburare depresivă majoră, MDD) ca fiind o tulburare de dispoziție care cauzează o scădere substanțială a stării de bine, în ceea ce privește mai multe domenii diferite ale vieții. La nivel emoțional, depresia aduce cu ea sentimente de tristețe, singurătate, goliciune, lipsă de plăcere sau de energie și deznădejde. La nivel cognitiv, depresia generează convingeri dăunătoare conform cărora experiențele negative sunt din vina individului, că lumea din jurul său este un loc singuratic și înfricoșător și că lucrurile nu se vor îmbunătăți niciodată. La nivel interpersonal, depresia este marcată de acțiuni și reacții față de ceilalți care destabilizează relațiile acestora și creează o ruptură între individul care suferă de depresie și cei din jur.
Depresia poate adesea să împiedice grav sentimentul de valoare de sine al unui individ, locul său în societate și funcționarea sa de zi cu zi.

Demografia depresiei: Depresia este o tulburare de sănătate mintală relativ răspândită, afectând aproximativ unul din 15 adulți (sau 6,7%) din populația adultă. În SUA, 17,3 milioane de adulți (7,1%) au suferit unul sau mai multe episoade depresive pe parcursul vieții lor.
S-a demonstrat că mai mulți factori de risc cresc șansele de a dezvolta MDD. Aceștia includ genetica, mediul din copilărie, o înclinație temperamentală, evenimente ulterioare din viață și existența unor afecțiuni mentale sau medicale suplimentare.
Turbarea depresivă majoră face parte din marea familie a tulburărilor depresive, care include distimia (tulburare depresivă persistentă, mai puțin severă), tulburarea disforică premenstruală, tulburarea depresivă indusă de substanțe/medicamente și tulburarea depresivă datorată unei alte afecțiuni medicale.
Anxietate: Aspecte cheie
Anxietatea este definită ca o îngrijorare extremă, adversă și disproporționată în legătură cu o posibilă amenințare. Spre deosebire de frică, care este văzută ca un răspuns măsurat la o amenințare percepută, anxietatea se caracterizează prin reacția exagerată la stimulii potențial periculoși.
 Anxietate Demografie: Anxietatea este o familie de tulburări, cu care se confruntă un număr mare de indivizi. În SUA, 19,1% sunt diagnosticați cu cel puțin o tulburare de anxietate, iar 31,1% dintre adulții americani s-au confruntat cu o tulburare de anxietate la un moment dat în cursul vieții lor.
Anxietate Demografie: Anxietatea este o familie de tulburări, cu care se confruntă un număr mare de indivizi. În SUA, 19,1% sunt diagnosticați cu cel puțin o tulburare de anxietate, iar 31,1% dintre adulții americani s-au confruntat cu o tulburare de anxietate la un moment dat în cursul vieții lor.
Anxietatea și depresia sunt ambele considerate simptome centrale de sănătate mintală și sunt incluse în definițiile multor tulburări de sănătate mintală ca atribute definitorii.
Atât anxietatea cât și depresia au fost asociate cu experimentarea suferinței atunci când se confruntă cu necunoscutul, depresia fiind legată de un vag sentiment de doliu, iar anxietatea crescând din gândul unei amenințări viitoare a cărei probabilitate rămâne neclară. În timp ce depresia este definită de o lipsă de energie, anxietatea este percepută mai mult ca o supraîncărcare a sistemului și legată de o îngrijorare excesivă cu privire la posibilitatea de a păți ceva rău.
Familia anxietății include următoarele tulburări:
- Tulburarea de anxietate generalizată: Îngrijorare excesivă cu privire la unul sau mai multe domenii majore ale vieții (muncă, casă, familie etc.).
- Tulburarea de anxietate de separare: Anxietate crescută legată de separarea de o figură de atașament (cu excepția etapelor de dezvoltare relevante din copilărie).
- Tulburare de panică: Atacuri severe și neașteptate de anxietate, temându-se în cele din urmă de declanșarea următorului atac.
- Tulburare de anxietate socială: Stresul provocat de situațiile sociale care pot implica o examinare amănunțită.
- Fobie specifică: Teama de anumiți stimuli, obiecte sau scenarii.
- Mutism selectiv: Incapacitatea de a vorbi în public.
- Agorafobia: Teama de spații deschise sau închise, de utilizarea transportului public, de a fi în mulțime sau afară și de a fi singur în timpul unor situații specifice.
- Tulburare de anxietate indusă de substanțe/medicamente: Simptome de anxietate dezvoltate în urma utilizării de medicamente sau a abuzului de substanțe.
Tulburare obsesiv-compulsivă: Aspecte cheie
Turba obsesiv-compulsivă, sau TOC, este o tulburare mentală definită ca o combinație de conținut mental care induce anxietate și acțiuni fizice. Tulburarea obsesiv-compulsivă poate fi consumatoare de timp, poate crea cantități semnificative de suferință și poate afecta funcționarea în mai multe domenii majore ale vieții.
În esență, tulburarea obsesiv-compulsivă acționează ca un mecanism de apărare hiperactiv care introduce în mod repetat anxietate în sistemul de sănătate mintală al individului. Acesta constă în principal în gânduri obsesive și comportamente compulsive care se învârt în jurul unei preocupări comune, cum ar fi curățenia sau siguranța personală, care a fost pusă în hiperviteză.

Gânduri obsesive: Gândurile legate de TOC tind să se concentreze pe una sau mai multe teme care îi provoacă individului un stres extrem. Astfel de gânduri sunt intruzive, nedorite și au tendința de a se repeta într-o manieră ruminativă.
Cele mai frecvente patru teme legate de TOC sunt preocuparea pentru curățenie și contaminare, îngrijorarea față de evenimente catastrofale, gândurile tabu și gândirea „exact cum trebuie” care se concentrează excesiv pe simetrie și organizare.
Comportamentul compulsiv: Indivizii care se luptă cu TOC se simt adesea ca și cum ar fi asaltați de propria lor minte, din cauza tiparelor lor de gândire adverse și repetitive. Ca urmare, mulți dezvoltă ritualuri de comportament repetat într-un efort de a-și suprima sentimentul de anxietate pe care îl resimt. Dar, deși aceste comportamente pot aduce temporar o ușurare, ele devin în cele din urmă compulsive, contribuind astfel la creșterea nivelului de stres al individului.
Exemplele de comportamente legate de TOC sunt numeroase și includ frecarea excesivă a podelelor, verificarea la nesfârșit a faptului că toate aparatele electrocasnice sunt oprite în siguranță, organizarea și reorganizarea la nesfârșit a dulapurilor sau evitarea întâlnirii cu cineva în încercarea de a vă împiedica să aveți gânduri negative despre acesta.
Demografia TOC: 2,3% dintre adulții din SUA și 1%-2,3% dintre copiii și adolescenții din SUA se confruntă cu TOC. Deși această tulburare poate debuta la orice vârstă, simptomele TOC apar de obicei între vârsta de zece ani și începutul vârstei adulte. Este demn de remarcat faptul că TOC poate fi greu de diagnosticat și este adesea explicat ca fiind idiosincrazii personale. Din acest motiv, durează în medie 14-17 ani din momentul în care simptomele devin evidente până când pacientul începe să primească tratament.
OCD a fost legat de o serie de factori de risc. Aceștia includ genetica, factorii de mediu, temperamentul și evenimentele de viață.
OCD face parte dintr-o gamă de tulburări legate de TOC
OCD face parte dintr-o gamă de ceea ce în DSM-V se numește tulburări legate de TOC. Afecțiunile din acest grup implică modele de gândire obsesivă și acțiuni sau ceremonii nedorite menite să amelioreze sentimentele de anxietate. Acestea includ tezaurizarea, tricotilomania (trasul de păr), excoriația (scobitoarea de piele), tezaurizarea și tulburarea dismorfică corporală (o preocupare cu un defect fizic perceput).
Cum se leagă între ele MDD, OCD și anxietatea
Toate aceste trei afecțiuni au ceva de-a face cu celelalte două, deși în moduri oarecum diferite.
Legătura dintre TOC și anxietate
Legătura dintre TOC și anxietate este cea mai directă, deoarece anxietatea este simptomul central care apare în TOC și motivul pentru care TOC a fost inclus anterior în familia anxietății, în loc să aibă propria sa secțiune separată în cele două manuale de diagnosticare principale – DSM-V al Asociației Americane de Psihiatrie și ICD-10 al Organizației Mondiale a Sănătății.
Includerea TOC împreună cu alte tulburări axate pe anxietate avea sens, deoarece anxietatea este simptomul central al TOC. Cu toate acestea, mai multe evoluții cruciale în domeniul cercetării privind TOC au justificat separarea acestei tulburări în propria categorie: în primul rând, descoperirile științifice de ultimă oră au reușit să cartografieze căile și structurile neuronale care joacă un rol în dezvoltarea acestei afecțiuni; în al doilea rând, terapeuții din domeniu au observat că tratamentele specifice, cum ar fi terapia cognitiv-comportamentală, sunt capabile să ofere persoanelor cu TOC o ameliorare a simptomelor atât de necesară; în al treilea rând, cercetările genetice axate pe TOC au scos la iveală puncte comune genetice pentru TOC și tulburările legate de TOC, separându-le și mai mult de alte tulburări bazate pe anxietate.
Cum se leagă TOC și anxietatea de depresie
În calitate de afecțiune bazată pe anxietate, TOC și tulburările de anxietate provin din același simptom de bază. Dar cum se leagă fie anxietatea, fie TOC-ul de depresie?
O legătură destul de intuitivă între aceste două categorii centrate pe anxietate și depresie se bazează pe cauzalitate: un individ care suferă fie de TOC, fie de anxietate se poate trezi că se simte deznădăjduit, întristat sau incapabil să se bucure de viață – toate simptome ale depresiei. Ca atare, confruntarea cu oricare dintre aceste tulburări timp îndelungat îi poate determina, în cele din urmă, să dezvolte și depresie.

În al doilea rând, toate cele trei familii de tulburări apar adesea împreună. Ca atare, depresia, anxietatea și TOC prezintă un nivel ridicat de comorbiditate între ele, probabilitatea de a dezvolta două sau mai multe dintre ele împreună fiind semnificativ mai mare decât șansa. Din nefericire pentru cei care se confruntă cu mai multe dintre aceste afecțiuni în același timp, comorbiditatea scade șansele unei recuperări fără simptome în comparație cu cei care se luptă cu tulburări singulare.
Genetica pare, de asemenea, să modeleze relația dintre aceste trei afecțiuni. Legătura aici pare să treacă prin neuroticism, o trăsătură de personalitate care provoacă reacții intense, adverse la factorii de stres interni și externi, având ca rezultat sentimente de tristețe, vinovăție și furie. Deoarece s-a constatat că neuroticismul este atât foarte ereditar, cât și un factor de risc pentru anxietate, depresie și TOC, cercetătorii acestei caracteristici au emis ipoteza că aceasta acționează ca un mediator între cele trei afecțiuni.

În cele din urmă, structurile neuronale par să joace, de asemenea, un rol în dezvoltarea comorbidă a anxietății, a TOC și a depresiei. În mod specific, s-a demonstrat că amigdala și rolul său în procesarea emoțiilor sunt asociate cu dezvoltarea acestor trei tulburări. Acest lucru este valabil în special atunci când vine vorba de condiționarea clasică, care poate atașa un răspuns fiziologic sau emoțional (cum ar fi transpirația sau sentimentul de anxietate) la un anumit stimul (apariția unui câine), după ce este creată o legătură care îi leagă pe cei doi unul de celălalt (un eveniment traumatic, cum ar fi faptul de a fi mușcat de un câine). Într-adevăr, s-a demonstrat că afectarea amigdalei afectează modul în care procesăm și percepem stimulii amenințători și expresiile de fericire, ceea ce poate duce la apariția depresiei, a anxietății și a simptomelor legate de TOC.
Cum să abordați tratarea celor trei afecțiuni
Înțelegerea simptomelor asupra cărora să vă concentrați atenția este un pas important în pregătirea unui curs de tratament. În acest scop, există mai multe abordări pentru tratarea comorbidităților de sănătate mintală.
O modalitate obișnuită este de a evalua care tulburare este mai centrală pentru personalitatea pacientului sau care dintre ele îi provoacă în prezent cel mai mare rău sau suferință: așa cum am menționat mai devreme, depresia se poate dezvolta uneori ca urmare a deznădejdii pe care un pacient ar putea-o simți în jurul TOC-ului său. Într-un astfel de caz, tratarea TOC-ului ar putea aduce un sentiment de ușurare și ar putea contribui la ameliorarea simptomelor depresiei. Din acest motiv, determinarea afecțiunii care provoacă cele mai mari perturbări în viața unei persoane poate ajuta la concentrarea tratamentului asupra sursei mai centrale de suferință, consolidând în același timp convingerea că situația lor se poate îmbunătăți.

O altă abordare funcționează în conformitate cu o ierarhie a tulburărilor de sănătate mintală, stipulând că depresia ar trebui tratată înainte de a trata orice afecțiune bazată pe anxietate. Susținătorii acestei abordări remarcă faptul că nu numai că toate antidepresivele sunt considerate și anxiolitice (medicamente împotriva anxietății), dar că existența depresiei în tandem cu o tulburare bazată pe anxietate semnalează o gravitate mai mare și un prognostic mai slab. Luate împreună, aceste motive construiesc cazul în care depresia este tulburarea mai severă, al cărei tratament ar putea, de asemenea, să amelioreze simptomele anxietății.
O a treia abordare, oarecum subversivă, demontează aceste trei afecțiuni, în încercarea de a picta o imagine mai largă a vieții pacientului, dincolo de etichetele diagnostice de sănătate mintală. O astfel de perspectivă este mai puțin preocupată de faptul dacă un anumit simptom, cum ar fi hiperactivitatea, face parte din TOC sau din anxietatea pacientului, sau dacă deznădejdea acestuia este un semn al catastrofizării bazate pe TOC sau se datorează unei perspective morocănoase, depresive asupra vieții. În schimb, încearcă să înțeleagă modul în care fiecare simptom se încadrează în experiența generală a individului, ca parte a luptelor sale existente.
Opțiuni de tratament pentru TOC, anxietate și depresie
S-a demonstrat că mai multe tratamente majore de sănătate mintală oferă o ameliorare semnificativă a simptomelor de TOC, anxietate și depresie.
Antidepresivele: Acest grup de medicamente care ridică starea de spirit, și în special inhibitorii selectivi ai recaptării serotoninei (SSRI), este considerat un tratament de primă linie pentru anxietate, depresie și TOC. Acest lucru se datorează eficacității și siguranței SSRI în tratarea tuturor acestor trei afecțiuni, probabil prin scăderea nivelului de suferință resimțit de persoana care se luptă cu ele. SSRI acționează prin creșterea perioadei de activare a neurotransmițătorului serotonină, despre care s-a demonstrat în mod repetat că îmbunătățește sentimentul de bunăstare al unei persoane, reduce răspunsul amigdalei la stimuli înfricoșători și scade severitatea simptomelor atât în cazul anxietății, cât și al depresiei. În plus față de medicația SSRI, grupul de antidepresive inhibitori ai recaptării serotoninei-norepinefrinei (SNRI) este considerat un tratament de primă linie pentru depresie și anxietate.

Terapie psihodinamică: Psihodinamica s-a dovedit a fi deosebit de eficientă în cazul depresiei și al anumitor tulburări bazate pe anxietate, deși mai puțin în cazul TOC. Această formă de terapie oferă o abordare extinsă și profundă a cauzelor profunde cu care se confruntă pacientul, în încercarea de a înțelege mai bine mediul care a facilitat dezvoltarea lor. Pe măsură ce contextul în care au crescut devine mai clar, tulburările cu care se luptă încep să pară mai puțin amenințătoare și mai ușor de gestionat.
CBT: Terapia cognitiv-comportamentală (TCC), și în special prevenirea expunerii și a răspunsului (ERP), este, de asemenea, considerată un tratament de primă linie pentru TOC, datorită eficacității sale dovedite în tratarea acestei afecțiuni. CBT funcționează prin identificarea sistematică a convingerilor dăunătoare, a obsesiilor epuizante și a comportamentelor angoasante și compulsive, în încercarea de a stabili un sentiment mai ferm de control atunci când se confruntă cu stimuli destabilizatori.
TMS profundă: Stimularea magnetică transcraniană profundă, sau TMS profundă, este un progres al TMS-ului tradițional, în formă de cifră 8, care a precedat-o, care reușește să abordeze unele dintre problemele ridicate de predecesorul său.
Tratament neinvaziv, TMS profundă utilizează un câmp magnetic pentru a regla în mod sigur și eficient activitatea neuronală a structurilor cerebrale despre care s-a constatat că sunt legate de o serie de afecțiuni de sănătate mintală. Acest tratament nu necesită anestezie și poate fi încorporat în rutina zilnică a unei persoane.
 Deep TMS reușește să depășească limitarea de rază de acțiune și de direcționare cu care se confruntă TMS-ul tradițional, datorită tehnologiei brevetate H-Coil a Deep TMS, care este ținută în interiorul unei căști capitonate montate pe capul pacientului. H-Coil produce câmpuri magnetice care sunt capabile să atingă direct zone mai largi și mai profunde ale creierului, sporind astfel eficacitatea și siguranța tratamentului.
Deep TMS reușește să depășească limitarea de rază de acțiune și de direcționare cu care se confruntă TMS-ul tradițional, datorită tehnologiei brevetate H-Coil a Deep TMS, care este ținută în interiorul unei căști capitonate montate pe capul pacientului. H-Coil produce câmpuri magnetice care sunt capabile să atingă direct zone mai largi și mai profunde ale creierului, sporind astfel eficacitatea și siguranța tratamentului.
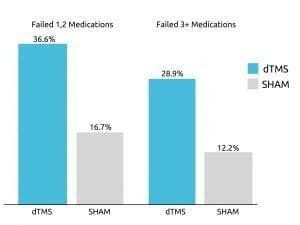
Eficacitatea TMS-ului profund a fost confirmată într-un studiu multicentric, controlat prin simulare, publicat în 2015 în World Psychiatry. Studiul a concluzionat că unul din trei pacienți cu MDD rezistent la tratament a reușit să obțină o remisiune după ce a fost supus timp de patru săptămâni la faza acută a tratamentului cu Deep TMS.
În plus, aproape 80% dintre pacienții rămași au continuat să experimenteze o ameliorare în timpul fazei de continuare.
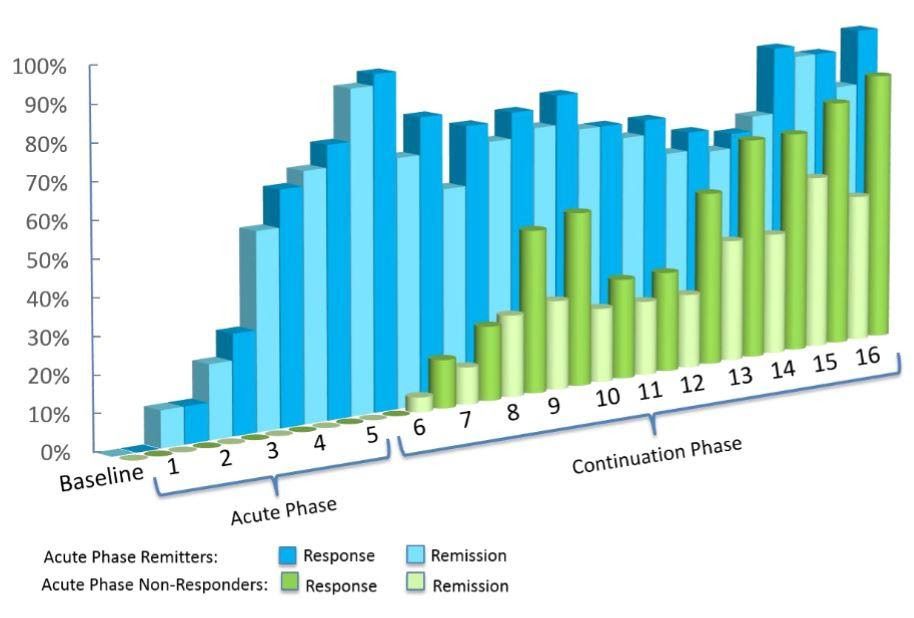
Deped TMS a fost înregistrat ca având rate de eficacitate chiar mai mari într-un cadru din viața reală. Din datele a peste 1000 de participanți care au primit Deep TMS pentru MDD, aproximativ 75% au obținut un răspuns clinic, unul din doi pacienți ajungând la remisiune.
Eficacitatea tratamentului pentru TOC a fost, de asemenea, susținută și mai mult într-un studiu multicentric, controlat prin simulare, din 2019, publicat în American Journal of Psychiatry. Studiul a constatat în mod specific că reglarea funcțiilor „cortexului prefrontal medial și a cortexului cingular anterior a îmbunătățit semnificativ simptomele TOC.”
În plus față de eficacitatea sa ca tratament de sine stătător, TMS profundă poate fi, de asemenea, combinată cu toate tipurile de medicamente sau terapii suplimentare. Un studiu din 2019 publicat în Journal of Psychiatric Research a evidențiat capacitatea sa de a se integra într-un curs de tratament mai amplu, constatând că a obținut rate de remisiune semnificativ mai mari atunci când a fost combinat cu un tratament medicamentos, spre deosebire de medicația singură.
Deep TMS a demonstrat, de asemenea, că oferă un proces de tratament sigur, fără efecte secundare de lungă durată, substanțiale sau sistemice. Un studiu din 2007 publicat de Clinical Neurophysiology a confirmat acest lucru, afirmând că Deep TMS este o formă de terapie bine tolerată, care nu provoacă efecte secundare fizice sau neurologice adverse.
Este această combinație de eficacitate și siguranță care, în 2013, a conferit Deep TMS statutul de autorizare de către FDA pentru depresie. Deep TMS este, de asemenea, primul dispozitiv medical non-invaziv care a primit statutul de autorizare FDA pentru tratarea TOC. Cel mai recent, în 2020 i s-a acordat statutul de autorizare FDA ca tratament pentru renunțarea la fumat. Deep TMS este, de asemenea, marcat CE în Europa, ca opțiune de tratament pentru aceste și o serie de alte afecțiuni de sănătate mintală
În timp ce este eficient ca tratament de sine stătător, trebuie menționat, de asemenea, că combinarea diferitelor forme de tratament poate avea un efect mai mare decât fiecare tratament în parte. Acest lucru s-a dovedit a fi valabil atât în cazul tratamentelor bazate pe anxietate, cât și al celor bazate pe depresie, în special atunci când se combină medicația SSRI cu o formă de psihoterapie axată pe cogniție, cum ar fi CBT, sau atunci când se combină tratamentul medicamentos cu TMS profundă.