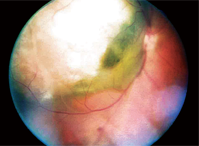
1. Ett fundusfoto av vår patients högra öga.
En 65-årig vit manlig fånge presenterade sig på en statlig kriminalvårdsanstalts ögonklinik med ett klagomål om ”buggar” i synen på hans vänstra öga. Detta hade hänt i ungefär tre veckor; han förnekade fotopsi. Patientens systemiska anamnes var signifikant för högt blodtryck, hjärtproblem (han hade genomgått två hjärtklaffbyten) och typ 2-diabetes som kontrollerades med orala mediciner.
Hans okulära anamnes var signifikant för ”långvarig” blindhet på hans högra öga.
När vi ställde ytterligare frågor om denna långvariga blindhet fick vi veta att patienten 15 år tidigare hade träffat en näthinnespecialist, som berättade att han hade en ”fräknar” i ögat. Han rapporterade att han hade förlorat synen på höger öga för cirka 10 år sedan, men att han inte hade träffat någon specialist sedan det besöket för 15 år sedan.
Diagnostiska data
Vid undersökning var patientens synskärpa endast ljusperception O.D., och 20/25 O.S. Pupillerna mätte 4 mm O.D. och 3 mm O.S. och var både runda och reaktiva, med en 3+ afferent defekt O.D. Utvärderingen av det främre segmentet var anmärkningsvärd med nukleär sklerotisk katarakt. Vi utförde en dilaterad fundusundersökning och fann att patientens huvudbesvär berodde på en bakre glaskroppsavlossning O.S., som orsakade tät, central glaskroppssyneres. Vi fann inga näthinnebristningar eller något annat av klinisk betydelse i det ögat.
Dilaterad fundusundersökning av hans högra öga avslöjade en stor förhöjd lesion, cirka 12 skivdiametrar stor, som sträckte sig från – och inklusive – den temporala optiska skivan, förbi den temporala makula och bortom den övre arkaden. Den var gråvit till färgen med vad som föreföll vara lite vätskeinnehåll i den nedre nasala aspekten (figur 1).
Diagnos
Vi ställde den preliminära diagnosen choroidal melanom med serös näthinneavlossning och dokumenterade den med fundusbilder.
Behandling och uppföljning
Vi hänvisade patienten till anläggningens anställda oftalmolog för vidare utvärdering och behandling. Ungefär två veckor senare träffade ögonläkaren honom och tog ett fluoresceinangiogram samt ett A- och B-scan ultraljud. Tolkningsrapporterna för dessa undersökningar var ganska rudimentära; de angav att A- och B-skanningarna visade en ”solid massa” och att fluoresceinet visade att massan var fylld med färgämne tidigt och sedan sakta försvann. Efter dessa undersökningar ställde ögonläkaren differentieringar av malignt melanom eller diskiform makuladegeneration. Han hänvisade patienten till en näthinnespecialist, som träffade honom bara några dagar efter ögonläkarkonsultationen.
Näthinnespecialisten ställde omedelbart diagnosen choroidalt melanom och skickade patienten till en okuloplastikspecialist samma dag för att diskutera behandling. Diagnostiska testresultat från näthornsspecialisten och okuloplastikspecialisten fanns inte tillgängliga för oss i patientens journal. En CT-skanning av buken med kontrastmedel och en röntgenundersökning av bröstkorgen beställdes också.
Patienten och okuloplastikspecialisten beslutade om behandling med enucleation, och patienten bokades in för operation veckan därpå. Enukleationen var framgångsrik, men patienten hade tyvärr svårigheter med anestesin och avled två dagar efter enukleationen. CT-undersökningen av buken och röntgenbilderna av bröstkorgen hade ännu inte slutförts.
Diskussion
Choroidala melanom är relativt sällsynta, med en incidens på cirka fem till sex fall per en miljon människor, vilket motsvarar cirka 1 400 fall i USA varje år.1,2 De hittas främst hos vuxna (med en topp runt 55 års ålder), är i allmänhet inte familjära och uppvisar en liten manlig predilektion i de flesta åldersgrupper.1,3,4 De förekommer främst hos personer med ljus hudfärg och blå eller grön iris, och är sällan förekommande hos svarta eller asiater.1,4
Patienter med choroidala melanom är ofta symtomfria, men kan uppvisa nedsatt syn, synfältsdefekter, floaters, fotopsi eller, i sällsynta fall, smärta.4,5 Om smärta uppstår är det vanligen ett resultat av sekundärt glaukom eller tumörnekros; choroidala melanom kan också orsaka smärta genom att påverka underliggande bakre ciliärnerver, men detta inträffar sällan.3,5
Dessa lesioner är vanligtvis förhöjda och kan se fläckiga, mörkbruna, mattgråa, grågröna eller gula (amelanotiska) ut.4-6 De kan anta en svamp- eller kupolform med trängda blodkärl inom tumören – denna konfiguration representerar de 20 % av choroidala melanom som bryter ut genom Bruch’s membran och det retinala pigmentepitelet (RPE).1,4,5
Choroidala melanom uppvisar ofta en plötslig upphöjning från choroidan, subretinal vätska, orange pigmentering över lesionens yta och tillväxt över tid.4 Subretinal vätska med underliggande serös näthinneavlossning som följd är resultatet av en nedbrytning av RPE. Dessa serösa avlossningar skiftar ofta och kan tyckas innehålla blod om tumören har passerat Bruchs membran.5
Den överliggande orangefärgade pigmenteringen är lipofuscin; detta pigment består av proteiner, lipider och små kromoforer och ansamlas i RPE som ett resultat av celldegeneration och ofullständig matsmältning av fotoreceptorernas yttre segment.6,7 Lipofuscin är inte specifikt för melanom; det kan också vara förknippat med choroidala nevi eller andra godartade choroidala tumörer. Lipofuscin ses dock mycket oftare vid melanom än vid godartade motsvarigheter.5
Andra möjliga tecken i samband med choroidala melanom är bl.a. glaskroppsblödningar eller pigmenterade glaskroppsceller, drusen på tumörens yta, choroidala neovaskulära membran eller till och med proptos om tumören invaderar orbita.4
Differentialdiagnoser
Det finns en uppsjö av differentialdiagnoser för melanotiska och amelanotiska choroidala melanom, som varierar på det prognostiska kontinuumet av svårighetsgrad.
– Choroidala nevi är en viktig differentialdiagnos. De är vanliga, godartade melanocytära tumörer och förekommer hos cirka 2 % till 6,5 % av den vita befolkningen.8-10 Nevi är vanligen skiffergrå och relativt platta (mindre än 2 mm tjocklek), även om det finns en betydande storleksöverlappning mellan små melanom och större nevi.8,9 Liksom choroidala melanom kan de också visa överliggande drusen eller lipofuscin (figur 2). Statistiskt sett kommer ett av 500 choroidala nevi att genomgå malign omvandling om det följs i 10 år; den uppskattade årliga frekvensen av malign omvandling är en på 8 8 845.6,9
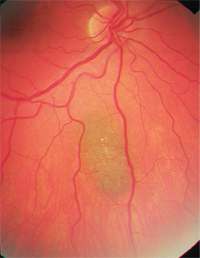
2. Det finns flera kända riskfaktorer för en sådan omvandling (se ”Malign omvandling”).4,8 Den viktigaste verkar vara den initiala tjockleken på nevus större än 2 mm, men en stor basdiameter (större än 7 mm) tyder också på att nevuset är premalignt.8,9 Frånvaro av drusen är en god prognostisk indikator.7
Varemot choroidala melanom tenderar att växa relativt snabbt kan choroidala nevi växa långsamt under flera år, vilket inte nödvändigtvis tyder på malign omvandling. Sådan icke-malign tillväxt är vanligare hos yngre patienter och tenderar att stabiliseras med åldern.11 Således är långsam tillväxt av choroidala nevi inte alltid ett tecken på malignitet, särskilt inte hos yngre patienter utan andra riskfaktorer.11
Interessant nog har pigmenterade choroidala lesioner utan någon av de ovan nämnda riskfaktorerna en chans på 3 % att växa på fem år; sådana lesioner är vanligtvis choroidala nevi.9 Förekomst av en av ovanstående faktorer medför 38 % risk för tillväxt, och mer än 50 % risk för tillväxt föreligger om två eller fler riskfaktorer är närvarande.9 Den relativa risken för tillväxt stiger från 1,9 gånger till 27,1 gånger för förekomst av en jämfört med alla fem riskfaktorer.9
– Choroidal metastasering hänvisar till en tumör som spridit sig till choroidan via hematogena vägar från en primär malignitet någon annanstans i kroppen. De är alltså inte primära tumörer som choroidal melanom – oftast är de metastaser från bröst- eller lungcancer. Dessa lesioner är vanligtvis kupolformade och gräddgula till färgen och orsakar ofta näthinneavlossningar. Choroidalmetastaser är ofta bilaterala eller multifokala och ser inte svampformade ut, till skillnad från amelonatiska melanom.1
– Medfödd hypertrofi av RPE uppträder som enstaka eller multifokala, mörkt pigmenterade, platta lesioner, ofta med hypopigmenterade lakuner. De är godartade, förändras vanligen inte med tiden och kräver ingen behandling.1
Den resulterande serösa näthinneavlossningen och näthinneförhöjningen sekundärt till exsudativ åldersrelaterad makuladegeneration (AMD) utgör en annan differential för choroidalt melanom. AMD kan visa subretinala blödningar, lipid- eller grumlig exsudation, smutsigt grått eller gult makulaödem, choroidala veck, pigmentepitelavlossningar eller diskiform ärrbildning.1 Fluoresceinangiografi hjälper till att skilja mellan dessa tillstånd.
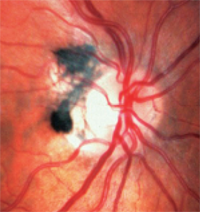
3. Melanocytom är mörkt pigmenterade och återfinns på eller runt synskivan.
– Melanocytom är mörkt pigmenterade och återfinns på eller runt synskivan (figur 3). Till skillnad från melanom är de medfödda och förekommer ofta hos personer med mörkt pigment. De är vanligtvis inaktiva, men kan växa och utvecklas sällan till melanom.1
– Choroidala hemangiom är godartade utvidgningar av choroidala blodkärl och förknippas ofta med Sturge-Webers syndrom. De ser förhöjda ut och är röd-orangefärgade. Liksom choroidala melanom kan de framkalla serösa näthinneavlossningar.1
– Choroidala osteom är gul-orange placoidala massor. Intressant nog består de av mogen benvävnad. De kan tillåta att choroidal neovaskularisering och subretinala blödningar utvecklas. Mycket karakteristiska egenskaper gör dem lätta att skilja från choroidala melanom med hjälp av ultraljud eller datortomografi.1
– Ytterligare differentieringar för amelonotiska eller melanotiska choroidala melanom inkluderar choroidal lossning, lymfom, metastaserande karcinom, subretinalt eller sub-RPE hematom, lokaliserat suprachoroidalt hematom, nodulär posteriort sklerit, reaktiv hyperplasi av RPE eller massiv glios i näthinnan.4,5
Tillkommande testning
Vissa instrument kan bidra till diagnosen av choroidala melanom.
A- och B-scan ultraljud underlättar inte bara diagnosen utan kan också ge mer exakta mätningar av tumören. A-scan avslöjar vanligtvis en låg intern reflektivitet inom tumören; svängningar i ekots höjd inom lesionen kan motsvara patientens puls, vilket indikerar förekomsten av intralesionell vaskularitet.1,5
B-scan visar en solid massa med en akustiskt ljus främre aspekt med internt och basalt mörker; tvärsnittsformen är typiskt sett bi-konvex, men kan se ut som svampliknande. Choroidal excavation och orbital skuggning kan också ses.1,5
Fluoresceinangiografi visar typiskt hyperfluorescens av tumörens kärl och diffus sen färgning.1 Fluoresceinmönstret beror dock på tumörens storlek, form, pigmentering, RPE:s integritet och om det finns en motsvarande serös näthinneavlossning, bland andra variabler.5 Fluoresceinangiografi ger inte patognomoniska tecken på choroidal melanom.3
I den här specifika patienten diagnostiserades choroidal melanom baserat på fundoskopisk undersökning, A- och B-scan ultraljud och fluoresceinangiografi (utan biopsi).
Den här patientens kliniska presentation var i sig själv mycket suggestiv – i princip entydigt – för choroidal melanom. Han hade fyra av de fem ovan nämnda riskfaktorerna för malignitet: tjocklek > 2 mm, subretinal vätska, symtom/synförlust och ett läge < 3 mm från synskivan. Även om dimensionerna på den melanotiska lesionen baserad på ultraljud inte finns tillgängliga, var den tydligt förtjockad mer än 2 mm och hade en basal diameter större än 7 mm (de allmänt accepterade övre gränserna för godartade nevi).8,12
Den uppvisade dessutom uppenbart invasiva egenskaper, som t.ex. att den trängde in i synnerligen stora delar av synskivan.8,12
Hantering och prognos
När en misstänkt okulär massa påträffas är det viktigt att fråga patienten om han eller hon har genomgått någon okulär kirurgi eller trauma, om han eller hon har en historia av cancer eller om han eller hon har några systemiska symtom på cancer, till exempel anorexi, viktnedgång, allmän trötthet, obehag eller sjukdom. Även om 98 % av patienterna med melanom i körteln inte har någon metastatisk sjukdom som kan påvisas vid tidpunkten för diagnosen, måste metastasering uteslutas.5 Detta skulle lämpligast hanteras av en okulär onkolog, så en sådan remiss bör göras.
Testerna omfattar bland annat en komplett blodstatus, leverenzymer, CT av buken, MRT eller ultraljud och röntgen av bröstkorgen.4,5 Flera behandlingsalternativ finns tillgängliga för melanom i körteln, men många av dem är förenade med höga risker; därför måste den behandlande behandlaren noggrant väga många variabler när han eller hon väljer lämplig behandlingsmetod för varje enskild patient. Några faktorer att ta hänsyn till är tumörens storlek och läge, metastasestatus, synstatus för både det drabbade och det opåverkade ögat samt patientens ålder och allmänna hälsotillstånd.5 Beroende på dessa faktorer kan observation vara en genomförbar behandlingsplan om patienten har allvarliga samtidiga medicinska problem, men rekommenderas i allmänhet inte.
Malign omvandling
Riskfaktorer för malign omvandling av choroidala nevi inkluderar:4
– Tjocklek > 2mm.
– Subretinal vätska.
– Förekomst av symtom.
– Utpräglat orangefärgat pigment som överlagrar lesionen.
– Placering < 3mm från synnerven.
*Om två eller fler faktorer föreligger är lesionen sannolikt ett choroidalt melanom.
En mycket aggressiv behandling är enucleation, men den är förenad med betydande risker. Hälften av de patienter som behandlas med enucleation dör så småningom av metastaserande melanom. Detta invasiva behandlingsalternativ diskuteras oftare om det drabbade ögat är blint, smärtsamt, uppvisar optisk diskinvolvering eller om tumören är mycket stor.5
De flesta små choroidala melanom behandlas med lokalt destruktiva terapier, till exempel termoterapi, strålbehandling eller bestrålning.12 Olika typer av strålning kan användas som behandling.4,5 Den vanligaste är plackbrachyterapi, där man använder en radioaktiv plack som sys fast på globens yta utanför tumören.
Detta försöks oftare med mindre tumörer som är 3 skivdiametrar eller mer bort från skivan och fovea. Ungefär 10 till 15 % av de patienter som behandlas på detta sätt drabbas av lokalt tumöråterfall efter behandlingen. Efter behandlingen är patientens syn vanligtvis densamma som före behandlingen, men det finns en chans att den kan förbättras. Synen kan dock senare försämras på grund av sekundära effekter, t.ex. strålningsretinopati, optisk papillopati, grå starr eller neovaskulärt glaukom.
Fotokoagulering kan försöka för små tumörer (< 3 mm tjocklek, < 7 mm basal diameter).4,5 Liksom vid fotokoagulering av någon annan anledning kommer det att uppstå ett permanent scotom i de fotokoagulerade områdena. Andra laserbehandlingar kan också användas, inklusive transpupillär termoterapi, som använder en infraröd laser med låg effekt och lång varaktighet.5,12 Denna teknik kan användas tillsammans med plackstrålbehandling, men har inte visat någon signifikant förbättring av den lokala tumörkontrollen.13
Andra, mindre vanliga behandlingar inkluderar lokal resektion, fotodynamisk terapi eller kryoterapi.4,5 Ofta används flera behandlingar som en del av en kombinationsmetod.
Syndigt nog är prognosen för patienter med choroidalt melanom ofta dålig. Trots behandling utvecklar 30-50 % av patienterna så småningom metastaser; detta sker företrädesvis till levern, men även till lunga, ben, hud, lymfkörtlar eller centrala nervsystemet.3,11,14 Samma andel av patienterna avlider inom 10 år från diagnosen, vanligen på grund av metastaserad spridning.3,11
En gång metastaserad är dödsfallet så gott som säkert.11 Den högsta incidensen av metastaserad upptäckt sker inom ett år från diagnosen av choroidalmelanom, även om det kan inträffa först flera år senare. Flera faktorer korrelerar med ökad dödlighet, bland annat större melanomstorlek, främre läge, extraskleral utbredning, tillväxt genom Bruchs membran, utbredning av synnerven, avsaknad av pigmentering och aggressiv celltyp och/eller mitotisk aktivitet.3
Det är uppenbart att den här patienten inte fick adekvat vård vid sitt första besök på optikerkliniken, men trots lämpliga hänvisningar efter det andra besöket minskade chanserna för ett lyckat resultat markant.
Trots att en fördröjning av remitteringen med några månader kanske inte hade förändrat utfallet nämnvärt i detta fall, understryker denna situation vikten av en grundlig anamnes och en effektiv kommunikation mellan läkare och patient. Den belyser också vikten av lämpliga remisser och ytterligare undersökningar, oavsett om ett tillstånd är ”långvarigt” eller inte.
Men även om prognosen för patienter med choroidal melanom kan tyckas dyster, måste ögonvårdspersonal inleda lämplig behandling så snart de upptäcker en sådan lesion för att förbättra patientens chanser att få positiva sekundära resultat, inklusive bevarande av synen.
Dr Weidmayer praktiserar tillsammans med en grupp optiker vid Eye Center of Lenawee, P.C., i Adrian och Brooklyn, Mich.
1. Spaide RF. Sjukdomar i näthinnan och glaskroppen. 1st ed. Philadelphia: W.B. Saunders; 1999:262-65.
2. Margo CE. The collaborative ocular melanoma study: en översikt. Cancer Control. 2004 Sep-Oct;11(5):304-9.
3. Garcia-Valenzuela E, Pons ME, Puklin JE, Davidson CA. Choroidalmelanom EMedicine Ophthalmology. Medscape Reference. 24 juni 2009. http://emedicine.medscape.com/article/1190564-overview. Tillgänglig den 17 augusti 2010.
4. Choroidal nevus och malignt melanom i choroidan. I: Ehlers JP, Shah CP (red.). The Wills Eye Manual: Office and Emergency Room Diagnosis and Treatment of Eye Disease. 5th ed. Philadelphia: Lippincott Williams & Wilkins; 2008:330-3.
5. Augsburger JJ, Damato BE, Bornfeld N. Uvealt melanom. In: Yanoff M, Duker JS, eds. Ophthalmology. 1st ed. London: Mosby;1999:1052-63.
6. Jones WL. Ophthalmoscopy. In: Terry JE (red). Ocular Disease: Detection, Diagnosis, and Treatment. 1st ed. Boston: Butterworth Publishers; 1984:155-57.
7. Materin MA, Raducu R, Bianciotto C, Shields CL. Fundus autofluorescens och fynd med optisk koherens tomografi vid choroidala melanocytiska lesioner. Middle East Afr J Ophthalmol. 2010 Jul;17(3): 201-6.
8. Augsburger JJ, Correa ZM, Trichopoulos N, Shaikh A. Size overlap between benign melanocytic choroidal nevi and choroidal malignant melanomas. Invest Ophthalmol Vis Sci. 2008 Jul;49(7):2823-8.
9. Kaiserman I, Kaiserman N, Pe’er J. Long term ultrasonic follow up of choroidal naevi and their transformation to melanomas. Br J Ophthalmol. 2006 Aug;90(8):994-8.
10. Mashayekhi A, Siu S, Shields CL, Shields JA. Långsam utvidgning av choroidala nevi: en långtidsuppföljningsstudie. Ophthalmology. 2011 Feb;118(2):382-8.
11. Onken MD, Worley LA, Tuscan MD, Harbour JW. En exakt, kliniskt genomförbar multigenexpressionsanalys för att förutsäga metastasering i uvealt melanom. J Mol Diagn. 2010 July;12(4):461-8.
12. Augsburger JJ, Correa ZM, Schneider S, et al. Diagnostic transvitreal fine-needle aspiration biopsy of small melanocytic choroidal tumors in nevus versus melanoma category. Trans Am Ophthalmol Soc. (2002);100:225-34.
13. Sagoo MS, Shields CL, Mashayekhi A, et al. Plaque radiotherapy for juxtapapillary choroidal melanoma: tumörkontroll i 650 konsekutiva fall. Ophthalmology 2011 Feb;118(2):402-7.
14. Finger PT, Kurli M, Reddy S, et al. PET/CT på hela kroppen för initial stadieindelning av choroidalt melanom. Br J Ophthalmol. 2005 Oct;89(10):1270-74.