- Megközelítési megfontolások
- Parotidektómia
- Metszés és lebeny létrehozása
- Az arcideg azonosítása és boncolása
- A fültőmirigyszövet eltávolítása
- Újjáépítés és zárás
- A beavatkozás szövődményei
- Az arcideg sérülése
- Gusztatorikus izzadás (Frey-szindróma)
- Salivaszivárgás
- Fülzsibbadás
- Az arc aszimmetriája
- A lebeny nekrózisa
- Tumor kiújulás
Megközelítési megfontolások
A bemetszéseket a normál arckontúrban kell álcázni. A postaurikuláris és nyaki bemetszéseket úgy tervezték, hogy széles alapterületű lebenyeket készítsenek, hogy elkerüljék a hosszú, éles sarkokat, amelyek hajlamosak a csökkent véráramlásra és a bőr elhalására. A fülcimpa helyzetét pontosan meg kell jelölni az eset befejezésekor történő újrapozícionáláshoz.
Az arcideg pozitív azonosítása és megőrzése elengedhetetlen a véletlen arcideg-sérülés megelőzése érdekében. A parotissebészet szakértője az arcideg anatómiájának szakértője.
Ahol csak lehetséges, a tumorokat úgy kell reszekálni, hogy a kiújulás megelőzése érdekében normális parotisszövetből álló margó maradjon.
A beavatkozás befejezésekor megmaradó nyers mirigyfelszínt le kell fedni, hogy megelőzzük a nyálfolyást és minimalizáljuk az ízleléses izzadás (Frey-szindróma) kockázatát.
Parotidektómia
A parotidektómia a következőképpen történik.
Metszés és lebeny létrehozása
A bőrmetszéseket annak figyelembevételével kell elhelyezni, hogy szükséges-e nyaki disszekció (lásd Periprocedurális ellátás). Az elülső bőrmetszés elhelyezhető a preauricularis ráncban vagy posttragálisan, a facelifthez hasonlóan (lásd az alábbi képet).
 Kozmetikusan vezetett parotidectomiás metszés, pretragálisan kialakítva. A szaggatott vonal a szőrszálakat jelöli. A bemetszést postauricularisan a sárga jelzésig vezetjük kis tömeg eltávolítása esetén, a narancssárga jelzésig nagyobb műtét esetén, és a piros jelzésig, ha nyaki disszekciót is tartalmaz. Vegye figyelembe, hogy a fülcimpa helyét metilénkék pöttyökkel jelöltük. A kép Dr. James Netterville jóvoltából.
Kozmetikusan vezetett parotidectomiás metszés, pretragálisan kialakítva. A szaggatott vonal a szőrszálakat jelöli. A bemetszést postauricularisan a sárga jelzésig vezetjük kis tömeg eltávolítása esetén, a narancssárga jelzésig nagyobb műtét esetén, és a piros jelzésig, ha nyaki disszekciót is tartalmaz. Vegye figyelembe, hogy a fülcimpa helyét metilénkék pöttyökkel jelöltük. A kép Dr. James Netterville jóvoltából. A fülcimpa helyzete meg van jelölve, és a metszést a fülcimpa alatt hátrafelé folytatjuk, megfelelő bőrmandzsettával, hogy megakadályozzuk a fülcimpa lekötését és a pixie-ear deformitást. A metszés hátrafelé változó távolságra folytatódik, és a kozmézis érdekében meghosszabbítható a hajvonalig, vagy lefelé görbülhet egy kiemelkedő nyaki ráncig, hogy lehetővé tegye a nyaki disszekciót.
A betegnek a korábban leírtak szerinti előkészítése és a metszések elkészítése után a fültőmirigy felszínén lévő természetes sík felhasználásával egy anterior subplatysmalis/subsuperficialis musculoaponeuroticus rendszer (SMAS) lebeny készül. Ezt a metszést a daganat kiterjedésén túlra vezetjük, hogy az eltávolítandó szövet előtt teljesen feltárjuk a parotis fasciát.
A járomív, a fültőmirigy elülső határa és a submandibularis fascia megközelítésekor nagy körültekintéssel kell eljárni, mivel ezek mind olyan területek, ahol az arcideg distalis ágai a mirigyből kilépnek.
Ezután egy hátsó lebenyt emelnek a szegycsont-kleidomasztoid (SCM) fascia szintjén. Az SCM legfelső végén néhány izomrost a bőrbe hatol; ezeket át kell metszeni. A nervus auricularis major ágait és a vena jugularis externát azonosítjuk, és a síkot e struktúrák felszínén alakítjuk ki.
Ez a pont, ha szükséges, a nervus auricularis major elülső ágát élesen átvágjuk, és a reanasztomózishoz megjelöljük. A proximális véget az SCM fasciába burkolva hagyjuk, hogy az eset végén megkönnyítsük az újbóli közelítést (lásd az alábbi képet). Gyakran szükséges a külső nyaki véna lekötése.
 A nagyfülideg átvágása a fültőmirigy és a szegycsont-mastoid (SCM) találkozásánál történt. Az elágazást szaggatott vonal jelzi. A proximális ideg az SCM fasciájába burkolva maradt, hogy segítse az eset végén történő újbóli közelítést. A nervus auricularis major hátsó ága látható, amely az SCM-et feljebb keresztezi, és érintetlenül maradt. A kép Dr. Alexander Langerman és Dr. James Netterville jóvoltából készült.
A nagyfülideg átvágása a fültőmirigy és a szegycsont-mastoid (SCM) találkozásánál történt. Az elágazást szaggatott vonal jelzi. A proximális ideg az SCM fasciájába burkolva maradt, hogy segítse az eset végén történő újbóli közelítést. A nervus auricularis major hátsó ága látható, amely az SCM-et feljebb keresztezi, és érintetlenül maradt. A kép Dr. Alexander Langerman és Dr. James Netterville jóvoltából készült. A fültőmirigy farkát az SCM-ről addig emeljük, amíg a digastricus izom hátsó hasa látható. E manőver során figyelni kell a digastricus izom hátsó hasához vezető kis idegágat, amely nem mindig látható, de támpontot adhat az arcideg elhelyezkedéséhez. Ennél fontosabb ezen a területen a nyaki és marginális ágak elkerülése, amelyek általában az arcvénák felett és a fascia submandibularisban haladnak.
Ha a főtörzs azonosítható, akkor a hátsó mirigyet a tragus porcától és a külső hallójárattól elválasztjuk, ügyelve a perichondrium megőrzésére. Ezt a kiemelést mélyen a csontos-porcos találkozásig folytatjuk. Miután ez a lépés megtörtént, a figyelem az arcideg azonosítására irányul.
Az arcideg azonosítása és boncolása
Az arcideg boncolásának alapelve, hogy kerüljük az ideg szükségtelen ingerlését. A boncolás során használt konkrét eszközök sebészenként változnak, és magukban foglalják a hideg, a bipoláris elektrokauterizációt és az ultrahangos boncolást. A legtöbb sebész óva int a monopoláris kauterizálástól az arcideg közvetlen közelében.
Az ideg az alábbi 6 módszer bármelyikével azonosítható:
-
A tympanomastoid varratvonal követhető a stylomastoid foramenig
-
Az így…Az úgynevezett tragusmutató egy háromszög alakú porcnyúlvány a tragusról inferior irányban, és a nervus facialis helyére utal az inferoanterior pont irányában
-
A digastricus izom hátsó hasa kb. 1 cm-rel inferior és 1 cm-rel superficialisan keresztezi az SCM-et az ideg helyétől; rendkívül hasznos az arcideg mélységének jelölésére
-
Minden perifériás ág, beleértve a digastricus izomhoz vezető ágat is, követhető vissza a főtörzsig, amelyet azután a szokásos módon boncolunk. Megfelelő beállításban a szerzők csak a perifériás ágakat boncolják, amíg a tumor és a környező parotis mandzsetta meg nem szabadul a mirigytől, és nem tárják fel teljesen a főtörzset
-
A styloid processus felső megközelítésből tompán feltárható, és az ideg inferolaterálisan található. Ez különösen hasznos megközelítés a revíziós műtétek során, mivel a processus styloideus feletti síkot általában nem boncolták fel korábban
-
A mastoideumot meg lehet fúrni, hogy lehetővé tegye az arcideg azonosítását súlyosan abnormális anatómia, bonyolult revíziós műtétek esetén, vagy a foramen stylomastoideushoz érő nagy tumorok
Ha az ideg teljes disszekcióját tervezik, a főtörzs azonosítása után a pes anserinusig kell követni, amely a cervicofaciális (alsó) és temporofaciális (felső) osztályt elválasztó struktúra (lásd az alábbi képet).
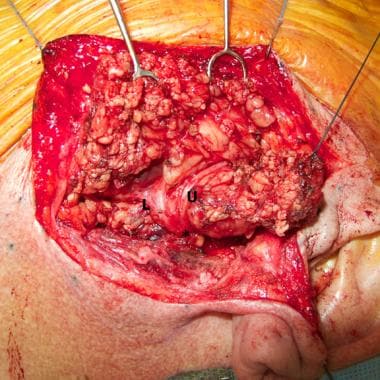 Az arcideg fő törzsét (csillag) feltártuk a pes anserinusig, a felső (U) és az alsó (L) osztás elágazási pontjáig. A kép Dr. Alexander Langerman jóvoltából.
Az arcideg fő törzsét (csillag) feltártuk a pes anserinusig, a felső (U) és az alsó (L) osztás elágazási pontjáig. A kép Dr. Alexander Langerman jóvoltából. A kisebb ágakat ezután gondosan követjük azzal a céllal, hogy feltérképezzük a tumorral való kapcsolatukat. A tipikus megközelítés az, hogy a felső osztás legfelső ágánál vagy az alsó osztás legalsó ágánál kezdjük, és követjük az ágat egy olyan pontig, ahol a tumortól jóval távolabb van. Ezután a következő ágat követjük, és így tovább, amíg a daganat területén lévő összes ágat szabadon nem boncoljuk, és a daganatot nem mobilizáljuk az eltávolításhoz.
Az idegek kimetszésének gyakori technikája, hogy egy kis, finom hemostát vagy egy nem reteszelő, sima pofájú, derékszögű diszszektor (McCabe arcideg-diszszektor) segítségével finoman megemeljük a fültőmirigy szövetét a természetes síkban, közvetlenül az egyes idegek felszínén. A műszer tüskéi közötti és az azoktól laterálisan elhelyezkedő szövetet bipoláris kauterrel lezárjuk és felosztjuk, majd a folyamatot folytatjuk. Az ideg nagyon óvatos és gyengéd húzása csipesszel tartott gézzel végezhető (lásd az alábbi képet).
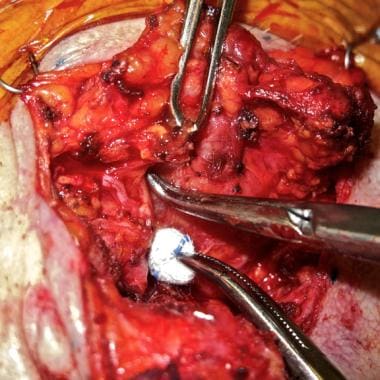 Az arcideg ágát a természetes síkban, közvetlenül az ideg felett, McCabe dissectorral boncoljuk. Kis gézszivaccsal kíméletes hátsó húzást alkalmazunk, és a szabad mirigyet fogóval elhúzzuk, hogy előre irányuló húzást biztosítsunk. A kép Dr. Alexander Langerman jóvoltából készült.
Az arcideg ágát a természetes síkban, közvetlenül az ideg felett, McCabe dissectorral boncoljuk. Kis gézszivaccsal kíméletes hátsó húzást alkalmazunk, és a szabad mirigyet fogóval elhúzzuk, hogy előre irányuló húzást biztosítsunk. A kép Dr. Alexander Langerman jóvoltából készült. Rosszindulatú daganat esetén, különösen, ha a műtét előtti arcideg diszfunkció jelen van, megfontolandó a tumorral érintett idegek elvágása és nem felszívódó varratokkal való megjelölése interpozíció vagy egyéb transzplantáció céljából, szükség szerint akár a tumor eltávolításának befejezésekor, akár egy későbbi időpontban. Az arcidegek helyreállítási és rehabilitációs technikáit máshol tárgyaljuk (lásd: Arcidegek helyreállítása).
A fültőmirigyszövet eltávolítása
Ha az egész mirigyet el kell távolítani, és nem csak a daganat körüli mirigymandzsettát, az összes arcideg-ágat fel kell boncolni és mobilizálni kell, majd a mély fültőmirigyszövetet el kell távolítani az ágak között. Ha a tumort a mély lebenyből oldalirányú megközelítéssel kell eltávolítani (mint a felületes lebenyből származó idegágak közé behatoló tumor esetében), egyes szerzők egyes idegágak szelektív szétválasztását javasolják, azonnali reanasztomózissal a tumor eltávolítása után, hogy elkerüljék az idegágak megnyúlását és maradandó működési zavarok kialakulását.
A szövetek eltávolítása után az arcideg kézi stimulátorral vagy monitorszondával vizsgálható, hogy megbizonyosodjon arról, hogy sértetlen. Az ideg ismételt, szükségtelen stimulálása azonban a lehetséges sérüléstől való félelem miatt kerülendő.
Azt követően, hogy a páciens óvatosan felébredt és magához tért az altatásból, az arcot megvizsgálják a motoros idegműködés szempontjából. Ha az arcideg nem bizonyult épnek, és a beteg olyan sűrű bénulással ébred, amely a helyi érzéstelenítés hatásán túl is fennáll, újbóli feltárást kell fontolóra venni. Ha az idegről tudjuk, hogy ép, a beteget megnyugtathatjuk, hogy a műtét utáni enyhe arcideggyengeség általában teljesen megszűnik.
Újjáépítés és zárás
Mihelyt a reszekció befejeződött és az arcideg szükséges javítását vagy átültetését elvégeztük, a figyelem a zárásra irányul. A rekonstrukció elsődleges céljai: (1) a megmaradt nyers mirigyfelszín fedése, (2) a normális arckontúrok helyreállítása, és (3) az arcideg fedésének és egy megbízható metszési síknak a biztosítása arra az esetre, ha újbóli műtétre lenne szükség.
A rekonstrukcióhoz számos technikát alkalmaznak. Kisebb reszekciók esetén gyakran a fültőmirigy-kapszula elsődlegesen lezárható. Nagyobb reszekciókban a defektust autológ bukkális vagy hasi zsírral (lásd az alábbi első képet) vagy acelluláris dermisszel (lásd az alábbi második képet) lehet kitölteni.
 A parotidectomiás defektusba hasi zsírt ültettek be csatolt dermisszel. A zsír idővel jól megőrzi a tömeget, ha atraumatikusan kezelik, és a dermisz lehetővé teszi a kapszula lezárását. A kép James Netterville és Alexander Langerman jóvoltából.
A parotidectomiás defektusba hasi zsírt ültettek be csatolt dermisszel. A zsír idővel jól megőrzi a tömeget, ha atraumatikusan kezelik, és a dermisz lehetővé teszi a kapszula lezárását. A kép James Netterville és Alexander Langerman jóvoltából.  Hengerelt acelluláris dermiszt használtak kis defektus kitöltésére parotis tumor eltávolítása után. A kép James Netterville és Alexander Langerman jóvoltából.
Hengerelt acelluláris dermiszt használtak kis defektus kitöltésére parotis tumor eltávolítása után. A kép James Netterville és Alexander Langerman jóvoltából. A digasztrikus izom a köztes ínnál elvágható, és a hátsó hasi rész a defektusba forgatható, vagy hasonló módon használható egy superior alapú, az SCM egy részét is magában foglaló lebeny. Az izomrekonstrukció azonban idővel hajlamos a térfogatvesztésre. Az állkapocs vagy a bőr eltávolításával járó masszív reszekciók esetén a lehetőségek között szerepelnek bőr (pl. cervicofaciális), myocutan (pl. pectoralis major) és szabad lebenyek.
A nagyfülideg rekonstrukciójához a vágott ideg ellentétes végei melletti fasciákat összevarrják, hogy feszültségmentes neurorrhaphytát tegyenek lehetővé. Ezután megszakított 8-0 vagy 9-0 nejlonvarratokat helyezünk a perineuriumba az ideg újbóli megközelítése érdekében. Ha az ideg nem közelíthető újra, egyes szerzők a neuroma kialakulásának megelőzése érdekében a proximális vég lecsipkedését vagy betemetését javasolják, bár e technikák hatékonyságára nincs bizonyíték.
A rekonstrukció befejezése után a hátsó nyakon vagy a hajszálérben lévő szúrt metszéseken keresztül zárt szívócsatornákat helyeznek el. Ezután a bőrt rétegesen, megszakított módon zárják le. A pixie-ear deformitás megelőzése érdekében ügyelnek arra, hogy a fülcimpát ne terheljék túlzottan.
A beavatkozás szövődményei
A parotidektómia lehetséges szövődményei közé tartozik az arcideg sérülése, a Frey-szindróma, a nyálszivárgás, a fül zsibbadása, az arc aszimmetriája, a lebeny elhalása és a tumor kiújulása.
Az arcideg sérülése
Az arcideg véletlen sérülése a parotisműtét legpusztítóbb szövődménye. Egy jóindulatú betegség miatt végzett műtéti vizsgálatban 18-65%-ban számoltak be átmeneti posztoperatív gyengeségről, 0-19%-ban pedig maradandó gyengeségről. Ezt a kockázatot minden parotisműtéten átesett beteggel kifejezetten meg kell beszélni. Még látszólag tökéletes technika esetén is előfordulhat ismeretlen okokból az arcideg sérülése. Sérülés esetén az időben történő diagnózis és az érzékeny betegágy melletti viselkedés elengedhetetlen a további szövődmények megelőzéséhez és az esetleges peres ügyek minimalizálásához.
Ha az orbicularis oculi motoros ellátása gyenge vagy hiányzik, agresszív szemgondozásra van szükség a szaruhártya kiszáradásának és sérülésének megelőzése érdekében. Az ilyen gondozás magában foglalja a síkosítószerek használatát, a szem éjszakai leragasztását és a nedvességkamrák használatát napközben. Szemészorvossal való konzultáció indokolt lehet.
Hosszú távú bénulás esetén statikus arcrehabilitációs technikák alkalmazhatók, beleértve a szemöldökemelést, az aranysúly behelyezését és a kantoplasztikát, valamint az arcpántokat. A dinamikus technikák vagy az idegek helyreállítása is megfelelő lehet.
Gusztatorikus izzadás (Frey-szindróma)
A parotis fölötti bőr izzadságmirigyek posztganglionikus paraszimpatikus nyálidegek által történő ingerlése lokalizált izzadást eredményez evés vagy nyálelválasztás közben. Ezt a betegek 2-80%-ánál jelentették, a diagnózis módszerétől függően ; az elfogadható előfordulási gyakoriság ennek a tartománynak az alsó vége lenne, ha a parotis-kapszula lezárására vagy a parotis-defektus rekonstrukciójára tesznek erőfeszítéseket.
A Frey-szindróma előfordulása összefüggésbe hozható az eltávolított mirigy mennyiségével. Azt feltételezik, hogy minél nagyobb az eltávolított parotisszövet mennyisége, annál nagyobb a bőr aberráns innervációjához rendelkezésre álló nyers felület. E kockázat minimalizálása érdekében a szerzők arra törekednek, hogy a mirigykapszulát, autológ szövetet vagy beültethető biológiai anyagot helyezzenek a mirigy és a bőr közé.
A Frey-szindróma kialakulása esetén különböző beavatkozások alkalmazhatók, beleértve az izzadásgátló helyi alkalmazását, botulinum toxin injekciózását, valamint szövetek (pl. temporoparietális fascia vagy SCM) vagy beültethető anyagok (pl. acelluláris dermis) sebészeti beavatkozását. A sebészeti megközelítések a reoperatív műtéttel járó kockázatokkal járnak, de általában hatékonyan minimalizálják vagy megszüntetik a Frey-szindrómát.
Salivaszivárgás
A nyálmirigyek felszíne a betegek 1-14%-ánál a bőr alatt nyálgyülemet (sialocele) vagy a sebből nyálszivárgást (nyálsipoly) eredményezhet.
A konzervatív intézkedések közé tartozik a sialocelék nyomókötéssel történő drainálása. A nyálfistula helyi sebrevízióval kezelhető, ha alacsony szivárgás van jelen. A botulinum toxin a posztganglionáris paraszimpatikus rostokból történő acetilkolin felszabadulás blokkolásával a nyálfolyás csökkenését eredményezi, és több kis sorozatban figyelemre méltó hatékonyságról számoltak be. A makacs nyálfolyás szükségessé teheti a műtéti újbóli feltárást.
Fülzsibbadás
Hypoesztézia a nervus auricularis major eloszlásában szinte minden parotisműtéten átesett betegnél előfordul. A zsibbadás egyes betegeknél idővel enyhül. Előfordulása csökkenthető a nervus auricularis major megőrzésére tett erőfeszítésekkel. Ha a nervus auricularis major-t fel kell áldozni, a szerzők lehetőség szerint neurorrhaphát végeznek az eset befejezésekor.
Az arc aszimmetriája
A parotidektómia utáni defektus és az ebből eredő arc aszimmetria jelentősége az eltávolított mirigy mennyiségével és a beteg soványságával függ össze. A több szubkután zsírral rendelkező betegek jobban elrejthetik a kis defektusokat, mint a vékony betegek, és ezért előfordulhat, hogy nincs szükségük rekonstrukcióra. A szerzők hajlamosak a legtöbb defektust rekonstruálni, ha az esetleges aszimmetria kérdéses.
A celluláris dermisz, hengerelve és a defektusba beültetve, egyrészt rekonstruálhatja a normál arckontúrokat, másrészt a parotis-kapszula lezárására és a nyers mirigyfelszín fedésére szolgálhat.
A digastricus izom hátsó hasának lokális rotációja közepes defektusok kitöltésére alkalmas, és nem jár jelentős morbiditással. A hasi zsírátültetés nagy defektusok kitöltésére használható, és hosszú távon megőrzi a térfogatot, ha gondosan és atraumatikusan nyerik ki. A szerzők a beültetés megkönnyítése és a kapszula lezárása érdekében a mélyhámos dermához csatolt zsírt szednek.
A lebeny nekrózisa
A bőrmetszések megfelelő kialakítása minimalizálhatja a distalis lebeny nekrózisát. Ha mégis előfordul a lebeny nekrózisa, általában csak megfelelő lokális kezelésre és megnyugtatásra van szükség.
Tumor kiújulás
A parotis tumorok kiújulhatnak pozitív peremek, mikroszatellita betegség vagy fel nem ismert ideginvázió következtében. A különböző fültőmirigy-tumorok, a fültőmirigy-műtét mértékének és a posztoperatív sugárkezelés szükségességének teljes körű tárgyalása meghaladja e cikk kereteit. Néhány alapelvet kell követni a megfelelő extirpáció biztosítása és a kiújulás minimalizálása érdekében.
-
Ha az arcideg vagy ága durván behatolt, az ideg feláldozását kell megfontolni a teljes eltávolítás biztosítása érdekében
-
Minden erőfeszítést meg kell tenni a tumorkapszula épségben tartására mind jó-, mind rosszindulatú betegségben; ha a tumor kiömlése előfordul, a műtéti terület bőséges öblítése bölcs
-
A rosszindulatú daganatok kapszuladissectiója a tumor mikroszkopikus kiterjedéseinek fel nem ismerése miatt hiányos kimetszéshez vezethet; ezért az egészséges mirigy mandzsettáját el kell távolítani ezeknél a daganatoknál
-
A pleomorf adenomák kapszuláris metszése ellentmondásos; a klasszikus tanítás szerint a tumor körül egy egészséges szövetből álló mandzsettát kell eltávolítani, de a modern adatok azt sugallják, hogy a kapszuláris metszés nem növeli a kiújulási arányt; egyensúlyt kell teremteni az egészséges szövetből álló mandzsetta elvétele és az arcideg-ágak metszésének minimalizálása között. A normális fültőmirigy mandzsettájának nem kell nagynak lennie, és jóindulatú betegség esetén nincs szükség széles margóra.
-
Nagy tűs vagy metszéses biopsziát nem szabad végezni; ha mégis elvégezték, a biopsziás traktust lehetőség szerint a műtéti mintával együtt kell eltávolítani
.