- Approach Considerations
- Parotidectomie
- Incisie en flapcreatie
- Identificatie en dissectie van de aangezichtszenuw
- Verwijdering van parotisweefsel
- Reconstructie en sluiting
- Complicaties van de procedure
- Letsel aan de aangezichtszenuw
- Gustzweet (syndroom van Frey)
- Speeksellekkage
- Oorverdoofdheid
- Saciale asymmetrie
- Lapnecrose
- Tumorrecidief
Approach Considerations
Incisies moeten worden gecamoufleerd in normale gezichtscontouren. Postauriculaire incisies en incisies in de hals zijn ontworpen om flappen te maken met een brede basis om lange, scherpe hoeken te vermijden, die vatbaar zijn voor verminderde doorbloeding en huidnecrose. De positie van de oorlel moet nauwkeurig worden gemarkeerd voor herpositionering aan het eind van de casus.
Positieve identificatie en behoud van de aangezichtszenuw zijn essentieel om onbedoeld letsel aan de aangezichtszenuw te voorkomen. Een expert in parotischirurgie is een expert in de anatomie van de aangezichtszenuw.
Wanneer mogelijk, moeten tumoren worden gereseceerd met een marge van normaal parotisweefsel om recidief te voorkomen.
Als aan het einde van de ingreep rauw klieroppervlak overblijft, moet dit worden afgedekt om speeksellekkage te voorkomen en het risico van tongzweten (syndroom van Frey) te minimaliseren.
Parotidectomie
Parotidectomie wordt als volgt uitgevoerd.
Incisie en flapcreatie
Huidincisies worden geplaatst met overweging of een halsdissectie noodzakelijk is (zie Periprocedurele zorg). De voorste huidincisie kan in de preauriculaire plooi worden geplaatst of posttragaal, op de wijze van een facelift (zie de afbeelding hieronder).
 Cosmetisch geleide incisie voor parotidectomie, preragaal ontworpen. De stippellijn geeft de haarlijn aan. De incisie wordt postauriculair doorgevoerd tot aan de gele markering voor het verwijderen van een kleine massa, tot aan de oranje markering voor een grotere operatie, en tot aan de rode markering als een halsdissectie wordt uitgevoerd. Merk op dat de positie van de oorlel is gemarkeerd met stippen methyleenblauw. Afbeelding met dank aan Dr. James Netterville.
Cosmetisch geleide incisie voor parotidectomie, preragaal ontworpen. De stippellijn geeft de haarlijn aan. De incisie wordt postauriculair doorgevoerd tot aan de gele markering voor het verwijderen van een kleine massa, tot aan de oranje markering voor een grotere operatie, en tot aan de rode markering als een halsdissectie wordt uitgevoerd. Merk op dat de positie van de oorlel is gemarkeerd met stippen methyleenblauw. Afbeelding met dank aan Dr. James Netterville. De positie van de oorlel wordt gemarkeerd, en de incisie wordt posterieur voortgezet onder de oorlel met een adequate huidmanchet om vastbinden van de lobule en een pixie-oor deformiteit te voorkomen. De incisie wordt over een variabele afstand posterieur voortgezet en kan worden verlengd tot in de haarlijn voor cosmesis of naar beneden worden gebogen tot een prominente nekplooi om een halsdissectie mogelijk te maken.
Nadat de patiënt is voorbereid zoals eerder beschreven en de incisies zijn gemaakt, wordt een anterieure subplatysmale/superficiële musculoaponeurotische systeem (SMAS) flap gemaakt door gebruik te maken van het natuurlijke vlak op het oppervlak van de parotisklier. Deze incisie wordt verder doorgevoerd dan de omvang van de tumor om de fascia van het parotis volledig bloot te leggen vóór het te verwijderen weefsel.
Grote voorzichtigheid wordt betracht bij het benaderen van de jukbeenboog, de voorste grens van de parotisklier, en de submandibulaire fascie, die alle gebieden zijn waar distale takken van de gezichtszenuw uit de klier komen.
Een posterieure flap wordt vervolgens opgetrokken ter hoogte van de fascie van het sternocleidomastoideus (SCM). Aan het bovenste uiteinde van de SCM steken enkele spiervezels in de huid; deze moeten worden doorgesneden. De takken van de grote auriculaire zenuw en de externe halsader worden geïdentificeerd en het vlak wordt oppervlakkig van deze structuren ontwikkeld.
Op dit punt wordt, indien nodig, de voorste tak van de grote auriculaire zenuw scherp doorgesneden en gemerkt voor reanastomose. Het proximale uiteinde wordt omhuld door fascia SCM om de reapproximatie aan het einde van de casus te vergemakkelijken (zie de afbeelding hieronder). Vaak is het nodig de externe halsader af te hechten.
 De nervus auricularis is doorgesneden in de buurt van de kruising van de parotisklier en het sternocleidomastoideus (SCM). Het kruispunt is gemarkeerd met een stippellijn. Proximale zenuw is omhuld door fascia van SCM gelaten om te helpen bij reapproximatie aan het einde van de casus. De posterieure tak van de n. auricularis major kruist de SCM meer naar boven en werd intact gelaten. Afbeelding met dank aan Dr. Alexander Langerman en Dr. James Netterville.
De nervus auricularis is doorgesneden in de buurt van de kruising van de parotisklier en het sternocleidomastoideus (SCM). Het kruispunt is gemarkeerd met een stippellijn. Proximale zenuw is omhuld door fascia van SCM gelaten om te helpen bij reapproximatie aan het einde van de casus. De posterieure tak van de n. auricularis major kruist de SCM meer naar boven en werd intact gelaten. Afbeelding met dank aan Dr. Alexander Langerman en Dr. James Netterville. De staart van de parotisklier wordt van de SCM opgetild tot de achterste buik van de digastrische spier wordt gezien. Tijdens deze manoeuvre moet worden gelet op de kleine zenuwtak naar de achterste buik van de digastrische spier, die niet altijd wordt gezien, maar een aanwijzing kan geven voor de locatie van de nervus facialis. Belangrijker in dit gebied is het vermijden van de cervicale en marginale takken, die gewoonlijk over de gezichtsvenen en in de submandibulaire fascie lopen.
Als de hoofdstam kan worden geïdentificeerd, wordt de achterste klier vervolgens gescheiden van het kraakbeen van de tragus en de uitwendige gehoorgang, waarbij erop wordt gelet dat het perichondrium behouden blijft. Deze opheffing wordt voortgezet tot diep bij de bot-kraakbeenverbinding. Zodra deze stap is volbracht, wordt de aandacht gericht op de identificatie van de aangezichtszenuw.
Identificatie en dissectie van de aangezichtszenuw
Het basisprincipe van dissectie van de aangezichtszenuw is het vermijden van elke onnodige stimulatie van de zenuw. De specifieke hulpmiddelen die bij de dissectie worden gebruikt variëren van chirurg tot chirurg en omvatten koude, bipolaire elektrocauterisatie en ultrasone dissectie. De meeste chirurgen waarschuwen tegen het gebruik van een monopolaire cauterisatie in de nabijheid van de aangezichtszenuw.
De zenuw kan op een van de volgende 6 manieren worden geïdentificeerd:
-
De hechtlijn van het tympanomastoideus kan worden gevolgd tot aan het foramen van stylomastoideus
-
De zgn.zogenaamde tragal pointer is een driehoekig verlengstuk van kraakbeen inferior van de tragus en suggereert de plaats van de nervus facialis in de richting van zijn inferoanterior punt
-
De achterbuik van de digastric spier kruist de SCM ongeveer 1 cm inferieur en 1 cm superficieel van de plaats van de zenuw; Het is zeer nuttig als een marker van de diepte van de aangezichtszenuw
-
Elke perifere tak, met inbegrip van de tak naar de digastrische spier, kan worden gevolgd terug naar de hoofdstam, die dan wordt ontleed op de gebruikelijke manier. In de juiste setting, zullen de auteurs alleen de perifere takken dissecteren totdat de tumor en de omringende manchet van parotis van de klier zijn bevrijd, en de hoofdstam niet volledig blootleggen
-
Het processus styloideus kan stomp worden blootgelegd vanuit een superieure benadering, en de zenuw wordt inferolateraal daaraan gevonden. Dit is vooral nuttig in het kader van revisiechirurgie, omdat het vlak boven de processus styloideus meestal nog niet eerder ontleed is
-
Het mastoid kan doorboord worden om de identificatie van de aangezichtszenuw mogelijk te maken in het geval van sterk afwijkende anatomie, gecompliceerde revisiechirurgie, of grote tumoren die grenzen aan het foramen stylomastoideus
Als volledige dissectie van de zenuw gepland is, wordt de hoofdstam, als hij eenmaal geïdentificeerd is, getraceerd naar de pes anserinus, de structuur die de scheiding markeert tussen de cervicofaciale (onderste) en temporofaciale (bovenste) divisies (zie de afbeelding hieronder).
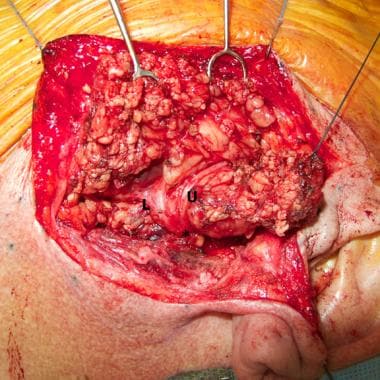 Hoofdstam van de aangezichtszenuw (asterisk) is blootgelegd tot aan de pes anserinus, vertakkingspunt van de bovenste (U) en onderste (L) divisies. Afbeelding met dank aan Dr. Alexander Langerman.
Hoofdstam van de aangezichtszenuw (asterisk) is blootgelegd tot aan de pes anserinus, vertakkingspunt van de bovenste (U) en onderste (L) divisies. Afbeelding met dank aan Dr. Alexander Langerman. Kleinere takken worden dan zorgvuldig gevolgd met het doel hun relatie tot de tumor in kaart te brengen. De gebruikelijke benadering is om te beginnen bij de bovenste tak van de bovenste divisie of de onderste tak van de onderste divisie, al naar gelang het geval, en de tak te volgen tot een punt waar hij ruimschoots vrij is van de tumor. De volgende tak wordt dan gevolgd, enzovoort, totdat alle takken in het gebied van de tumor zijn ontleed en de tumor is gemobiliseerd voor verwijdering.
Een veel voorkomende techniek voor zenuw dissectie is het gebruik van een kleine, fijne hemostat of een niet-sluitende, gladde bek, rechthoekige dissector (McCabe gezichtszenuw dissector) om voorzichtig opheffen van de parotis weefsel in het natuurlijke vlak net oppervlakkig van elke zenuw. Het weefsel lateraal aan en tussen de tanden van het instrument wordt met een bipolair cauterum afgesloten en opgedeeld, en de procedure wordt voortgezet. Zeer voorzichtige en zachte tractie van de zenuw kan worden verricht met gaasjes die in een tang worden gehouden (zie de afbeelding hieronder).
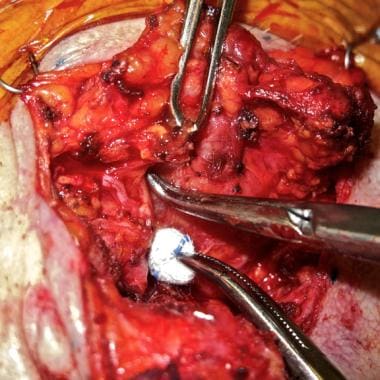 Tak van nervus facialis wordt ontleed in het natuurlijke vlak net oppervlakkig van de zenuw met de McCabe dissector. Zachte tractie naar achteren wordt toegepast met een kleine gaasspons, en de vrije klier wordt weggetrokken met een klem om voorwaartse tractie te geven. Afbeelding met dank aan Dr. Alexander Langerman.
Tak van nervus facialis wordt ontleed in het natuurlijke vlak net oppervlakkig van de zenuw met de McCabe dissector. Zachte tractie naar achteren wordt toegepast met een kleine gaasspons, en de vrije klier wordt weggetrokken met een klem om voorwaartse tractie te geven. Afbeelding met dank aan Dr. Alexander Langerman. In de setting van maligniteit, vooral als preoperatieve gezichtszenuw disfunctie aanwezig is, wordt overwogen om de zenuwen die betrokken zijn bij de tumor door te snijden en ze te markeren met niet-resorbeerbare hechtingen voor interpositie of andere transplantatie indien nodig, hetzij aan het einde van de tumorverwijdering of op een later tijdstip. De technieken voor herstel en rehabilitatie van de gezichtszenuw worden elders besproken (zie Herstel van de gezichtszenuw).
Verwijdering van parotisweefsel
Als de hele klier moet worden verwijderd en niet alleen het manchet van de klier rond de tumor, worden alle takken van de nervus facialis ontleed en gemobiliseerd, en het diepe parotisweefsel wordt dan tussen de takken verwijderd. Wanneer een tumor moet worden verwijderd uit de diepe kwab via een laterale benadering (zoals bij een tumor die binnenvalt tussen zenuwtakken van de oppervlakkige kwab), pleiten sommige auteurs voor selectieve splitsing van sommige zenuwtakken met onmiddellijke reanastomose na verwijdering van de tumor om te voorkomen dat takken worden uitgerekt en blijvende disfunctie veroorzaken.
Zodra de weefselverwijdering is voltooid, kan de aangezichtszenuw worden getest met een handstimulator of monitorsonde om te bevestigen dat hij onbeschadigd is. Herhaalde onnodige stimulatie van de zenuw moet echter worden vermeden uit vrees voor mogelijk letsel.
Nadat de patiënt voorzichtig is ontwaakt en uit de narcose is hersteld, wordt het gelaat onderzocht op de functie van de motorische zenuw. Indien de aangezichtszenuw niet als intact werd geïdentificeerd en de patiënt wakker wordt met een dichte verlamming die aanhoudt tot na de effecten van een plaatselijke verdoving, moet een nieuwe exploratie worden overwogen. Indien men weet dat de zenuw intact is, kan men de patiënt geruststellen dat een lichte postoperatieve zwakte van de aangezichtszenuw meestal volledig zal verdwijnen.
Reconstructie en sluiting
Wanneer de resectie voltooid is en een eventueel noodzakelijk herstel of transplantatie van de aangezichtszenuw is uitgevoerd, wordt de aandacht gericht op de sluiting. De primaire doelen van de reconstructie zijn (1) het bedekken van het ruwe klieroppervlak, (2) het herstellen van de normale gezichtscontouren, en (3) het bedekken van de aangezichtszenuw en een betrouwbaar dissectievlak voor het geval dat heroperatie noodzakelijk blijkt.
Veel technieken worden gebruikt voor reconstructie. Bij kleine resecties kan het parotis kapsel vaak primair worden gesloten. Bij grotere resecties kan het defect worden opgevuld met autoloog buccaal of abdominaal vet (zie de eerste afbeelding hieronder) of acellulaire dermis (zie de tweede afbeelding hieronder).
 Abdominaal vet met aangehechte dermis is geïmplanteerd in parotidectomiedefect. Het vet behoudt goed zijn volume na verloop van tijd als het atraumatisch wordt behandeld, en de dermis maakt sluiting van het kapsel mogelijk. Afbeelding met dank aan James Netterville en Alexander Langerman.
Abdominaal vet met aangehechte dermis is geïmplanteerd in parotidectomiedefect. Het vet behoudt goed zijn volume na verloop van tijd als het atraumatisch wordt behandeld, en de dermis maakt sluiting van het kapsel mogelijk. Afbeelding met dank aan James Netterville en Alexander Langerman.  Gerolde acellulaire dermis gebruikt om een klein defect op te vullen na verwijdering van een parotis tumor. Afbeelding met dank aan James Netterville en Alexander Langerman.
Gerolde acellulaire dermis gebruikt om een klein defect op te vullen na verwijdering van een parotis tumor. Afbeelding met dank aan James Netterville en Alexander Langerman. De digastrische spier kan bij de tussenpees worden doorgesneden en de achterste buik kan in het defect worden gedraaid, of een flap op superieure basis die een deel van de SCM omvat, kan op een gelijkaardige manier worden gebruikt. Spierreconstructie heeft echter de neiging na verloop van tijd aan volume te verliezen. Bij massale resecties waarbij onderkaak of huid moet worden verwijderd, zijn huid (bijv. cervicofaciaal), myocutane (bijv. pectoralis major) en vrije flappen mogelijk.
Om de nervus major auricularis te reconstrueren, worden de fascia naast de tegenoverliggende uiteinden van de doorgesneden zenuw aan elkaar gehecht om spanningsvrije neurorrhaphy mogelijk te maken. Vervolgens worden onderbroken hechtingen van 8-0 of 9-0 nylon in het perineurium geplaatst om de zenuw te reapproxiëren. Als de zenuw niet opnieuw kan worden benaderd, pleiten sommige auteurs voor het afknippen of begraven van het proximale uiteinde om neuromavorming te voorkomen, hoewel er geen bewijs is voor de doeltreffendheid van deze technieken.
Als de reconstructie voltooid is, worden gesloten afzuigdrains geplaatst via steekincisies in de hals achteraan of in de haarlijn. De huid wordt dan in lagen gesloten op een onderbroken manier. Om een pixie-oor misvorming te voorkomen, wordt ervoor gezorgd dat er geen overmatige spanning op de oorlel komt.
Complicaties van de procedure
Mogelijke complicaties van parotidectomie zijn gezichtszenuwletsel, syndroom van Frey, speeksellekkage, gevoelloosheid van het oor, asymmetrie van het gelaat, necrose van de flap, en tumorrecidief.
Letsel aan de aangezichtszenuw
Onopzettelijk letsel aan de aangezichtszenuw is de meest verwoestende complicatie van parotischirurgie. In een studie van operaties voor goedaardige aandoeningen werd tijdelijke postoperatieve zwakte gemeld bij 18-65% en permanente zwakte bij 0-19%. Dit risico moet uitdrukkelijk worden besproken met elke patiënt die een parotisoperatie ondergaat. Zelfs met een ogenschijnlijk perfecte techniek kan er om onbekende redenen letsel van de aangezichtszenuw optreden. Als er letsel optreedt, zijn een tijdige diagnose en een fijngevoelig optreden aan het bed van essentieel belang om verdere complicaties te voorkomen en mogelijke rechtszaken tot een minimum te beperken.
Als de motorische toevoer naar de orbicularis oculi zwak of afwezig is, moet agressieve oogzorg worden ingesteld om uitdroging en letsel van het hoornvlies te voorkomen. Deze zorg omvat het gebruik van glijmiddelen, ’s nachts het oog dichttapen, en overdag vochtkamers. Overleg met een oogarts kan gerechtvaardigd zijn.
In geval van langdurige verlamming kunnen statische revalidatietechnieken voor het gezicht worden gebruikt, waaronder een wenkbrauwlift, het inbrengen van een goudgewicht en canthoplastie, en facial slings. Dynamische technieken of zenuwherstel kunnen ook geschikt zijn.
Gustzweet (syndroom van Frey)
Aberrante innervatie van cutane zweetklieren boven de parotis door postganglionaire parasympathische speekselzenuwen leidt tot plaatselijk zweten tijdens eten of speekselen. Dit is gemeld bij 2-80% van de patiënten, afhankelijk van de diagnosemethode; een aanvaardbare incidentie zou de ondergrens van dit bereik zijn wanneer pogingen worden ondernomen om het parotiskapsel te sluiten of het parotisdefect te reconstrueren.
De incidentie van het syndroom van Frey kan gecorreleerd zijn met de hoeveelheid verwijderde klier. Er is gesuggereerd dat hoe groter de hoeveelheid verwijderd parotisweefsel is, hoe groter de hoeveelheid ruw oppervlak is die beschikbaar is om afwijkende innervatie aan de huid te geven. Om dit risico tot een minimum te beperken, proberen de auteurs klierkapsel, autoloog weefsel of implanteerbaar biologisch materiaal tussen de klier en de huid te plaatsen.
Als het syndroom van Frey zich ontwikkelt, kunnen verschillende interventies worden toegepast, waaronder plaatselijke toepassing van antitranspirant, injectie van botulinumtoxine en chirurgische interpositie van weefsel (bijvoorbeeld temporoparietale fascia of SCM) of implanteerbaar materiaal (bijvoorbeeld acellulaire dermis). Chirurgische benaderingen dragen de risico’s die gepaard gaan met heroperatieve chirurgie, maar zijn gewoonlijk effectief in het minimaliseren of elimineren van het syndroom van Frey.
Speeksellekkage
Ruw klieroppervlak kan resulteren in een verzameling speeksel onder de huid (sialocele) of lekkage van speeksel uit de wond (speekselfistel) bij 1-14% van de patiënten.
Conservatieve maatregelen omvatten drainage van sialoceles met drukverbanden. Speekselfistels kunnen worden behandeld met lokale wondrevisie als er sprake is van geringe lekkage. Botulinetoxine blokkeert de afgifte van acetylcholine door postganglionaire parasympathische vezels en leidt zo tot een verminderde speekselvloed; in verschillende kleine series is gemeld dat dit opmerkelijk effectief is. Recalcitrante speeksellekkage kan een chirurgische re-exploratie noodzakelijk maken.
Oorverdoofdheid
Hypoesthesie in de distributie van de n. auricularis major komt voor bij bijna alle patiënten die een parotisoperatie ondergaan. Bij sommige patiënten wordt de gevoelloosheid na verloop van tijd minder. De incidentie kan worden verminderd door te trachten de n. auricularis major te behouden. Wanneer de n. auricularis major moet worden opgeofferd, voeren de auteurs waar mogelijk neurorrhaphy uit aan het einde van de casus.
Saciale asymmetrie
De betekenis van het defect en de resulterende asymmetrie van het gelaat na parotidectomie hangt samen met de hoeveelheid verwijderde klier en de slankheid van de patiënt. Patiënten met meer onderhuids vet zijn wellicht beter in staat om kleine defecten te verbergen dan dunne patiënten en behoeven daarom wellicht geen reconstructie. De auteurs neigen ertoe de meeste defecten te reconstrueren als potentiële asymmetrie een probleem is.
Acellulaire dermis, opgerold en geïmplanteerd in het defect, kan zowel normale gezichtscontouren reconstrueren als dienen om het parotiskapsel te sluiten en het ruwe klieroppervlak te bedekken.
Lokale rotatie van de achterste buik van de digastrische spier kan matige defecten opvullen en leidt niet tot significante morbiditeit. Een abdominaal vettransplantaat kan worden gebruikt om grote defecten op te vullen en behoudt volume op lange termijn indien het zorgvuldig en atraumatisch wordt geoogst. De auteurs oogsten vet dat vastzit aan diepgetrokken dermis om de implantatie en de sluiting van het kapsel te vergemakkelijken.
Lapnecrose
Een goed ontwerp van de huidincisies kan distale flapnecrose tot een minimum beperken.
Tumorrecidief
Parotis tumoren kunnen recidiveren als gevolg van positieve marges, microsatellietziekte, of niet herkende zenuwinvasie. Een volledige bespreking van de verschillende parotis tumoren, de omvang van de parotis chirurgie, en de noodzaak van postoperatieve bestraling valt buiten het bestek van dit artikel. Enkele basisprincipes moeten worden gevolgd om adequate extirpatie te verzekeren en recidief tot een minimum te beperken.
-
Als de aangezichtszenuw of -tak ernstig is aangetast, moet opoffering van de zenuw worden overwogen om volledige verwijdering te verzekeren
-
Elke inspanning moet worden geleverd om tumorkapsels intact te houden, zowel bij goedaardige als kwaadaardige ziekte; als de tumor uitvloeit, is het verstandig het operatieveld overvloedig te irrigeren
-
Capsulaire dissectie van kwaadaardige tumoren kan leiden tot onvolledige excisie als gevolg van het niet herkennen van microscopische uitbreidingen van de tumor; Daarom moet bij deze tumoren een manchet van gezonde klier worden verwijderd
-
Capsulaire dissectie van pleomorfe adenomen is controversieel; de klassieke leer is om een manchet van gezond weefsel rond de tumor te verwijderen, maar moderne gegevens suggereren dat capsulaire dissectie de recidiefkans niet verhoogt; er moet een evenwicht worden gevonden tussen het nemen van een manchet van gezond weefsel en het minimaliseren van dissectie van gezichtszenuwtakken. De manchet van normaal parotis hoeft niet groot te zijn en brede marges zijn niet nodig voor goedaardige deisease.
-
Biopsies met grote naald of incisie mogen niet worden uitgevoerd; indien ze toch zijn uitgevoerd, moet het biopsiekanaal waar mogelijk in het verlengde van het chirurgische specimen worden verwijderd