Vores opfattelse af mental sundhed er i konstant udvikling. Det er tilfældet med tre stærke klassifikationer af psykiske lidelser: angst, depression og OCD. Disse tre kategorier er i øjeblikket blandt de mest undersøgte inden for mental sundhed. Efterhånden som der forskes mere i samspillet mellem de tre, bliver behandlingerne mere effektive. Før man forstår, hvordan OCD, angst og depression spiller sammen, er det vigtigt at få et fastere greb om hver enkelt definition.
- Major Depressive Disorder: Den amerikanske psykiatriske forening definerer depression (major depressive disorder, MDD) som en stemningsforstyrrelse, der forårsager et betydeligt fald i velvære med hensyn til flere forskellige områder af livet. På et følelsesmæssigt plan medfører depression følelser af tristhed, ensomhed, tomhed, mangel på glæde eller energi og håbløshed. På det kognitive plan skaber depression skadelige overbevisninger om, at negative oplevelser er individets egen skyld, at verden omkring dem er et ensomt og skræmmende sted, og at tingene aldrig vil blive bedre. På det interpersonelle plan er depression præget af handlinger og reaktioner over for andre, der destabiliserer deres relationer og skaber en kløft mellem den person, der lider af depression, og dem omkring dem.
- Angst: Nøgleaspekter
- Obsessiv-kompulsiv lidelse: Nøgleaspekter
- En række OCD-relaterede lidelser
- Hvordan MDD, OCD og angst hænger sammen
- Linking OCD and Anxiety
- Hvordan OCD og angst hænger sammen med depression
- Hvordan man griber behandling af alle tre tilstande an
- Behandlingsmuligheder for OCD, angst og depression
- Du er måske også interesseret i…
Major Depressive Disorder: Den amerikanske psykiatriske forening definerer depression (major depressive disorder, MDD) som en stemningsforstyrrelse, der forårsager et betydeligt fald i velvære med hensyn til flere forskellige områder af livet. På et følelsesmæssigt plan medfører depression følelser af tristhed, ensomhed, tomhed, mangel på glæde eller energi og håbløshed. På det kognitive plan skaber depression skadelige overbevisninger om, at negative oplevelser er individets egen skyld, at verden omkring dem er et ensomt og skræmmende sted, og at tingene aldrig vil blive bedre. På det interpersonelle plan er depression præget af handlinger og reaktioner over for andre, der destabiliserer deres relationer og skaber en kløft mellem den person, der lider af depression, og dem omkring dem.
Depression kan ofte alvorligt hæmme en persons følelse af selvværd, deres plads i samfundet og deres daglige funktion.

Depression Demografiske data: Depression er en relativt udbredt psykisk lidelse, der rammer ca. en ud af 15 voksne (eller 6,7 %) af den voksne befolkning. I USA har 17,3 millioner voksne (7,1 %) angiveligt oplevet en eller flere depressive episoder i løbet af deres liv.
Der er påvist flere risikofaktorer, der øger risikoen for at udvikle MDD. Disse omfatter genetik, barndomsmiljø, en temperamentsmæssig tilbøjelighed, senere begivenheder i livet og eksistensen af yderligere psykiske eller medicinske tilstande.
Major depressiv lidelse er en del af den større familie af depressive lidelser, som omfatter dystymi (vedvarende, mindre alvorlig depressiv lidelse), præmenstruel dysphorisk lidelse, stof-/medicininduceret depressiv lidelse og depressiv lidelse på grund af en anden medicinsk tilstand.
Angst: Nøgleaspekter
Angst er defineret som en ekstrem, negativ og uforholdsmæssig stor bekymring over en mulig trussel. I modsætning til frygt, der ses som en afmålt reaktion på en opfattet trussel, er angst karakteriseret ved sin overreaktion på de potentielt farlige stimuli.
 Angst Demografiske data: Angst er en familie af lidelser, med et stort antal personer, der står over for dem. I USA er 19,1 % diagnosticeret med mindst én angstlidelse, og 31,1 % af de voksne i USA har haft at gøre med en angstlidelse på et tidspunkt i deres liv.
Angst Demografiske data: Angst er en familie af lidelser, med et stort antal personer, der står over for dem. I USA er 19,1 % diagnosticeret med mindst én angstlidelse, og 31,1 % af de voksne i USA har haft at gøre med en angstlidelse på et tidspunkt i deres liv.
Angst og depression betragtes begge som centrale psykiske symptomer og indgår i definitionerne af mange psykiske lidelser som definerende egenskaber.
Både angst og depression er blevet forbundet med at opleve nød, når man står over for det ukendte, hvor depression er relateret til en vag følelse af sorg, og hvor angst vokser ud af tanken om en fremtidig trussel, hvis sandsynlighed forbliver uklar. Mens depression er defineret ved mangel på energi, opfattes angst mere som en overbelastning af systemet og er knyttet til overdreven bekymring over muligheden for at komme til skade.
Angstfamilien omfatter følgende lidelser:
- Generaliseret angstlidelse: Overdreven bekymring over et eller flere vigtige livsdomæner (arbejde, hjem, familie osv.).
- Adskillelsesangstforstyrrelse: Øget angst over at skulle adskilles fra en tilknytningsperson (eksklusive relevante udviklingsstadier i barndommen).
- Panikforstyrrelse: Alvorlige og uventede anfald af angst, hvor man til sidst frygter, at det næste anfald skal indtræffe.
- Social angstlidelse: Bekymring over sociale situationer, der kan indebære kontrol.
- Specifik fobi: Frygt for bestemte stimuli, genstande eller scenarier.
- Selektiv mutisme: Manglende evne til at tale i offentligheden.
- Agorafobi: Frygt for åbne eller lukkede rum, for at benytte offentlige transportmidler, for at være i en menneskemængde eller udenfor og alene i bestemte situationer.
- Stof-/medicininduceret angstlidelse: Symptomer på angst udviklet efter brug af medicin eller stofmisbrug.
Obsessiv-kompulsiv lidelse: Nøgleaspekter
Obsessiv-kompulsiv lidelse, eller OCD, er en psykisk lidelse, der defineres som en kombination af angstfremkaldende mentalt indhold og fysiske handlinger. OCD kan være tidskrævende, skabe betydelige mængder af lidelse og forringe funktionen på flere vigtige livsområder.
OCD fungerer i det væsentlige som en overaktiv forsvarsmekanisme, der gentagne gange introducerer angst i den enkeltes mentale sundhedssystem. Den består hovedsageligt af tvangstanker og tvangsadfærd, der drejer sig om en fælles bekymring, såsom renlighed eller personlig sikkerhed, som er blevet sparket i hyperdrive.

Obsessive tanker: OCD-relaterede tanker har en tendens til at fokusere på et eller flere temaer, der forårsager den enkelte ekstrem nød. Sådanne tanker er påtrængende, uønskede og har en tendens til at gentage sig selv på en grublende måde.
De fire mest almindelige OCD-relaterede temaer er renlighed og bekymring for forurening, bekymring for katastrofale begivenheder, tabu-tanker og “lige præcis”-tanker, der fokuserer for meget på symmetri og organisation.
Kompulsiv adfærd: Personer, der kæmper med OCD, føler sig ofte som om de bliver angrebet af deres eget sind på grund af deres negative, gentagne tankemønstre. Som følge heraf udvikler mange ritualer af gentagen adfærd i et forsøg på at undertrykke deres følelse af angst, som de oplever. Men selv om disse adfærdsmønstre midlertidigt kan medføre lindring, bliver de i sidste ende tvangsmæssige og bidrager dermed til individets stigende stressniveau.
Eksemplerne på OCD-relateret adfærd er talrige og omfatter overdreven skrubning af gulvene, endeløs kontrol af, at alle dine husholdningsapparater er sikkert slukket, organisering og reorganisering af dine skabe uden ende, eller undgå at møde nogen i et forsøg på at forhindre dig selv i at have negative tanker om dem.
Demografiske oplysninger om OCD: 2,3 % af voksne i USA og 1 %-2,3 % af børn og unge i USA lider af OCD. Selv om denne lidelse kan begynde i alle aldre, viser OCD-symptomer sig normalt mellem tiårsalderen og det tidlige voksenliv. Det er værd at bemærke, at OCD kan være svært at diagnosticere og ofte bortforklares som personlige idiosynkrasier. Af denne grund går der i gennemsnit 14-17 år fra symptomerne viser sig, til patienten begynder at modtage behandling.
OCD er blevet forbundet med en række risikofaktorer. Disse omfatter genetik, miljømæssige faktorer, temperament og livsbegivenheder.
En række OCD-relaterede lidelser
OCD er en del af en række af det, der i DSM-V betegnes som OCD-relaterede lidelser. Tilstandene i denne gruppe omfatter tvangstanker og uønskede handlinger eller ceremonier, der har til formål at lindre følelser af angst. De omfatter hoarding, trichotillomani (hårplukning), excoriation (hudplukning), hoarding og body dysmorphic disorder (en optagethed af en opfattet fysisk defekt).
Hvordan MDD, OCD og angst hænger sammen
Alle tre af disse tilstande har noget at gøre med de to andre, om end på lidt forskellige måder.
Linking OCD and Anxiety
Sammenhængen mellem OCD og angst er den mest ligetil, da angst er det centrale symptom, der optræder ved OCD, og grunden til, at OCD tidligere blev inkluderet i angstfamilien i stedet for at få sit eget separate afsnit i de to førende diagnostiske manualer – American Psychiatric Association’s DSM-V og Verdenssundhedsorganisationens ICD-10.
Listen over OCD sammen med andre angstfokuserede lidelser gav mening, da angst er OCD’s kernesymptom. Flere afgørende udviklinger inden for OCD-forskningen har imidlertid begrundet, at det er berettiget at adskille denne lidelse i sin egen kategori: For det første har banebrydende videnskabelige opdagelser været i stand til at kortlægge de neurale veje og strukturer, der spiller en rolle i udviklingen af denne tilstand; for det andet har terapeuter på området bemærket, at specifikke behandlinger, såsom kognitiv adfærdsterapi, er i stand til at tilbyde personer med OCD en tiltrængt symptomlindring; for det tredje har OCD-fokuseret genetisk forskning afdækket genetiske fællestræk for OCD og OCD-relaterede lidelser, hvilket adskiller dem yderligere fra andre angstbaserede lidelser.
Hvordan OCD og angst hænger sammen med depression
Som en angstbaseret tilstand stammer OCD og angstforstyrrelser fra det samme kernesymptom. Men hvordan hænger enten angst eller OCD sammen med depression?
En ret intuitiv forbindelse mellem begge disse angstbaserede kategorier og depression er baseret på årsagssammenhæng: En person, der lider af enten OCD eller angst, kan finde sig selv i at føle sig håbløs, trist eller ude af stand til at nyde livet – alle symptomer på depression. Som sådan kan det at stå over for en af disse lidelser i lang tid i sidste ende få dem til også at udvikle depression.

For det andet optræder alle tre lidelsesfamilier ofte sammen. Som sådan udviser depression, angst og OCD alle en høj grad af komorbiditet med hinanden, idet sandsynligheden for at udvikle to eller flere af dem sammen er betydeligt højere end tilfældighederne. Desværre for dem, der står over for flere af disse tilstande på en gang, mindsker komorbiditet chancerne for en symptomfri helbredelse sammenlignet med dem, der kæmper med enkeltstående lidelser.
Genetik synes også at forme forholdet mellem disse tre tilstande. Forbindelsen her synes at gå gennem neuroticisme, et personlighedstræk, der forårsager intense, negative reaktioner på interne og eksterne stressorer, hvilket resulterer i følelser af tristhed, skyld og vrede. Da neuroticisme har vist sig at være både stærkt arveligt og en risikofaktor for angst, depression og OCD, har forskere af denne egenskab opstillet den hypotese, at den fungerer som en mediator mellem de tre tilstande.

Endeligt synes neurale strukturer også at spille en rolle i den komorbide udvikling af angst, OCD og depression. Specifikt er amygdala og dens rolle i behandlingen af følelser blevet vist at være forbundet med udviklingen af disse tre lidelser. Dette gælder især, når det drejer sig om klassisk konditionering, som kan knytte en fysiologisk eller følelsesmæssig reaktion (f.eks. sved eller følelse af angst) til en bestemt stimulus (en hunds udseende), efter at der er skabt et bånd, der forbinder de to til hinanden (en traumatisk begivenhed som f.eks. at blive bidt af en hund). Faktisk har skader på amygdala vist sig at påvirke den måde, hvorpå vi behandler og opfatter truende stimuli og udtryk for lykke, hvilket kan resultere i forekomsten af depression, angst og OCD-relaterede symptomer.
Hvordan man griber behandling af alle tre tilstande an
Den forståelse af, hvilke symptomer man skal fokusere sin opmærksomhed på, er et vigtigt skridt i forberedelsen af et behandlingsforløb. Til det formål er der flere tilgange til behandling af psykiske komorbiditeter.
En almindelig måde er at vurdere, hvilken lidelse der er mest central for patientens personlighed, eller hvilken lidelse der i øjeblikket forårsager den største skade eller lidelse: Som tidligere nævnt kan depression undertiden udvikle sig som følge af den håbløshed, som en patient kan føle omkring sin OCD. I et sådant tilfælde kan behandling af deres OCD medføre en følelse af lettelse og lindre symptomerne på deres depression. Af denne grund kan det at finde ud af, hvilken tilstand der forårsager den største forstyrrelse i en persons liv, være med til at fokusere deres behandling på deres mere centrale kilde til lidelse og samtidig styrke deres tro på, at deres situation kan blive bedre.

En anden tilgang arbejder i henhold til et hierarki af psykiske lidelser og fastsætter, at depression bør behandles før behandling af eventuelle angstbaserede tilstande. Fortalere for denne tilgang bemærker, at ikke alene betragtes alle antidepressiva også som anxiolytika (angstdæmpende medicin), men at eksistensen af depression sammen med en angstbaseret lidelse signalerer større alvorlighed og en dårligere prognose. Samlet set taler disse grunde for, at depression er den mere alvorlige lidelse, hvis behandling også kan lindre symptomerne på angst.
En tredje, lidt subversiv tilgang skiller disse tre tilstande ad i et forsøg på at tegne et bredere billede af patientens liv, ud over diagnostiske psykiske etiketter. Et sådant perspektiv er mindre optaget af, om et bestemt symptom, som f.eks. hyperarousal, er en del af patientens OCD eller angst, eller om deres håbløshed er et tegn på deres OCD-baserede katastrofeforståelse eller skyldes en morøs, depressiv indstilling til livet. I stedet forsøger man at forstå, hvordan hvert symptom passer ind i den enkeltes samlede oplevelse, som en del af deres eksisterende kampe.
Behandlingsmuligheder for OCD, angst og depression
Der har vist sig at være flere vigtige psykiske behandlingsformer, der kan give betydelig lindring af symptomer på OCD, angst og depression.
Antidpressiva: Denne humørfremmende gruppe af medicin, og især selektive serotonin-genoptagelseshæmmere (SSRI’er), anses for at være en førstelinjebehandling af angst, depression og OCD. Dette skyldes SSRI’ernes effektivitet og sikkerhed i behandlingen af alle tre af disse tilstande, formentlig ved at sænke det niveau af nød, som den person, der kæmper med dem, oplever. SSRI’er virker ved at øge aktiveringsperioden af neurotransmitteren serotonin, som gentagne gange har vist sig at forbedre ens følelse af velvære, reducere amygdalaens reaktion på frygtsomme stimuli og mindske symptomernes sværhedsgrad ved både angst og depression. Ud over SSRI-medicinering anses den antidepressive gruppe serotonin-norepinephrin-genoptagelseshæmmere (SNRI’er) for at være en førstelinjebehandling af depression og angst.

Psykodynamisk terapi: Psykodynamisk terapi har vist sig at være særlig effektiv ved depression og visse angstbaserede lidelser, men mindre effektiv ved OCD. Denne terapiform tilbyder en udvidet, dybdegående tilgang til de grundlæggende årsager, som patienten står over for, i et forsøg på bedre at forstå det miljø, der har lettet deres udvikling. Efterhånden som den kontekst, hvori de er vokset op, bliver klarere, begynder de lidelser, de kæmper med, at fremstå mindre truende og mere håndterbare.
CBT: Kognitiv adfærdsterapi (CBT), og især eksponering og responsforebyggelse (ERP), anses også for at være en førsteklasses behandling af OCD på grund af dens dokumenterede effektivitet i behandlingen af denne tilstand. CBT virker ved systematisk at identificere skadelige overbevisninger, udmattende tvangstanker og belastende, tvangsmæssig adfærd i et forsøg på at etablere en fastere følelse af kontrol, når man står over for destabiliserende stimuli.
Dyb TMS: Deep Transcranial Magnetic Stimulation, eller Deep TMS, er en videreudvikling af den traditionelle, figur-8 TMS, der kom før den, og som formår at løse nogle af de problemer, der blev rejst af dens forgænger.
Dyb TMS er en ikke-invasiv behandling, der udnytter et magnetfelt til sikkert og effektivt at regulere den neurale aktivitet i hjernestrukturer, der har vist sig at være relateret til en række mentale sundhedstilstande. Denne behandling kræver ingen bedøvelse og kan indarbejdes i den enkeltes daglige rutine.
 Deep TMS formår at overvinde den begrænsning i rækkevidde og målretning, som traditionel TMS står over for, takket være Deep TMS’ patenterede H-Coil teknologi, som holdes inde i en polstret hjelm, der er monteret på patientens hoved. H-Coil producerer magnetfelter, der er i stand til direkte at nå bredere og dybere områder af hjernen, hvilket øger behandlingens effektivitet og sikkerhed.
Deep TMS formår at overvinde den begrænsning i rækkevidde og målretning, som traditionel TMS står over for, takket være Deep TMS’ patenterede H-Coil teknologi, som holdes inde i en polstret hjelm, der er monteret på patientens hoved. H-Coil producerer magnetfelter, der er i stand til direkte at nå bredere og dybere områder af hjernen, hvilket øger behandlingens effektivitet og sikkerhed.
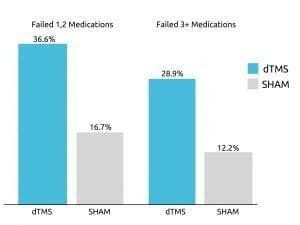
Deep TMS’s effektivitet blev bekræftet i en multicenter, sham-kontrolleret undersøgelse fra 2015, der blev offentliggjort i World Psychiatry. Undersøgelsen konkluderede, at en ud af tre patienter med behandlingsresistent MDD formåede at opnå remission efter at have gennemgået fire ugers Deep TMS-behandling i den akutte fase.
Dertil kommer, at tæt på 80 % af de resterende patienter fortsatte med at opleve en forbedring i den fortsatte fase.
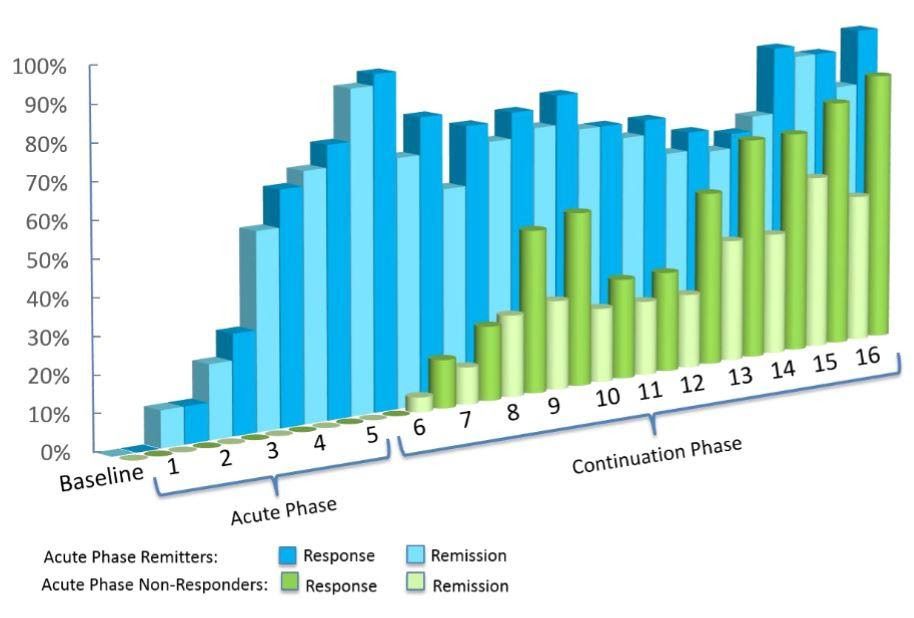
Deep TMS blev registreret for at have endnu højere effektivitetsrater i en virkelighedsnær situation. Ud fra data fra over 1000 deltagere, der modtog Deep TMS til MDD, opnåede ca. 75 % et klinisk respons, og en ud af to patienter opnåede remission.
Behandlingens effektivitet for OCD blev også yderligere underbygget i en multicenter, sham-kontrolleret undersøgelse fra 2019, der blev offentliggjort i American Journal of Psychiatry. Undersøgelsen fandt specifikt, at regulering af funktionerne i “den mediale præfrontale cortex og den forreste cingulære cortex forbedrede OCD-symptomer betydeligt.”
Ud over sin effektivitet som en selvstændig behandling kan Deep TMS også kombineres med alle former for medicin eller yderligere terapier. En undersøgelse fra 2019, der blev offentliggjort i Journal of Psychiatric Research, fremhævede dens evne til at integrere i et bredere behandlingsforløb og fandt, at den opnåede betydeligt højere remissionsrater, når den blev kombineret med medicinbehandling, i modsætning til medicinering alene.
Deep TMS har også vist sig at tilbyde en sikker behandlingsproces uden langvarige, væsentlige eller systemiske bivirkninger. En undersøgelse fra 2007 offentliggjort af Clinical Neurophysiology bekræftede dette og fastslog, at Deep TMS er en veltolereret behandlingsform, der ikke forårsager negative fysiske eller neurologiske bivirkninger.
Det er denne kombination af effektivitet og sikkerhed, der i 2013 gav Deep TMS sin FDA-tilladelsesstatus for depression. Deep TMS er også det første ikke-invasive medicinske apparat, der har fået FDA-tilladelsesstatus til behandling af OCD. Senest fik det i 2020 FDA-tilladelsesstatus som behandling til rygestop i 2020. Deep TMS er også CE-mærket i Europa som en behandlingsmulighed for disse og en række andre psykiske lidelser
Selv om det er effektivt som enkeltstående behandlinger, bør det også nævnes, at kombinationen af forskellige former for behandlinger kan have en større effekt end hver enkelt behandling for sig selv. Dette har vist sig at være tilfældet i både angst- og depressionsbaserede behandlinger, specielt når man kombinerer SSRI-medicinering med en kognitiv fokuseret form for psykoterapi, såsom CBT, eller når man kombinerer medicinbehandling med Deep TMS.