JOHDANTO
Krooninen ahtauttava perikardiitti on harvinainen sairaus, joka kehittyy kroonisen tulehdusprosessin vuoksi, joka aiheuttaa sydänpussin fibroosia ja paksuuntumista ja johtaa kimmoisuuden menetykseen, joka rajoittaa diastolista kammiotäyttöä. Perikardiektomia on todettu ainoaksi hoidoksi, joka parantaa sydämen dynamiikkaa. Tässä tutkimuksessa analysoimme kroonisen ahtauttavan perikardiitin vuoksi leikattujen potilaiden lyhyen ja pitkän aikavälin tuloksia.
MENETELMÄT
Toimme retrospektiivisen tutkimuksen kaikista keskuksessamme kroonisen ahtauttavan perikardiitin vuoksi perikardiektomian tehneistä potilaista marraskuusta 1982 kesäkuuhun 2005. Mukaan otettiin potilaat, joilla oli kliinisiä, kaikukardiografisia ja hemodynaamisia merkkejä sydänpussin ahtaumasta ja joilla diagnoosi vahvistettiin resektiokudoksen patologisella analyysillä. Idiopaattista sydänpussin ahtaumaa sairastavien potilaiden kohdalla jätimme huomiotta muut systeemisairaudet, kuten kollagenopatiat ja uremia. Nämä kriteerit täytti 31 peräkkäistä potilasta: 17 miestä ja 14 naista, jotka olivat iältään 51 (21) vuotta. Vuosina 1982-1990 leikattiin 6 potilasta, vuosina 1991-1997 10 potilasta ja vuosina 1998-2005 15 potilasta. Kaikille potilaille perikardiektomia tehtiin mediaani sternotomialla ilman kehonulkoista verenkiertoa ja perfuusiolaitteet valmiina. Leikkauksen aikana yksikään potilaista ei tarvinnut laskimosiirrettä sepelvaltimotaudin vuoksi. Keskimääräinen sairaalassaoloaika oli 17 päivää (vaihteluväli 5-46; mediaani 13). Keskimääräinen seuranta oli 6,7 vuotta (
Sairaalakuolleisuudeksi määriteltiin kuolema ≤30 päivää leikkauksen jälkeen tai sairaalassa. Eloonjääneiden ja ≤6 kuukauden kuluessa kuolleiden potilaiden jatkuvien muuttujien väliset erot määritettiin käyttäen ei-parametrista Mann-Whitneyn U-testiä. Laadulliset muuttujat analysoitiin χ2:n avulla. Kumulatiivinen eloonjäämistodennäköisyys määritettiin Kaplan-Meierin eloonjäämiskäyrillä. Tulokset ilmaistaan prosentteina ja keskiarvoina (SD) sekä mediaanina, jos muuttujien jakauma ei ollut normaali. P-arvot
TULOKSET
Perikardiitin etiologia oli idiopaattinen 15 (48 %) potilaalla, tuberkuloottinen 9:llä (29 %), sädehoidon jälkeinen 3:lla (9 %), neoplasia 2:lla (6 %) ja sydänleikkauksen jälkeinen 2:lla (6 %). Kuvassa 1 esitetään kroonisen ahtauttavan perikardiitin syiden jakautuminen vuosina 1982-1990, 1991-1997 ja 1998-2005. Leikkauksen jälkeinen ahtauma ilmeni kliinisesti ≥14 vuotta sydämen läppävian leikkauksen jälkeen, ja sädehoidon jälkeinen ahtauma ilmeni ≥6 vuotta Hodgkinin taudin hoidon jälkeen.
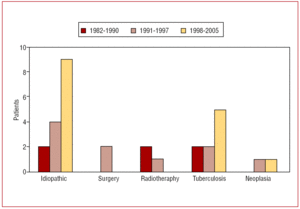
Kuvio 1. Kroonisen ahtauttavan sydänpussitulehduksen syyn ajallinen jakauma sydänpussin perikardiektomian läpikäyneillä potilailla.
Oireiden kehittymisen keskiarvo oli 17 (1-120; 5) kuukautta. Taulukossa 1 esitetään arvioidut muuttujat. Kun potilaat luokiteltiin preoperatiivisen New York Heart Associationin (NYHA) toiminnallisen luokan mukaan, havaittiin, että 9 (29 %) kuului luokkaan I, 21 (67 %) luokkaan II-III ja 1 (3 %) luokkaan IV.

Hoitohoidossa todettu kuolleisuus sairaalassa oli 16 %:lla (5/31 potilasta). Kuolleisuus jakautui 3 jakson kesken seuraavasti: 0 potilasta kuudesta vuosina 1982-1990 leikatusta potilaasta, 3 potilasta kymmenestä vuosina 1991-1997 ja 2 potilasta 15:stä vuosina 1998-2005. Kuolinsyy oli alhainen sydämen teho, joka johtui oikean kammion vajaatoiminnasta, johon liittyi kohonnut kammion täyttöpaine kolmella potilaalla, septinen sokki sydämen vajaatoiminnan yhteydessä yhdellä potilaalla ja verenvuoto, joka johtui eteisen repeämästä, hypokoagulaatiokyvyttömyydestä ja hypovolemisesta sokista yhdellä potilaalla. 14:stä potilaasta, jotka kuuluivat leikkausta edeltävään NYHA:n toimintakykyluokkiin III-IV, kolme (21,4 %) menehtyi sydämen vajaatoimintaan; 17:stä toimintakykyluokkiin I-II kuuluneesta potilaasta yksi menehtyi sydämen vajaatoimintaan ja yksi verenvuodon aiheuttamaan aivoverenkiertohäiriöön (2 / 17:ää potilasta; 11,7 %). Kliinisten, kaikukardiografisten tai hemodynaamisten muuttujien, oireiden kehittymisajan ja kuolleisuuden välillä ei havaittu yhteyttä. Radiologisen kalkkeutumisen esiintyminen ei liittynyt lisääntyneeseen kuolleisuuteen: 6 potilasta, joilla oli kalkkeutumista, selvisi hengissä ja 2 kuoli sydämen vajaatoimintaan.
Kuvassa 2 on esitetty 26 eloonjääneen potilaan leikkausta edeltävä ja leikkauksen jälkeinen toimintaluokka. Toimintaluokka ei oleellisesti parantunut 6 potilaalla leikkauksesta huolimatta, ja se huononi progressiivisesti yhdellä potilaalla, jolle oli annettu sädehoitoa.
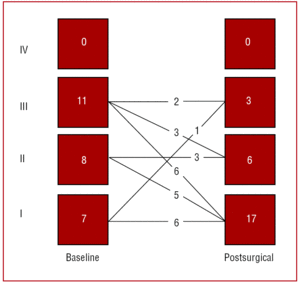
Kuva 2. Toimintaluokka ennen ja jälkeen perikardiektomian kroonisen ahtauttavan perikardiitin vuoksi.
Seurannan aikana 4 potilasta kuoli: 1 myöhäiseen sydämen vajaatoimintaan (sädehoidon jälkeen), 2 kasvaimiin (1 potilas, jolla oli keuhkopussin mesoteliooman aiheuttama Hodgkinin lymfooma, ja 1 metastasoituneeseen adenokarsinoomaan). Jäljelle jäänyt potilas kuoli aivohalvaukseen. Kroonisen ahtauttavan perikardiitin vuoksi perikardiektomian läpikäyneiden potilaiden kumulatiivinen selviytymistodennäköisyys. Riskipotilaiden lukumäärä kullakin ajanjaksolla on esitetty suluissa.
KESKUSTELU
Aiemmin kroonisen supistavan perikardiitin yleisin etiologia oli tuberkuloosi, ja joissakin maissa se on syynä puoleen perikardiektomioista.1 Tietyissä keskuksissa mediastinaalisen säteilytyksen jälkeinen perikardiitti voi olla leikkauksen syynä kolmanneksella potilaista.2 Keskuksessamme yleisin leikkauksen aiheuttaja oli idiopaattinen. Sydänleikkauksen jälkeinen krooninen ahtauttava perikardiitti on harvinainen ja ilmaantuu vuosia toimenpiteen jälkeen. Tämän komplikaation ilmaantuvuus on suuruusluokkaa 0,025 %-0,3 %.3 Tässä sarjassa löysimme vain kaksi potilasta, joilla oli konstriktio mitraaliläppäleikkauksen jälkeen.
Sairaalan sisäinen kuolleisuus oli 16 %. Muissa sarjoissa kuolleisuus on 5,3-15 %.1 Tärkein kuolleisuuden syy välittömässä postoperatiivisessa vaiheessa oli matalan sydämen tehon oireyhtymä, johon liittyi oikean kammion vajaatoiminta. Tämä aiheutti tutkimuksessamme 4 kuolemantapausta viidestä. McCaughan ja muut3 havaitsivat, että 28 prosentilla potilaista esiintyi perikardiektomian jälkeen matalan sydämen tehon oireyhtymää riippumatta sydänpussin resektion laajuudesta ja että tämä on liittynyt kammion toimintahäiriöön, joka liittyy sydämen laajentumiseen ja sydänlihaksen surkastumiseen.3,4 Perikardiektomian jälkeen useimpien potilaiden oireet paranevat, vaikka kliininen vaste voi olla hidas ja kestää kuukausia. Myöhäisseurannassa (keskimäärin 21 kuukautta) sydämen Doppler osoittaa, että diastolinen toiminta on normaali vain 40 %:lla potilaista välittömästi leikkauksen jälkeen ja että 43 %:lla potilaista esiintyy supistava-restriktiivinen diastolinen kuvio.5
Sarjassamme tutkittujen potilaiden määrä oli vähäinen, sillä krooninen supistava perikardiitti on suhteellisen harvinainen, ja tämä saattaa selittää sen, miksi emme pysty tunnistamaan tekijöitä, jotka johtavat huonoon ennusteeseen. Sairaalakuolleisuus on yhdistetty korkeaan ikään, oireiden kestoon, funktionaaliseen luokkaan, eteisvärinän esiintymiseen, vasemman kammion toimintahäiriöön, munuaisten vajaatoimintaan, hyponatremiaan, hyperbilirubinemiaan ja kohonneeseen oikean eteisen paineen nousuun.6-8 Etiologian osalta sydänpussin perikardiektomia välikarsinan säteilytyksen jälkeen aiheuttaa huonoimman ennusteen, ja myöhäisen eloonjäämisprosentin on todettu olevan 1 Kuolleisuus väheni 32 vuoden aikana 16 %:sta 11 %:n tasolle. 1 Heidän mielestään kuolleisuus laski 16 %:sta 11 %:n tasolle 32:n vuoden aikana, ja he katsoivat tämän johtuvan parantuneesta perioperatiivisesta hoidosta. Meidän sarjassamme kuolleisuus ei ollut yhteydessä analysoituihin ajanjaksoihin.
Tietokonetomografia ja magneettitutkimus ovat diagnostisia tekniikoita, jotka ovat erityisen tehokkaita ahtauman laajuuden määrittämisessä ja kalkkeutumisen esiintymisen sekä viereisen sydänlihaksen fibroosin tai atrofian asteen arvioinnissa.9 On muistettava, että vaikea krooninen ahtauttava perikardiitti voi aiheuttaa minimaalisen sydänpussin paksuuntumisen, kun taas merkittävä sydänpussin paksuuntuminen voi aiheuttaa sen, ettei ahtaumaa esiinny.
Kirurgisen lähestymistavan osalta McCaughan ym.3 raportoivat leikkauksen jälkeisistä tuloksista, joiden mukaan vasemmanpuoleisen anterolateraalisen thorakotomian ja keskimmäisen sternotomian välillä ei ollut eroja. Vaikka ensin mainittu mahdollistaa hyvän paljastumisen ja vapauttaa vasemman kammion, suosimme mediaani sternotomiaa, koska sen avulla voimme resektioida koko anterolateraalisen parietaalisen perikardiumin molempien freniaalihermojen välissä, helpottaa viskeraalisen perikardiumin poistamista tai epikardiolyysiä ohuemmissa seinämissä, joissa oikean eteisen ja venas cavas -suonten paineet ovat alhaisemmat, ja koska sen avulla pystymme tutkimaan keuhkopussin onteloita. Alueilla, joilla epikardiaalin resektio ei ole mahdollista, koska se on kiinni tai johtuu verenvuodosta, teemme lineaarisia leikkauksia tai otamme kaistaleita, jotta onteloiden diastolinen laajentuminen olisi mahdollista.
Johtopäätöksenä voidaan todeta, että perikardiektomia parantaa tai lievittää oireita useimmilla potilailla, joilla on krooninen ahtauttava perikardiitti myöhäisseurannassa. Leikkauksen jälkeisen matalan ulostulon oireyhtymän ilmaantuminen on pääasiallinen syy suhteellisen korkeaan sairaalakuolleisuuteen. Seurannan aikana potilaiden alaryhmässä ei tapahdu selvää kliinistä paranemista diastolisen sydämen toiminnan täydellisen palautumisen vuoksi, mikä saattaa johtua viereisen sydänlihaksen fibroottisista muutoksista. Niiden potilaiden tunnistaminen, joilla on fibroosia ja/tai sydänlihaksen atrofiaa, voi auttaa vähentämään sairastuvuutta ja kuolleisuutta.