- Overzicht van scans
- Wat is een scan?
- Waarvoor worden scans gebruikt?
- Waarom zijn er verschillende soorten scans?
- Wat is een contrastmiddel?
- Zijn scans veilig?
- Wie voert de scans uit?
- Wat is een röntgenscan?
- Wat is de procedure voor het maken van een röntgenfoto?
- Hoe moet ik me voorbereiden?
- Wat gebeurt er tijdens de procedure?
- Wat gebeurt er na de procedure?
- Wat is een computertomografie (CT)-scan?
- Wat is de procedure voor het maken van een CT-scan?
- Hoe moet ik me voorbereiden?
- Wat gebeurt er tijdens de procedure?
- Wat gebeurt er na de procedure?
- Wat is een positron-emissie tomografie (PET)-scan?
- Wat is de procedure voor het maken van een PET-scan?
- Hoe moet ik me voorbereiden?
- Wat gebeurt er tijdens de procedure?
- Wat gebeurt er na de procedure?
- Wat is een MRI-scan (magnetic resonance imaging)?
- Wat is de procedure voor het ondergaan van een MRI-scan?
- Hoe moet ik me voorbereiden?
- Wat gebeurt er tijdens de procedure?
- Wat gebeurt er na de procedure?
- Veelgestelde vragen over scans
- Kan ik een scan ondergaan als ik zwanger ben of borstvoeding geef?
- Röntgenscans
- CT-scans
- PET-scans
- MRI-scans
- Zijn scans pijnlijk?
- Worden bij scans stralingen gebruikt?
- Word ik radioactief na een scan?
- Zijn er bijwerkingen van het gebruik van een contrastmiddel?
- Wanneer krijg ik de resultaten?
- Ik ben bang voor de scan – wat kan ik doen?
Overzicht van scans
Wat is een scan?
Scans geven gedetailleerde foto’s van de organen en lymfeklieren (klieren) in uw lichaam. Er zijn verschillende soorten scans die op verschillende manieren werken.
Waarvoor worden scans gebruikt?
Afhankelijk van het soort scan kunnen de resultaten uw artsen helpen bij:
- de diagnose van het lymfoom
- het type en het stadium (de omvang) van het lymfoom
- het plannen van uw behandeling
- het zien hoe goed u op de behandeling hebt gereageerd.
Waarom zijn er verschillende soorten scans?
Sommige scans zijn beter dan andere om verschillende delen van het lichaam te controleren. Maakt u zich geen zorgen als u andere scans krijgt dan andere mensen die u in het ziekenhuis ontmoet – uw artsen kiezen de meest geschikte onderzoeken voor u op basis van uw individuele situatie.
Wat is een contrastmiddel?
Het kan zijn dat u voor uw scan een contrastmiddel krijgt toegediend. Dit is een soort kleurstof. Het helpt om inwendige structuren (bloedvaten, organen en weefsels) duidelijk zichtbaar te maken.
Afhankelijk van het deel van uw lichaam dat wordt gescand, krijgt u een contrastmiddel toegediend in de vorm van:
- een drankje
- een injectie in een ader in uw arm.
Als u een contrastmiddel toegediend krijgt, bestaat er een klein risico dat u een allergische reactie krijgt. Het ziekenhuispersoneel is goed opgeleid om hiermee om te gaan.
Zijn scans veilig?
Scans worden over het algemeen als veilig beschouwd, hoewel bij sommige scans wel straling wordt gebruikt. Artsen wegen de risico’s van elke scan af tegen de voordelen.
Ioniserende straling kan schadelijk zijn voor het DNA (genetisch materiaal in onze cellen). Er wordt gedacht dat het uw risico op het ontwikkelen van kanker in de toekomst heel licht kan verhogen. De hoeveelheid straling waaraan u tijdens een scan wordt blootgesteld, wordt echter zorgvuldig gecontroleerd om deze zo laag mogelijk te houden. Hierdoor worden eventuele risico’s tot een minimum beperkt. Meer informatie over straling van medische scans vindt u op de website van GOV.UK.
Wie voert de scans uit?
De scans op deze pagina worden uitgevoerd door een radiograaf, een specialist in het gebruik van apparatuur voor het diagnosticeren en behandelen van mensen die ziek zijn.
Terug naar boven
Wat is een röntgenscan?
Een röntgenscan, meestal gewoon röntgenfoto genoemd, maakt foto’s van de binnenkant van uw lichaam. Röntgenscans maken gebruik van ioniserende (hoogenergetische) straling om foto’s te maken van de voorkant tot de achterkant van uw lichaam.
Op de scanafbeelding:
- bot en contrastmiddel verschijnen als wit
- lucht (bijvoorbeeld in de borstkas) verschijnt als zwart
- spier, vet en vloeistof verschijnen in grijstinten.
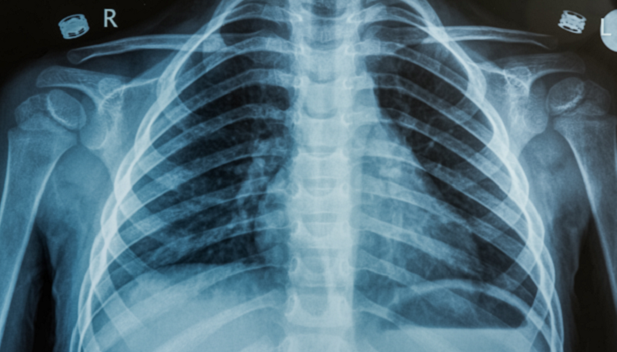
Lymfoom wordt soms voor het eerst ontdekt op een röntgenfoto, bijvoorbeeld op:
- een röntgenfoto van de borst die wordt gemaakt om na te gaan waarom u kortademig bent of hoest
- een röntgenfoto van de buik als u pijn in uw buik hebt of een verandering in uw darmgewoonten, zoals diarree.
Als u een centrale lijn heeft om chemotherapie te geven, kunt u een röntgenfoto laten maken om de positie ervan te controleren.
Ook later kunt u röntgenfoto’s laten maken, bijvoorbeeld om na te gaan of eventuele nieuwe verschijnselen het gevolg zijn van een infectie of bijwerkingen van de behandeling.
Terug naar boven
Wat is de procedure voor het maken van een röntgenfoto?
Röntgenfoto’s worden meestal poliklinisch gemaakt, wat betekent dat u niet ’s nachts in het ziekenhuis hoeft te blijven. U zou uw röntgenfoto in uw plaatselijke ziekenhuis moeten kunnen laten maken.
Röntgenscans duren ongeveer 15 minuten voor een eenvoudige (‘gewone’) röntgenfoto. De scan is niet pijnlijk.
Video met dank aan Newcastle upon Tyne Hospitals NHS Foundation Trust
Hoe moet ik me voorbereiden?
U moet informatie krijgen over hoe u zich op de scan moet voorbereiden.
U kunt op de dag van uw scan gewoon eten en drinken. Het is veilig om op de dag van uw afspraak door te gaan met het innemen van voorgeschreven medicijnen.
U wordt dan gevraagd om metaal dat u draagt af te doen (bijvoorbeeld sieraden, een riem, uw horloge, een beugelbeha). Als u een bril draagt, kan u worden gevraagd deze af te zetten.
Wanneer u naar uw afspraak gaat, vraagt het personeel op de scanafdeling of u zwanger bent of zwanger zou kunnen zijn.
Wat gebeurt er tijdens de procedure?
Een röntgenapparaat ziet eruit als een buis en heeft aan één uiteinde een gloeilamp. De röntgenfoto’s kunnen worden gemaakt terwijl u staat, of terwijl u zit of ligt op een bank. U wordt tijdens de scan niet ingesloten.
De radiograaf controleert of u in de juiste houding ligt. Daartoe kan hij zachtjes op bepaalde delen van uw lichaam drukken.
Tijdens het onderzoek staat de radiograaf achter een scherm.
U moet heel stil zitten terwijl de foto’s worden genomen. U kunt worden gevraagd om tijdens de scan uw adem een paar seconden in te houden om beweging en onscherpte van de beelden te verminderen.
Wat gebeurt er na de procedure?
U kunt na het maken van een röntgenscan direct naar huis gaan. Er zijn geen voorzorgsmaatregelen die u daarna moet nemen.
Terug naar boven
Wat is een computertomografie (CT)-scan?
Een computertomografie (CT)-scan maakt gebruik van een soort röntgenfoto. De scan toont gedetailleerde dwarsdoorsnedebeelden van de binnenkant van uw lichaam. Ook zijn ziektegebieden (zoals gezwollen lymfeklieren) duidelijker te zien dan met gewone röntgenstralen.
Een CT-scan maakt een aantal smalle röntgenstralen, als ‘plakjes’ door het lichaam. De beelden worden door een computer geanalyseerd en samengevoegd tot een zeer gedetailleerd 3D-beeld (driedimensionaal) van uw organen.
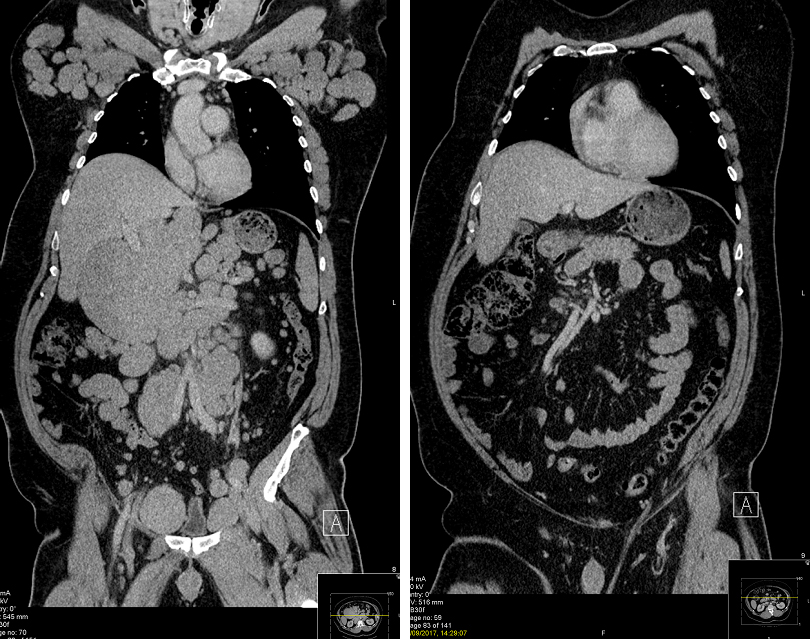
Figuur rechts: Latere respons van goede kwaliteit op behandeling
CT-scans worden gebruikt om het hoofd en de nek, de wervelkolom, de borstkas, de buik (maag) en het bekken te bekijken. Ze worden gebruikt:
- voor de diagnose en het stadium van het lymfoom
- voor het uitvoeren van CT-geleide biopsie – bijvoorbeeld in de buik of borst, indien nodig
- als onderdeel van de planning van radiotherapie
- om uw reactie op de behandeling te controleren door de scans te vergelijken die voor, tijdens en aan het eind van een behandelingskuur zijn gemaakt.
Terug naar boven
Wat is de procedure voor het maken van een CT-scan?
CT-scans worden meestal poliklinisch gemaakt, wat betekent dat u niet in het ziekenhuis hoeft te overnachten. U zou uw CT-scan in uw plaatselijke ziekenhuis moeten kunnen ondergaan.
CT-scans duren ongeveer 45 minuten en zijn niet pijnlijk. Omdat het zo lang duurt, kan u worden gevraagd uw blaas vooraf te legen.
Als u zich angstig voelt over een bepaald aspect van het ondergaan van een scan, praat dan met uw medisch team.
Hoe moet ik me voorbereiden?
U moet informatie krijgen over hoe u zich op de scan kunt voorbereiden.
U mag misschien een paar uur voor de scan niet eten.
In het algemeen kunt u op de dag van uw afspraak veilig doorgaan met het innemen van voorgeschreven medicijnen. Het is echter mogelijk dat u bepaalde diabetesmedicijnen op die dag niet mag innemen. U krijgt advies van de CT-scanafdeling over wanneer u uw tabletten of insuline moet innemen.
Wanneer u naar uw afspraak komt, vraagt het personeel van de scanafdeling of u zwanger bent of zwanger zou kunnen zijn.
U wordt ook gevraagd of u astma of diabetes heeft. Als dat het geval is, zal het ziekenhuis een grondige beoordeling maken. Zij zullen dan beslissen welke actie het beste bij uw situatie past.
Voor uw scan kunt u ook een contrastmiddel (kleurstof) toegediend krijgen. Eerst wordt u echter gevraagd of u ooit allergisch bent geweest voor een contrastmiddel.
U wordt dan gevraagd om metaal dat u draagt af te doen (bijvoorbeeld sieraden, een riem, uw horloge, een beugelbeha). Als u een bril draagt, kan u worden gevraagd deze af te zetten.
Wat gebeurt er tijdens de procedure?
De CT-scanner is een grote cilinder met een bank in het midden – hij lijkt een beetje op een donut. Meestal ligt u op uw rug op de bank, die u langzaam in de scanner schuift.
U moet heel stil blijven liggen terwijl de scanfoto’s worden gemaakt. U kunt worden gevraagd om tijdens de scan uw adem ongeveer 6 seconden in te houden. Dit vermindert uw beweging en daardoor de onscherpte van de scanbeelden.
Tijdens de scan zelf bent u alleen in de scanruimte. Het personeel kan u de hele tijd zien door een glazen raam en een videocamera, en ze kunnen met u praten. U kunt hen waarschuwen als u zich onwel of angstig voelt – u kunt om hulp vragen of uw hand opsteken.
Sommige mensen maken zich zorgen over het gevoel claustrofobisch (opgesloten) te zijn. Het scanapparaat omgeeft echter niet uw hele lichaam tegelijk en de scan is ook snel (duurt minder dan ongeveer 30 seconden), zodat de meeste mensen het OK vinden. Als u zich angstig voelt, kunt u met een medewerker van het ziekenhuis praten.
Video met dank aan Newcastle upon Tyne Hospitals NHS Foundation Trust
Wat gebeurt er na de procedure?
U kunt na de scan meestal meteen naar huis.
Terug naar boven
Wat is een positron-emissie tomografie (PET)-scan?
PET-scans kunnen, net als CT-scans, artsen helpen te bepalen welke delen van uw lichaam betrokken zijn bij lymfomen en welke niet.
Een positron-emissie tomografie (PET)-scan maakt gebruik van een radiotracer of ’tracer’ (radioactieve vorm van suiker) om de meest actieve cellen in uw lichaam zichtbaar te maken. Bij sommige vormen van lymfoom zijn de cellen zeer actief, zodat ze op een PET-scan duidelijk te zien zijn.
De radiotracer die meestal wordt gebruikt, is fluoro-deoxy-glucose (FDG). U krijgt dit via een injectie in een ader toegediend voordat u de scan ondergaat. Het FDG gaat naar de cellen in het lichaam die glucose (een suiker) gebruiken voor energie. Kankercellen (waaronder lymfomen) verbruiken veel energie en hebben dus veel glucose nodig. De radiotracer wordt opgenomen in deze kankercellen en komt daar vast te zitten. Deze cellen zijn dan als ‘hot spots’ op de scan te zien.
Bij dezelfde afspraak kunt u ook een CT-scan ondergaan. Dit wordt een PET/CT-scan genoemd.
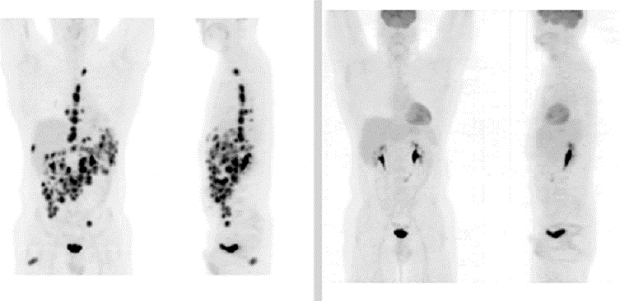
PET-scans kunnen worden gebruikt:
- vóór de behandeling om het lymfoom te stadiëren
- na een paar behandelingscycli, om artsen te helpen bij het plannen van verdere behandeling
- na een behandelingskuur, om te zien hoe goed u erop hebt gereageerd
- om uw lymfoom te beoordelen als uw medische team overweegt uw behandeling te wijzigen
- om erachter te komen of uw lymfoom is hervallen (teruggekomen), als uw symptomen zijn teruggekeerd of nieuwe zijn begonnen.
Notitie: als u na een behandeling een PET-scan nodig hebt, gebeurt dat meestal niet meteen. Er kan nog steeds een ontsteking (zwelling) zijn op de plaats waar het lymfoom zat, wat de resultaten kan verwarren. Radiologen raden meestal aan te wachten:
- ten minste 3-4 weken na het einde van een chemotherapiekuur.
- ongeveer 3 maanden na het einde van een radiotherapiekuur.
PET-scans zijn het nuttigst wanneer de lymfoomcellen zeer actief zijn, waaronder:
- Hodgkin-lymfoom
- hooggradige non-Hodgkin-lymfomen zoals diffuus groot B-cel lymfoom, Burkitt-lymfoom, lymfoblastisch lymfoom.
Terug naar boven
Wat is de procedure voor het maken van een PET-scan?
In de meeste gevallen wordt een PET-scan samen met een CT-scan gemaakt. Dit staat bekend als een PET/CT-scan. Door de beelden van beide scans te combineren, krijgt men een veel duidelijker beeld van welke delen van uw lichaam precies door het lymfoom zijn aangetast.
PET-scans worden meestal poliklinisch verricht, wat betekent dat u niet ’s nachts in het ziekenhuis hoeft te blijven. Niet alle ziekenhuizen hebben een PET-scanapparaat, dus het kan zijn dat u naar een groter centrum moet reizen om uw scan te laten maken. Anders kunt u er misschien een laten maken in een mobiele eenheid.
PET-scans duren vaak ongeveer 30-60 minuten. Omdat het zo lang duurt, kan u worden gevraagd van tevoren uw blaas te legen.
De scan is niet pijnlijk, maar u kunt het ongemakkelijk vinden om lang stil te liggen. Als u denkt dat u dit moeilijk zult vinden, vraag uw arts dan om advies over hoe u met het ongemak kunt omgaan. Het is mogelijk dat u van tevoren medicijnen moet innemen om het ongemak te verlichten.
De PET-scan zelf duurt minder dan een uur, maar meestal bent u in totaal zo’n 2-3 uur op de scanafdeling.
Inhoud geleverd door ’s werelds grootste liefdadigheidsinstelling die kankeronderzoek financiert, © Cancer Research UK Alle rechten voorbehouden
Hoe moet ik me voorbereiden?
U krijgt informatie over hoe u zich op de scan moet voorbereiden.
Het is raadzaam iets te dragen dat u warm houdt tijdens de scan.
Tot ongeveer 4-6 uur voor uw scan mag u alleen gewoon water drinken (hoewel soms zwarte koffie of thee is toegestaan – vraag dit na bij het ziekenhuispersoneel).
Het is over het algemeen veilig om op de dag van uw afspraak door te gaan met het innemen van voorgeschreven medicijnen. Als u echter medicijnen voor diabetes gebruikt, mag u op de dag zelf geen medicijnen voor diabetes innemen. U krijgt advies over wanneer u uw tabletten of insuline moet innemen.
Niet inspannende lichaamsbeweging in de 6 uur voor de scan; dit kan ervoor zorgen dat uw spieren de glucose radiotracer opnemen en kan de resultaten verwarren.
Voor uw afspraak moet u het ziekenhuispersoneel laten weten of u:
- zwanger bent of zou kunnen zijn
- borstvoeding geeft
- diabetisch bent en hoe uw diabetes wordt behandeld – u moet voor de scan advies krijgen over eten en over wanneer u uw tabletten of insuline moet innemen.
Voor de scan kunt u een contrastmiddel (kleurstof) toegediend krijgen.
U wordt dan gevraagd om metaal dat u draagt af te doen (bijvoorbeeld sieraden, een riem, uw horloge, een beugelbeha). Als u een bril draagt, kan u worden gevraagd die af te zetten.
U wordt dan gecontroleerd op uw bloedsuikerspiegel, meestal door middel van een vingerpriktest. Een canule (klein buisje) wordt dan in een ader gebracht, meestal in uw arm. De canule wordt gebruikt om u de radiotracerinjectie te geven.
U kunt een contrastmiddel als drankje krijgen.
Nadat u de radiotracer hebt gekregen, moet u gaan zitten of liggen om u te ontspannen op een rustige, slecht verlichte plaats gedurende ten minste een uur voordat u de scan krijgt. Dit geeft u voldoende tijd om de radiotracer door uw lichaam te laten reizen. Omdat u zo lang stil moet liggen, zal u meestal worden gevraagd uw blaas te legen voor het onderzoek.
Wat gebeurt er tijdens de procedure?
De PET-scanner is een grote cilinder met een bank in het midden – het lijkt een beetje op een donut.
U wordt gevraagd om tijdens de scan zo stil mogelijk te liggen. Hoewel de scan zelf niet pijnlijk is, kunt u zich ongemakkelijk voelen, vooral als u uw armen boven uw hoofd moet houden.
Tijdens de scan bent u alleen in de scanruimte. Het ziekenhuispersoneel zit achter een glazen scherm en kan u ook via een videocamera zien. U kunt met hen spreken en zij met u via een tweewegluidspreker.
Sommige mensen maken zich zorgen over het gevoel claustrofobisch (opgesloten) te zijn. Het scanapparaat omgeeft echter niet uw hele lichaam, zodat de meeste mensen het OK vinden. Als u zich angstig voelt, praat dan met iemand van het ziekenhuispersoneel.
Wat gebeurt er na de procedure?
Na de scan kunt u meestal meteen naar huis.
Let op: u moet nauw contact met zwangere vrouwen, baby’s en jonge kinderen tot 6 uur na de PET-scan vermijden. Dit komt omdat u nog wat radioactiviteit van de radiotracer in uw lichaam heeft. Na ongeveer 6 uur zou de radioactiviteit uw lichaam grotendeels moeten verlaten.
Airports hebben vaak stralingsalarmen die u zou kunnen laten afgaan. Als u binnen een paar dagen met het vliegtuig reist, kunt u uw afspraakbrief voor de scan meenemen om aan te tonen dat u onlangs een scan hebt ondergaan.
Terug naar boven
Wat is een MRI-scan (magnetic resonance imaging)?
Een MRI-scan (magnetic resonance imaging) maakt gebruik van magneten en radiogolven om gedetailleerde dwarsdoorsnedebeelden van de binnenkant van uw lichaam te maken.

U kunt een MRI-scan ondergaan voor:
- het diagnosticeren en beoordelen van lymfomen van het centrale zenuwstelsel (hersenen en ruggenmerg) of het hoofd en de nek.
U kunt een MRI-scan krijgen in plaats van een CT- of PET/CT-scan als:
- u allergisch bent voor contrastmiddelen, die vaak bij CT- en PET/CT-scans worden gebruikt
- u zwanger bent.
Terug naar boven
Wat is de procedure voor het ondergaan van een MRI-scan?
MRI-scans worden meestal poliklinisch uitgevoerd, wat betekent dat u niet ’s nachts in het ziekenhuis hoeft te blijven. Niet alle ziekenhuizen hebben een MRI-scanapparaat. Het kan zijn dat u voor de scan naar een groter ziekenhuis moet reizen.
MRI-scans kunnen 30 minuten tot meer dan een uur duren. Omdat het zo lang duurt, kan u worden gevraagd van tevoren uw blaas te legen.
De scan is niet pijnlijk, maar u kunt het ongemakkelijk vinden om lang stil te liggen.
Video met dank aan Newcastle NHS Foundation Trust
Hoe moet ik me voorbereiden?
U moet informatie krijgen over hoe u zich op de scan moet voorbereiden.
Op de dag van uw scan kunt u meestal gewoon eten en drinken. Afhankelijk van het deel van uw lichaam dat wordt gescand, kan u worden geadviseerd om tot 4 uur voor de scan niets te eten of te drinken. Het kan ook zijn dat u wordt aangeraden van tevoren veel water te drinken.
In het algemeen is het veilig om op de dag van uw afspraak door te gaan met het innemen van voorgeschreven medicijnen. Als u diabetesmedicijnen gebruikt, krijgt u advies over wanneer u uw tabletten of insuline moet innemen.
U moet:
- het personeel vertellen als u metaal in uw lichaam heeft, zoals nietjes van een eerdere operatie, metalen plaatjes die na een verwonding zijn geplaatst, een heupprothese of een pacemaker
- metaal uit uw lichaam halen (bijvoorbeeld sieraden, een riem, uw horloge, een beugelbeha, een bril).
U kunt een contrastmiddel (kleurstof) toegediend krijgen.
Als u een MRI-scan van uw hersenen laat maken, kunt u een contrastmiddel toegediend krijgen. Voordat u dit contrastmiddel krijgt, moet u worden gevraagd of u allergieën, nierproblemen of problemen met de bloedstolling hebt. Het ziekenhuispersoneel kan dan de nodige voorzorgsmaatregelen nemen.
Bij uw afspraak vraagt het scanpersoneel of u:
- zwanger bent of zwanger zou kunnen zijn
- implantaten in uw lichaam heeft, met name implantaten die ijzer bevatten (bijvoorbeeld een heupprothese of een pacemaker). U krijgt geen MRI-scan als het metaal niet compatibel is met de MRI-scanner.
- heeft u ooit een allergische reactie gehad op een contrastmiddel.
Wat gebeurt er tijdens de procedure?
De MRI-scanner is een grote cilinder met een bank in het midden ervan – het lijkt een beetje op een donut. De cilinder meet radiogolven terwijl ze door uw lichaam gaan.
De bank schuift u in de scanner. U wordt gevraagd om tijdens de scan zo stil mogelijk te liggen. Het kan ongemakkelijk voor u zijn om zo lang stil te liggen als nodig is – als u denkt dat u dit waarschijnlijk moeilijk zult vinden, vraag uw arts dan om advies over hoe u met het ongemak kunt omgaan. Misschien moet u van tevoren pijnstillende medicijnen nemen.
In een MRI-scanner liggen kan warm aanvoelen en veel lawaai veroorzaken. U kunt tijdens de scan ook trillingen en lichte bewegingen van de bank voelen. U moet oordopjes krijgen of u kunt tijdens de scan naar muziek luisteren.
U kunt zich opgesloten voelen in een MRI-scanner. Sommige mensen voelen zich claustrofobisch (opgesloten). Er is een tweewegluidspreker in het apparaat, zodat u de radiografen kunt horen en met hen kunt praten. U kunt ook een zoemer gebruiken als u het personeel wilt laten weten dat u zich angstig voelt.
Wat gebeurt er na de procedure?
Na de scan kunt u meestal meteen naar huis, maar u mag niet rijden als u een kalmerend middel of contrastmiddel heeft gehad.
Terug naar boven
Veelgestelde vragen over scans
Kan ik een scan ondergaan als ik zwanger ben of borstvoeding geef?
Het advies over scans tijdens de zwangerschap en tijdens de periode waarin u borstvoeding geeft, hangt af van het soort scan dat u laat maken.
Röntgenscans
Er bestaat een klein risico dat een ongeboren baby tijdens een röntgenscan wordt blootgesteld aan straling. Dit kan het risico op kanker in de kindertijd verhogen. Bij de meeste röntgenscans wordt echter een lage dosis straling gebruikt, zodat de risico’s zeer klein zijn.
Dokters beoordelen zorgvuldig de risico’s en voordelen van een röntgenscan bij mensen die zwanger zijn. Als een röntgenscan noodzakelijk wordt geacht, zullen zij uw baby tijdens de scan beschermen met loodafscherming.
Borstvoeding wordt over het algemeen veilig geacht na een röntgenscan.
CT-scans
Er bestaat een klein risico voor een ongeboren baby van een CT-scan, vooral tijdens het eerste trimester van de zwangerschap. Als u zwanger bent, kunt u een ander type scan ondergaan om het lymfoom te beoordelen, bijvoorbeeld een echografie of een MRI-scan (magnetic resonance imaging).
Borstvoeding wordt over het algemeen als veilig beschouwd na een CT-scan (ook als u een contrastmiddel hebt gehad). Het kan echter zijn dat u wordt geadviseerd een dag of twee daarna geen borstvoeding te geven. Volg het advies van uw artsen op.
PET-scans
PET-scans vormen een risico voor een ongeboren baby. Als u zwanger bent, kan uw arts u adviseren een ander type scan te laten maken om het lymfoom te beoordelen, bijvoorbeeld een MRI-scan (magnetic resonance imaging).
Als u borstvoeding geeft, kan u worden geadviseerd na de injectie met radiotracer enige tijd te stoppen. Volg het advies van uw artsen op.
MRI-scans
Er is geen bewijs dat MRI-scans onveilig zijn tijdens de zwangerschap. Artsen vermijden echter vaak het maken van dit soort scans tijdens het eerste trimester, wanneer de organen van de baby zich ontwikkelen.
Het contrastmiddel dat bij MRI-scans wordt gebruikt, komt slechts in uiterst kleine hoeveelheden in de moedermelk terecht. Borstvoeding brengt uw baby dus niet in gevaar.
Zijn scans pijnlijk?
De scans zijn niet pijnlijk, maar u kunt het ongemakkelijk vinden als u lange tijd stil moet liggen. Ziekenhuizen hebben vaak een aantal hulpmiddelen om het u comfortabel te maken.
Als u denkt dat u het moeilijk zult vinden om een tijd stil te liggen, vraag uw arts dan om advies over hoe u met het ongemak kunt omgaan. Misschien moet u van tevoren pijnstillende medicijnen innemen.
Worden bij scans stralingen gebruikt?
Bij sommige scans wordt straling gebruikt. Hieronder vallen röntgenscans, CT-scans, PET-scans en PET/CT-scans. Bij MRI-scans wordt geen straling gebruikt.
Straling is een soort energie. We worden elke dag blootgesteld aan lage niveaus van straling. Er zijn twee soorten straling:
- niet-ioniserend (lage energie), die afkomstig is van natuurlijke bronnen zoals bodem en water
- ioniserend (hoge energie), die door de mens is gemaakt. Dit is het soort straling dat bij sommige kankerbehandelingen wordt gebruikt. Het werkt door het maken van breuken in het DNA (genetisch materiaal) in cellen.
Ioniserende straling kan kanker veroorzaken. De stralingsniveaus waaraan u tijdens medische onderzoeken en scans wordt blootgesteld, worden echter zorgvuldig gecontroleerd en zo laag mogelijk gehouden. Dit betekent dat het risico zeer klein is.
Word ik radioactief na een scan?
Radioactief zijn betekent dat u straling afgeeft. Of u na de scan nog korte tijd radioactief bent, hangt af van het soort scan dat u laat maken.
U bent niet radioactief na:
- een röntgenscan
- een CT-scan
- een MRI-scan
Na een PET- of een PET/CT-scan bent u nog ongeveer 6 uur radioactief. U moet vermijden dat u gedurende deze tijd in de buurt bent van vrouwen die zwanger zijn.
Zijn er bijwerkingen van het gebruik van een contrastmiddel?
Het contrastmiddel tijdens een CT-scan kan u een warm gevoel geven, maar dit duurt meestal maar een paar minuten. Soms voelen mensen zich ziek na het contrastmiddel.
Als u een contrastmiddel via een injectie krijgt toegediend, kan dat soms prikken en kunt u het warm of koud krijgen op de plaats waar het contrastmiddel wordt ingespoten. Bij een jodiumhoudend contrastmiddel dat in uw arm wordt ingespoten, kunt u een warm gevoel langs uw armen voelen lopen. Dit gevoel gaat meestal snel over.
Andere veel voorkomende en kortdurende sensaties bij een injectie met jodiumcontrastmiddel zijn:
- een vreemde smaak in uw mond
- het gevoel alsof u urine laat lopen.
Een klein aantal mensen reageert allergisch op het contrastmiddel. Dit kan een jeukende huid en gezwollen knobbels in de huid veroorzaken. Zeer zelden veroorzaken contrastmiddelen een ernstiger allergische reactie, die kan leiden tot ademhalingsproblemen en zwelling van de keel. Het ziekenhuispersoneel is opgeleid om eventuele allergische reacties te behandelen.
U kunt worden gevraagd een uur eerder op uw afspraak te komen. Er zal u worden gevraagd of u ooit eerder een allergische reactie op een contrastmiddel heeft gehad. U krijgt ook andere vragen over uw algemene gezondheid om na te gaan of het veilig is om het contrastmiddel te gebruiken. Op sommige afdelingen kan u gevraagd worden om na een CT-scan nog een korte tijd in het ziekenhuis te blijven als u intraveneus contrast heeft gehad. Dit geeft het ziekenhuispersoneel de tijd om te controleren op tekenen van een allergische reactie.
Wanneer krijg ik de resultaten?
Uw arts krijgt de resultaten meestal binnen een paar dagen van het ziekenhuis en zal ze met u bespreken. Het personeel van de scanafdeling kan u de uitslag van de scan niet geven terwijl u in het ziekenhuis bent.
Ik ben bang voor de scan – wat kan ik doen?
Praat met het personeel van de scanafdeling in uw ziekenhuis als u zich zorgen maakt over een onderdeel van het ondergaan van uw scan. Zij kunnen al uw vragen beantwoorden en u misschien manieren voorstellen om met uw angst om te gaan.
Als u zich erg angstig voelt, kunt u voor de scan misschien een anti-angstmiddel krijgen. Dit komt vaker voor bij MRI dan bij andere soorten scans. Als u denkt dat een anti-angstmiddel u zou kunnen helpen, praat dan voor uw afspraak met het personeel van de scanafdeling over deze mogelijkheid.
Sommige mensen vinden dat luisteren naar een cd tijdens de scan helpt om hun gedachten van de procedure af te leiden. U kunt uw ziekenhuis vragen of u iemand mee mag nemen naar uw afspraak.
Voor sommige mensen kan het wachten op de testresultaten een bijzonder angstige tijd zijn. Hoewel het wachten lang kan aanvoelen, is het belangrijk dat artsen alle informatie verzamelen die ze nodig hebben om de beste behandeling voor u te plannen.
Terug naar boven