A szemhéj- és arcgörcsök jelentősen befolyásolhatják a beteg életminőségét, de a görcs kiváltó okának megtalálása – ez lehet myokymia, jóindulatú esszenciális blepharospasmus vagy hemifaciális görcs – kihívást jelenthet a klinikus számára. Ebben a cikkben olyan tanácsokat adunk, amelyek segíthetnek ezen néha kihívást jelentő állapotok diagnosztizálásában és kezelésében.
Áttekintés
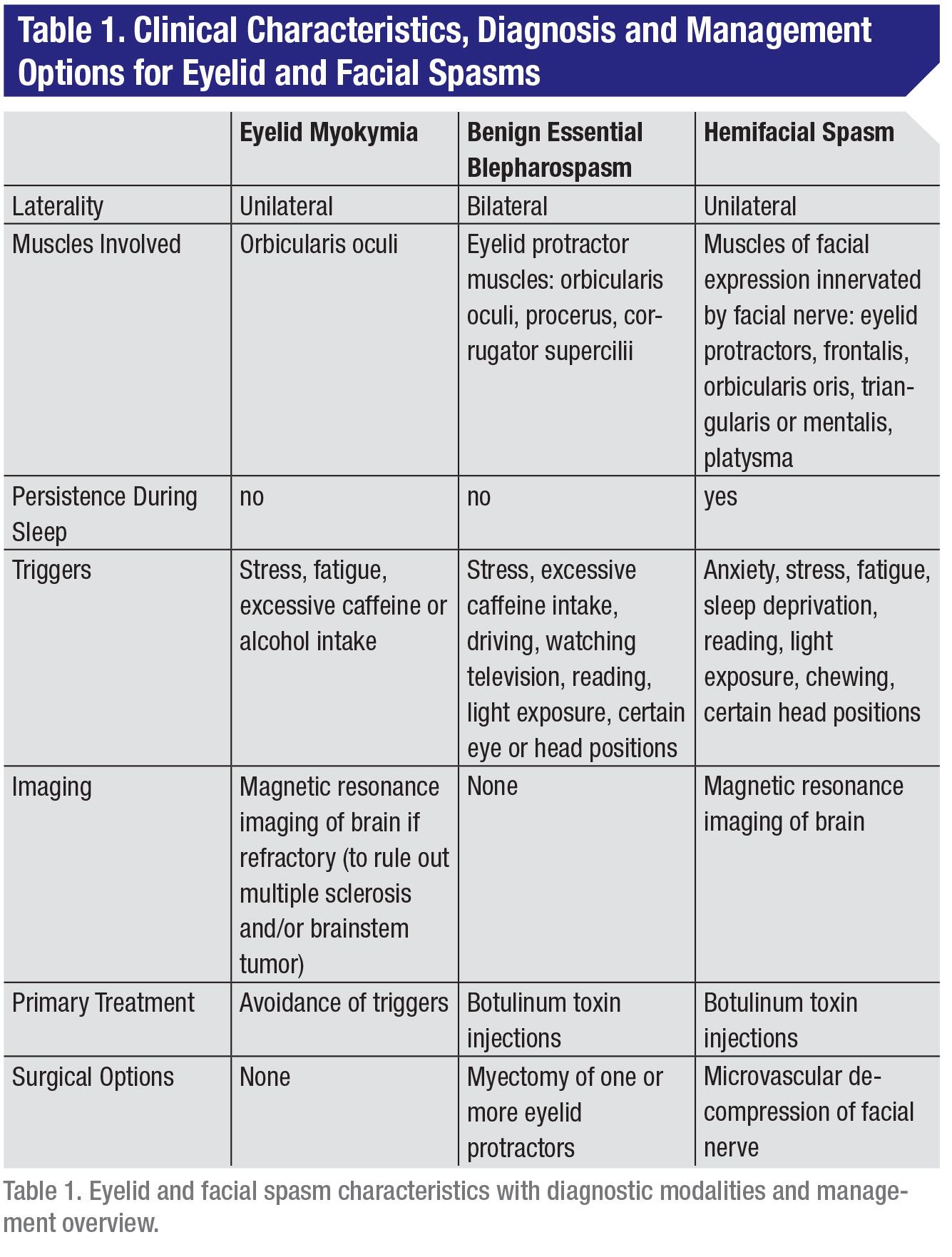
A neurológiai és szemészeti gyakorlatban a szemhéj- és arcgörcsök spektruma a legkevésbé súlyosaktól a legsúlyosabbak felé haladva a szemhéjmyomia (a szemhéj akaratlan, kis összehúzódásai), a jóindulatú esszenciális blepharospasmus (a szem részleges vagy teljes záródását okozó akaratlan görcsök) és a hemifaciális görcs (az arckifejezést irányító izmok görcsei) (1. táblázat). Ezek a rendellenességek mind önkéntelen arcmozgásokból állnak, amelyekkel a betegek nehezen tudnak megbirkózni a mindennapi életben.
Szemhéjmyokymia
A leggyakoribb önkéntelen arcmozgászavar a szemhéjmyokymia. A szemhéj myokymia a szemhéj protractorok harántcsíkolt izomrostjainak akaratlan, finom, folyamatos, hullámzó, nem szinkron összehúzódásaiból áll. Az elektrofiziológiában a szomszédos motoros egységek spontán aszinkron kisülése jellemzi, 30-70 Hertz-es frekvenciával, az egyes kisülések között 100-200 ms-os időközökkel.2,3 A szemhéj myokymia jóindulatú, önkorlátozó folyamatnak tekinthető, amely egyoldalú és szakaszos, és az alsó szemhéjat jobban érinti, mint a felső szemhéjat. Az epizódok átmeneti jellegűek, néhány naptól néhány hétig vagy hónapig tartanak, és a görcsök a nap folyamán szakaszosan, akár több órán keresztül is jelentkeznek.4
A kiváltó tényezők közé tartozik a stressz, a kimerültség, a túlzott koffeinfogyasztás vagy alkoholfogyasztás, valamint a fizikai megterhelés.5 A kezelés részeként ezen kiváltó tényezők kiküszöbölése ajánlott. A szemhéj myokymia leggyakrabban az orbicularis oculi izomra korlátozódik, de átterjedhet az arc egyik vagy mindkét oldalának további izmaira is, ebben az esetben arc myokymiának nevezik.2
Az arc myokymiát a ponsban lévő arcidegmag károsodása okozza demyelinizáló betegségek, például sclerosis multiplex vagy agytörzsi daganatok okozta kompresszió következtében. Ritkán a szklerózis multiplex vagy agytörzsi daganat előjeleként beszámoltak tartós szemhéjmyokémiáról.3 Ha az állapot krónikus, a kiváltó tényezők kiküszöbölésére refrakter, és befolyásolja a beteg életminőségét, a botulinum toxin injekciók eredményesek lehetnek a kezelésben. A botulinum toxin injekciók mechanizmusát és hatékonyságát a következő fejezetben részletesen tárgyaljuk. A fenti kezelésekre refrakter, tartósan fennálló szemhéjmyokymia felveti a fent leírtak szerinti agytörzsi elváltozás gyanúját, és indokolja a mágneses rezonanciás képalkotással történő vizsgálatot.
Benign Essential Blepharospasm
A BEB-et 1857-ben írták le először, mint a szemhéj protractor izmainak önkéntelen görcsének rendellenességét, amely részleges vagy teljes szemhéjcsukódást eredményez. A BEB előfordulási gyakorisága 1,4-13,3 eset/100 000, a nőket háromszor gyakrabban érinti, mint a férfiakat, és leggyakrabban az élet ötödik-hetedik évtizedében fordul elő.7,8 A BEB leggyakrabban sporadikus betegség, de a betegek 27 százalékánál jelentették, hogy családtagjuk dystoniában szenved, ami lehetséges genetikai komponensre utal.1
A BEB patofiziológiája nem jól ismert. Pozitronemissziós tomográfiás és funkcionális mágneses rezonancia képalkotó vizsgálatok kimutatták a pislogásért felelős izmok irányításában és szabályozásában részt vevő agyi régiók aktiválódását, beleértve a talamuszt, a striatumot, az elülső látókérget, az elsődleges motoros kéreget és a felső kisagyat7,9.Állatkísérletek kimutatták, hogy a substantia nigra dopaminkimerülése csökkenti a trigeminális pislogási reflex gátlását, ami fényre és szárazságra reagálva e reflex túlérzékenységéhez vezet.10 A BEB-t kiváltó tényezők közé tartozik a stressz, a túlzott koffeinfogyasztás, a vezetés, a tévénézés, az olvasás, az erős fény, a szennyezett levegő, a szél, a zaj, valamint bizonyos szem- és fejmozgások.11,12
A BEB klinikai megjelenése egy vagy több szemhéjnyújtó izom, köztük az orbicularis oculi, a procerus és a corrugator izmok kétoldali akaratlan görcseiből áll, a tünetek az enyhén fokozott pislogási sebességtől az erőteljes szemhéjcsukódásig terjednek, ami funkcionális vakságot eredményezhet.1 A BEB tünetei alvás közben nem maradnak fenn, és ez egy progresszív állapot, amelyben idővel további izmok is érintettek lesznek.7 A betegek egy alcsoportjánál előfordulhat közép- vagy alsó arcizomgörcs, ezt az állapotot Meige-szindrómának nevezik.1 A betegek egy további alcsoportjánál kialakulhat a szemhéjnyitás apraxiája, amelyben a szemhéjprotraktorok és -retraktorok közötti együttes gátlás megszűnik, ami izomgörcs hiányában a szemhéjak kinyitásának nem paralitásos képtelenségét eredményezi.1
A betegek gyakran panaszkodnak a fotofóbia szenzoros tünetére is. A fotofóbia feltételezett mechanizmusai közé tartozik a szimpatikusan fenntartott fájdalomzavar, amely esetében a felső nyaki ganglion superior blokkolása korábbi beszámolók szerint enyhülést hozott.11 A fotofóbia ellenőrzésére szolgáló további kezelési lehetőségek közé tartozik a fotokromatikus moduláció FL-41 színezett lencsékkel vagy a folyadéktartályban fluoreszceint tartalmazó szklerális kontaktlencsékkel, amelyek mindkettő növeli a BEB betegek által tolerált fényintenzitást.13
A BEB választandó kezelése a botulinum toxin injekció az érintett szemhéjprotraktor izmokba. A botulinum toxin gátolja az acetilkolin felszabadulását a neuromuszkuláris csomópont preszinaptikus termináljából, blokkolva ezzel az injektált izom összehúzódási képességét. A botulinum toxinnak hét szerotípusa létezik (A-tól G-ig). Az A és B típusok az Egyesült Államok Élelmiszer- és Gyógyszerügyi Hivatala által az Egyesült Államokban klinikai alkalmazásra engedélyezettek. Az onabotulinumtoxinA-t (Botox) az FDA 1989-ben hagyta jóvá a BEB kezelésére, és ez a leggyakrabban használt készítmény, bár az incobotulinumtoxinA, abobotulinumtoxinA és a rimabotulinumtoxinB is engedélyezett.14 Az injekciókat körülbelül három-négy havonta kell beadni.11 Az FDA 1,25-2,5 egység kezdeti adagot javasol, amelyet minden érintett helyre fecskendeznek, a maximális adag 15 egység és oldalanként három injekciós hely.14 Felmérések azonban azt mutatták, hogy a szemészeti sebészek a BEB-t átlagosan 22,5 ±9,5 egység kezdeti dózissal kezelik.14
Tipikusan minden szem körül öt-nyolc helyet injektálnak, és minden egyes helyre legfeljebb 0,1 ml botulinum toxint fecskendeznek, hogy megakadályozzák a gyógyszer diffúzióját a szomszédos izmokba.12 A klinikusoknak ügyelniük kell arra, hogy a felső szemhéjakon az orbicularis oculi izom pretarsalis részének kezelésekor medialisan és laterálisan injektáljanak, hogy elkerüljék a levator palpebrae superioris izomba történő injekciózást, ami ptózist eredményezhet. Hasonlóképpen, az alsó szemhéjban az injekciókat centrálisan és laterálisan végzik, hogy elkerüljék az inferior oblique injekciót, amely diplopiát eredményezne. A botulinum toxin injekciók mellékhatásainak előfordulási gyakorisága a BEB betegek esetében a jelentések szerint körülbelül 20 százalék, beleértve az ekchymózist az injekció helyén, szemszárazságot, könnyezést, idegen test érzést, lagophthalmust, diplópiát és ptózist.7 .
A BEB kezelésében alkalmazott egyéb gyógyszerek közé tartoznak az antipszichotikumok, antiepileptikumok, anxiolitikumok, antidepresszánsok, antihisztaminok, nyugtatók és stimulánsok, bár egyiknek sem bizonyult hosszú távú hatékonysága.15 Különösen a dopamin-agonisták és a dopaminfelvétel-gátlók bizonyultak hatékonynak a szemhéjgörcsök csökkentésében, tekintettel arra, hogy a dopaminhiányt a BEB patogenezisében feltételezik.11 A metilfenidát, amely blokkolja a dopamin és a noradrenalin preszinaptikus visszavételét, bizonyítottan csökkenti a szemhéjgörcsöket és a fogyatékossági pontszámot.11 A BEB-betegek részleges választ mutattak a gamma-aminovajsav-agonistákra, például a benzodiazepinekre, de alkalmazásukat korlátozza az álmosság mellékhatása.11
Ha a BEB refrakter a gyógyszeres kezelésre, vagy a beteg nem tolerálja a botulinum toxin injekciókat, megfontolható a sebészeti beavatkozás myectomiával. Ennek az eljárásnak az elsődleges célja a görcs súlyosságának csökkentése és a botulinuminjekciók között szükséges időintervallum növelése.11 A sebészi myectomia során egy vagy több protractorizmot reszekálnak. A korlátozott myectomia a felső szemhéjban lévő orbicularis oculi izomnak csak egy részének reszekcióját jelenti, szemben a kiterjesztett myectomiával, amely során a corrugator supercilii és a protractor is eltávolításra kerül.15
A műtét káros hatásai közé tartozik a rossz kozmézis és a további műtétek szükségessége. A műtéti myectomiát követően a tünetek kiújulása hat hónap elteltével az esetek 30-50%-ában fordul elő.12 Egy alternatív eljárás az arcideg átmetszése, amely hatékonyan denerválja a szemhéj protractorokat, de másodlagosan az arcideg bénulásához vezet, ezért ritkán alkalmazzák.15

Hemifacialis spasmus
A HFS végül az arcideg által innervált arckifejező izmok görcsével járó egyoldalú, önkéntelen arcmozgászavar. A becsült előfordulási gyakoriság a minnesotai és norvégiai vizsgálatok alapján körülbelül 10 eset/100 000.16,17 A HFS általában az élet negyedik vagy ötödik évtizedében fordul elő, a nők két-háromszor gyakrabban érintettek, mint a férfiak, az ázsiai népesség pedig gyakrabban érintett, mint a kaukázusiak.18 A betegek akár egyharmada számol be a HFS-t súlyosbító tényezőkről, beleértve a szorongást, stresszt, fáradtságot, alváshiányt, olvasást, fényhatást, rágást vagy bizonyos fejtartást.18 A HFS-t gyakran tévesen funkcionálisnak vagy pszichogénnek (az esetek 38 százalékában), tic-nek (29 százalékban) és arcidegbénulásnak (9 százalékban) diagnosztizálják.19 A klinikai megjelenés az orbicularis oculi kezdeti görcseivel jár, amelyek fokozatosan előrehaladnak vagy idővel átterjednek az arc egyik felének más izmaira, például a frontalis, orbicularis oris, triangularis vagy mentalis, sőt a platysma izomra is.7,18 A HFS tünetei alvás közben is fennállhatnak, míg a BEB tünetei nem.
A HFS patofiziológiája az arcidegnek az agytörzsből való gyökérkilépési zónájában (REZ) történő kompressziójával jár, amelyet először 1947-ben írtak le.20 A kompressziót okozhatják aberráns erek, beleértve az elülső alsó kisagyi artéria, a hátsó alsó kisagyi artéria, az arteria basilaris, az arteria vertebralis; arteriovenosus malformációk; és nagyon ritkán tumorok, például akusztikus schwannomák, meningeomák, fültőmirigy-tumorok és pilocytás astrocytomák.7 Bár a HFS diagnózisa elsősorban klinikai, az arcideg kompressziójának kizárása érdekében a fentiekben leírtak szerint mindig MRI-t kell végezni. Elektromiográfiás vizsgálatot is el lehet végezni az arcideg szomszédos rostjai közötti impulzusok patognomikus laterális terjedési válaszának (“ephaptikus transzmisszió”) kimutatására.20
A HFS kezelésének fő pillére a botulinum toxin injekciók, a BEB esetében fentebb leírtak szerint. HFS esetén az arc érintett oldalán öt-tíz helyen adnak injekciót, az onabotulinumtoxinA teljes dózisa kezelésenként 10 és 34 egység között mozog.20 A HFS végleges kezelése az idegsebészeti mikrovaszkuláris dekompresszió (MVD) az arcideg kompressziójának enyhítésére a REZ-nél. Korábbi tanulmányokban a HFS miatt MVD-n átesett betegek körülbelül 95 százaléka ért el jó vagy akár kiváló eredményeket, a mellékhatások között 19 százalékban arcidegbénulás, 7 százalékban halláscsökkenés és 2,8 százalékban alsó koponyaidegbénulás szerepelt.21 Tekintettel az idegsebészeti beavatkozás invazivitására és az azzal járó kockázatokra, rendkívül fontos, hogy a betegekkel őszintén megbeszéljük az MVD és a botulinum toxin injekció vagy a kettő kombinációjának kockázatait és előnyeit a HFS kezelésében.
A hemifaciális görcs végleges kezelése az idegsebészeti mikrovaszkuláris dekompresszió (MVD) az arcideg kompressziójának enyhítésére a gyökér kilépési zónájában.
Végeredményben a szemhéj- és arcgörcsök az önkéntelen arcmozgászavarok spektrumát képviselik, amelyek súlyos hatással lehetnek a betegek életminőségére és pszichológiai jólétére. Míg a kezelés során a kiváltó tényezők elkerülése ajánlott, a botulinum toxin injekciók első vonalbeli kezelésként jelentek meg, különösen a BEB és a HFS esetében. A BEB és a HFS sebészeti terápiája azonban a refrakter esetekben vagy a botulinum toxin injekciókat nem toleráló betegek esetében alkalmazható. Tekintettel e rendellenességek gyakori téves diagnózisára, fontos, hogy az orvosok tisztában legyenek a leggyakoribb tünetekkel, hogy ezeket a betegeket további értékelés és kezelés céljából neurológushoz vagy szemészhez kapcsolják. REVIEW
Dr. Gervasio a Wills Szemkórház szemészeti rezidense. Dr. Moster a Wills neuro-szemészeti szolgálatának kezelőorvosa, valamint a philadelphiai Thomas Jefferson Egyetem neurológus és szemész professzora. A philadelphiai Einstein Medical Center neuro-ophthalmológiai tanszékvezetője.
1. Hwang CJ, Eftekhari K. Benign essential blepharospasmus: Mit tudunk és mit nem. Int Ophthalmol Clin 2018;58:1:11-24.
2. Miller NR. Szemhéj myokymia. Surv Ophthalmol 2011;56:3:277-8.
3. Barmettler A, Dinkin MJ, Lelli GJ. Szemhéj myokymia: Nem mindig jóindulatú. Orbit 2011;30:6:289-90.
4. Jordan DR, Anderson RL, Thiese SM. Kezelhetetlen orbicularis myokymia: Kezelési alternatívák. Ophthalmic Surg 1989;20:4:280-3.
5. Horowitz SH. Hemifaciális spasmus és facialis myokymia: Elektrofiziológiai leletek. Muscle Nerve 1987;10:422-427.
6. Mackenzie W. Intenzív és hosszan tartó fotofóbia és blepharospasmus esete, melyet kloroform belégzése enyhített. Med Chir Trans 1857;40:175-178.
7. Ozzello DJ, Giacometti JN. Botulinum toxinok az esszenciális blepharospasmus és a hemifaciális spasmus kezelésére. Int Ophthalmol Clin 2018;58:1:49-61.
8. Bradley EA, Hodge DO, Bartley GB. Jóindulatú esszenciális blepharospasmus a minnesotai Olmsted megye lakosai körében, 1976-1995: Egy epidemiológiai vizsgálat. Ophthal Plast Reconstr Surg 2003;19:177-181.
9. Baker RS, Andersen AH, Morecraft RJ, et al. Funkcionális mágneses rezonancia képalkotó vizsgálat jóindulatú esszenciális blepharospasmusban szenvedő betegeknél. J Neuroophthalmol 2003;23:11-15.
10. Schicatano EJ, Basso MA, Evinger C. Állati modell magyarázatot ad a jóindulatú esszenciális blepharospasmus koponyadystonia eredetére. J Neurophysiol 1997;77:2842-2846.
11. Yen MT. Fejlemények a jóindulatú esszenciális blepharospasmus kezelésében. Curr Opin Ophthalmol 2018;29:440-44.
12. Coscarelli JM. Esszenciális blepharospasmus. Semin Ophthalmol 2010;25:3:104-8.
13. Herz NL, Yen MT. A szenzoros fotofóbia modulációja esszenciális blepharospasmusban kromatikus lencsékkel. Ophthalmology 2005;112:2208-2211.
14. Broadbent TJ, Wesley RE, Mawn LA. A jelenlegi blepharospasmus kezelési szokások felmérése szemészeti sebészek körében. Ophthalmic Plast Reconstr Surg 2016;32:1:24-7.
15. Ben Simon GJ, McCann JD. Jóindulatú esszenciális blepharospasmus. Int Ophthalmol Clin 2005;45:49-75.
16. Auger RG, Whisnant JP. Hemifaciális spasmus Rochesterben és Olmsted megyében, Minnesota államban, 1960 és 1984 között. Arch Neurol 1990;47:1233-34.
17. Nilsen B, Le KD, Dietrichs E. A hemifaciális spasmus prevalenciája a norvégiai Oslóban. Neurology 2004;63:1532-33.
18. Lefaucheur JP, Daamer NB, Sangla S, Guerinel CL. A primer hemifaciális spasmus diagnózisa. Neurochiurgie 2018;64:2:82-86.
19. Martinez AR, Nunes MD, Immich ND, et al. A hemifaciális spasmus téves diagnózisa gyakori esemény az alapellátásban. Arq Neuropsiquiatr 2014;72:119-22.
20. Campbell E, Keedy C. Hemifaciális görcs: Megjegyzés két eset etiológiájáról. J Neurosurg 1947;4:342-47.
21. Huh R, Han IB, Moon JY, et al. Mikrovaszkuláris dekompresszió hemifaciális görcs esetén: A műtéti szövődmények elemzése 1582 egymást követő betegnél. Surg Neurol 2008;69:153-57.