Overzicht
Frontale kwabbesmettingen zijn een veel voorkomende vorm van epilepsie, een neurologische aandoening waarbij clusters van hersencellen abnormale signalen uitzenden en epileptische aanvallen veroorzaken. Deze soorten aanvallen komen voort uit de voorkant van de hersenen.
Aangeboren hersenweefsel, infectie, letsel, beroerte, tumoren of andere aandoeningen kunnen ook frontale kwab aanvallen veroorzaken.
Omdat de frontale kwab groot is en belangrijke functies heeft, kunnen frontale kwab aanvallen ongewone symptomen produceren die verband lijken te houden met psychiatrische problemen of een slaapstoornis. Ze treden vaak op tijdens de slaap.
Medicijnen kunnen frontaalkwabaanvallen meestal onder controle houden, maar een operatie of een elektrisch stimulatie-apparaat kunnen opties zijn als anti-epileptica niet effectief zijn.
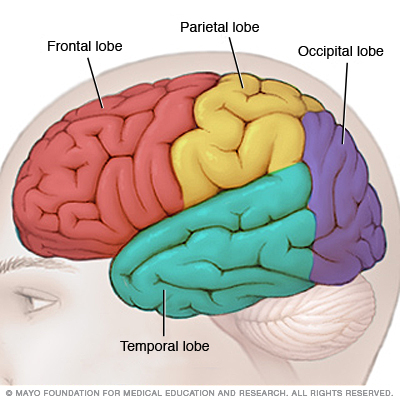
Elke kant van uw hersenen bevat vier kwabben. De frontale kwab is belangrijk voor cognitieve functies en controle van vrijwillige bewegingen of activiteiten. De pariëtale kwab verwerkt informatie over temperatuur, smaak, tastzin en beweging, terwijl de occipitale kwab hoofdzakelijk verantwoordelijk is voor het gezichtsvermogen. De temporale kwab verwerkt herinneringen en integreert deze met sensaties van smaak, geluid, zicht en tast.
Symptomen
Frontale kwabaanvallen duren vaak minder dan 30 seconden. In sommige gevallen treedt onmiddellijk herstel op.
Tekenen en symptomen van frontaalkwab aanvallen kunnen zijn:
- Hoofd- en oogbewegingen naar één kant
- Volledige of gedeeltelijke reactiviteit of moeite met spreken
- Explosief geschreeuw, inclusief godslastering, of gelach
- Aorme lichaamshouding, zoals één arm uitstrekken terwijl de andere buigt, alsof de persoon poseert als een schermer
- Repetitieve bewegingen, zoals schommelen, trappen op de fiets of bekkenstoten
Wanneer naar de dokter
Ga naar de dokter als u tekenen of symptomen van een epileptische aanval hebt. Bel 112 of roep medische spoedhulp in als u iemand ziet met een aanval die langer dan vijf minuten duurt.
Oorzaken
Frontale kwabaanvallen, of frontale kwab epilepsie, kunnen worden veroorzaakt door afwijkingen – zoals tumoren, beroerte, infectie of traumatisch letsel – in de frontale kwabben van de hersenen.
Frontale kwab epilepsie wordt ook geassocieerd met een zeldzame erfelijke aandoening genaamd autosomaal dominante nachtelijke frontale kwab epilepsie. Als een van uw ouders deze vorm van epilepsie heeft, heeft u 50 procent kans om het abnormale gen dat deze aandoening veroorzaakt te erven en de ziekte zelf te ontwikkelen.
Voor ongeveer de helft van de mensen die frontale kwab epilepsie hebben, blijft de oorzaak onbekend.
Complicaties
- Status epilepticus. Frontale kwab aanvallen, die meestal in clusters voorkomen, kunnen deze gevaarlijke aandoening uitlokken waarbij de epileptische aanvallen veel langer duren dan normaal. Beschouw aanvallen die langer dan vijf minuten duren als een medisch noodgeval, en zoek onmiddellijk hulp.
- Letsel. De bewegingen die tijdens frontale kwabaanvallen worden gemaakt, kunnen soms leiden tot letsel bij de persoon die de aanval heeft. Aanvallen kunnen ook leiden tot ongelukken en verdrinking.
- Plotselinge onverklaarbare dood bij epilepsie (SUDEP). Om onbekende redenen hebben mensen die epileptische aanvallen hebben een groter dan gemiddeld risico om onverwacht te overlijden. Mogelijke factoren zijn hart- of ademhalingsproblemen, mogelijk gerelateerd aan genetische afwijkingen. Het zo goed mogelijk onder controle houden van aanvallen met medicijnen lijkt de beste preventie voor SUDEP.
- Depressie en angst. Beide komen veel voor bij mensen met epilepsie. Kinderen hebben ook een hoger risico op het ontwikkelen van attention-deficit/hyperactivity disorder.
Diagnose
Frontale kwab epilepsie kan moeilijk te diagnosticeren zijn omdat de symptomen kunnen worden verward met psychiatrische problemen of slaapstoornissen, zoals nachtelijke terrors. Het is ook mogelijk dat sommige aanvalseffecten die in de frontale kwab worden aangetroffen, het gevolg zijn van aanvallen die in andere delen van de hersenen beginnen.
Uw arts zal uw symptomen en medische voorgeschiedenis bekijken en u een lichamelijk onderzoek geven. U kunt ook een neurologisch onderzoek ondergaan, waarbij wordt gekeken naar:
- Spierkracht
- Zintuiglijke vaardigheden
- Horen en spreken
- Zicht
- Coordinatie en evenwicht
Uw arts kan u de volgende onderzoeken voorstellen.
-
Hersenscans. Beeldvorming van de hersenen, meestal MRI, kan de bron van frontale kwabaanvallen aan het licht brengen. Een MRI-scan maakt gebruik van radiogolven en een krachtig magnetisch veld om gedetailleerde beelden te maken van de zachte weefsels waaruit de hersenen zijn opgebouwd.
Bij een MRI-scan moet u op een smal palet gaan liggen dat in een lange buis schuift. Het onderzoek duurt vaak ongeveer een uur. Sommige mensen voelen zich claustrofobisch in MRI-machines, hoewel het onderzoek zelf pijnloos is.
- Elektro-encefalogram (EEG). Een EEG controleert de elektrische activiteit in uw hersenen via een reeks elektroden die op uw hoofdhuid zijn bevestigd. EEG’s zijn vaak nuttig bij het diagnosticeren van sommige vormen van epilepsie, maar de resultaten kunnen normaal zijn bij frontale kwab epilepsie.
- Video EEG. Video EEG wordt meestal uitgevoerd tijdens een overnachting in een slaapkliniek. Zowel een videocamera als een EEG monitor lopen de hele nacht. Artsen kunnen dan vergelijken wat er fysiek gebeurt wanneer u een aanval hebt met wat er op het EEG verschijnt tijdens de aanval.
Behandeling
In het afgelopen decennium zijn de behandelingsmogelijkheden voor frontale kwabaanvallen toegenomen. Er zijn nieuwere soorten anti-seizuurmedicijnen en diverse chirurgische ingrepen die kunnen helpen als de medicijnen niet werken.
Medicijnen
Alle anti-seizuurmedicijnen lijken even goed te werken bij het onder controle houden van frontale kwabaanvallen, maar niet iedereen wordt aanvalsvrij van medicijnen. Uw arts kan verschillende soorten anti-seizuurmedicijnen proberen of u een combinatie van medicijnen laten nemen om uw aanvallen onder controle te houden. Onderzoekers blijven zoeken naar nieuwe en effectievere medicijnen.
Chirurgie
Als uw aanvallen niet onder controle kunnen worden gebracht met medicijnen, kan een operatie een optie zijn. Bij een operatie worden de gebieden in de hersenen waar de aanvallen optreden, nauwkeurig bepaald.
Twee nieuwere beeldvormingstechnieken – single-photon emission computerized tomography (SPECT) en subtraction ictal SPECT coregistered to MRI (SISCOM) – kunnen helpen bij het identificeren van het gebied dat aanvallen genereert.
Een andere beeldvormingstechniek, bekend als brain mapping, wordt vaak gebruikt vóór een epilepsie-operatie. Bij het in kaart brengen van de hersenen worden elektroden in een bepaald deel van de hersenen geïmplanteerd en wordt met behulp van elektrische stimulatie bepaald of dat gebied een belangrijke functie heeft, wat een operatie in dat gebied zou uitsluiten. Daarnaast wordt functionele MRI (fMRI) gebruikt om het taalgebied van de hersenen in kaart te brengen.
Als u wordt geopereerd voor uw frontale kwab aanvallen, zult u na de operatie waarschijnlijk anti-seizure medicatie nodig blijven hebben, zij het mogelijk in een lagere dosis.
Operatie voor epilepsie kan het volgende inhouden:
- Verwijdering van het brandpunt. Als uw aanvallen altijd op één plaats in uw hersenen beginnen, kan het verwijderen van dat kleine deel van het hersenweefsel uw aanvallen verminderen of elimineren.
- Het isoleren van het brandpunt. Als het deel van de hersenen dat aanvallen veroorzaakt te vitaal is om te verwijderen, kunnen chirurgen een reeks sneden maken om dat deel van de hersenen te isoleren. Dit voorkomt dat de aanvallen zich verplaatsen naar andere delen van de hersenen.
- Stimuleren van de nervus vagus. Hierbij wordt een apparaatje geïmplanteerd – vergelijkbaar met een pacemaker – om de nervus vagus te stimuleren. Deze procedure vermindert meestal het aantal aanvallen.
- Reageren op een aanval. Een responsieve neurostimulator is een nieuwer type geïmplanteerd apparaat. Het wordt alleen geactiveerd wanneer u een aanval begint te krijgen, en het stopt de aanval.
- Diepe hersenstimulatie (DBS). Bij deze nieuwere procedure wordt een elektrode in uw hersenen geïmplanteerd die is verbonden met een stimulerend apparaat, vergelijkbaar met een pacemaker, dat onder de huid van uw borstkas wordt geplaatst. Het apparaat zendt signalen naar de elektrode om signalen te stoppen die een aanval uitlokken.
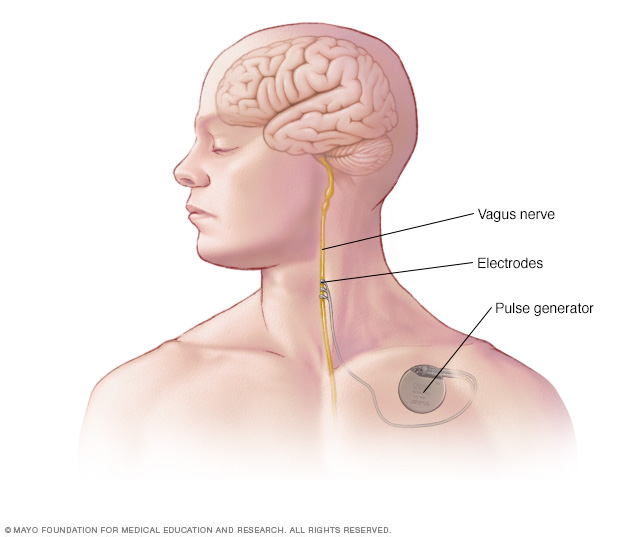
Bij nervus vagus-stimulatie stimuleren een geïmplanteerde pulsgenerator en looddraad de nervus vagus, wat leidt tot stabilisatie van abnormale elektrische activiteit in de hersenen.
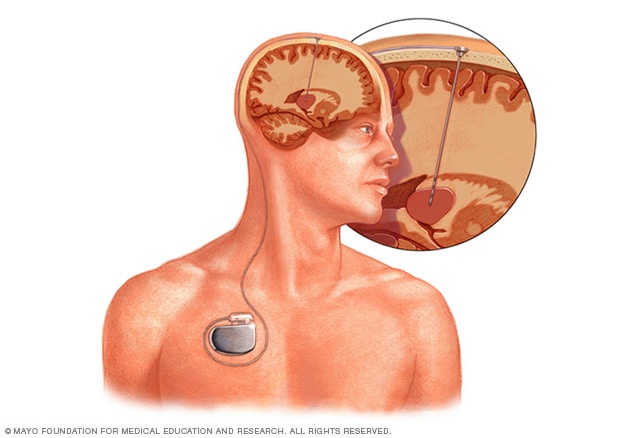
Diepe hersenstimulatie houdt in dat een elektrode diep in uw hersenen wordt geïmplanteerd. De hoeveelheid stimulatie die de elektrode afgeeft, wordt geregeld door een pacemakerachtig apparaat dat onder de huid in uw borstkas wordt geplaatst. Een draad die onder uw huid loopt, verbindt het apparaat met de elektrode.
Levensstijl en huismiddeltjes
Sommige aanvallen kunnen worden uitgelokt door alcoholgebruik, roken en, vooral, slaapgebrek. Er zijn ook aanwijzingen dat ernstige stress aanvallen kan uitlokken, en dat aanvallen zelf stress kunnen veroorzaken. Door deze triggers waar mogelijk te vermijden, kunnen aanvallen beter onder controle worden gehouden.
Alternatieve geneeskunde
Sommige mensen met veel voorkomende neurologische aandoeningen, waaronder epileptische aanvallen, wenden zich tot complementaire en alternatieve geneeswijzen, zoals:
- Kruidengeneesmiddelen
- Acupunctuur
- Psychotherapie
- Mind-body technieken
- Homeopathie
Onderzoekers onderzoeken deze therapieën, in de hoop hun veiligheid en effectiviteit vast te stellen, maar goed bewijs ontbreekt meestal nog. Er is enig bewijs dat een strikt vet- en koolhydraatarm (ketogeen) dieet effectief zou kunnen zijn, vooral voor kinderen.
Veel mensen met epilepsie gebruiken kruidenremedies. Er is echter weinig bewijs voor hun effectiviteit, en sommige kunnen een verhoogd risico op aanvallen veroorzaken.
Marijuana (cannabis) is een van de meest gebruikte kruidenremedies voor de behandeling van epilepsie, maar het meeste bewijs toont niet aan dat het helpt. Er zijn echter weinig gegevens beschikbaar en het onderzoek naar het nut ervan is nog gaande. Laat het uw arts weten als u cannabis gebruikt.
De Food and Drug Administration reguleert geen kruidenproducten, en ze kunnen interageren met andere anti-epileptica die u neemt, waardoor uw gezondheid in gevaar komt. Praat met uw arts voordat u kruiden of voedingssupplementen voor uw aanvallen gebruikt.
Coping en ondersteuning
Sommige mensen die epilepsie hebben, schamen zich voor hun aandoening of zijn er gefrustreerd over. Frontaalkwab aanvallen kunnen vooral gênant zijn als ze gepaard gaan met luide uitspraken of seksuele bewegingen.
Voeders van kinderen met frontaalkwab aanvallen kunnen informatie, middelen en emotionele verbindingen vinden bij steungroepen om hun kinderen en zichzelf te helpen. Counseling kan ook nuttig zijn. Volwassenen met epilepsie kunnen ook steun vinden via persoonlijke en online groepen.
Voorbereiding op een afspraak
U zult waarschijnlijk eerst uw huisarts zien, die u mogelijk doorverwijst naar een neuroloog.
Wat u kunt doen
Vraag een familielid of vriend om met u mee te gaan naar de dokter om u te helpen de informatie die u krijgt te onthouden.
Maak een lijst van:
- Uw symptomen, zelfs die symptomen die niets te maken lijken te hebben met de reden waarom u de afspraak heeft gemaakt, wanneer ze begonnen zijn en hoe vaak ze voorkomen
- Alle medicijnen, vitamines en supplementen die u gebruikt, inclusief de dosering
- Vragen die u uw arts kunt stellen
Enkele vragen die u kunt stellen zijn:
- Wat is waarschijnlijk de oorzaak van mijn symptomen of aandoening?
- Zal ik waarschijnlijk meer aanvallen krijgen? Zal ik verschillende soorten aanvallen krijgen?
- Welke tests heb ik nodig? Vereisen ze een speciale voorbereiding?
- Welke behandelingen zijn beschikbaar en welke raadt u aan?
- Ik heb andere medische problemen. Hoe kan ik deze samen behandelen?
- Is een operatie mogelijk?
- Zal ik beperkingen hebben bij mijn activiteiten? Mag ik nog autorijden?
- Zijn er brochures of ander gedrukt materiaal dat ik kan krijgen? Welke websites beveelt u aan?
Wat kunt u van uw arts verwachten?
Uw arts zal u waarschijnlijk vragen stellen, zoals:
- Heeft u vóór de aanvallen ongewone gewaarwordingen opgemerkt?
- Hoe vaak komen de aanvallen voor?
- Kunt u een typische aanval beschrijven?
- Hoe lang duren de aanvallen?
- Komen de aanvallen in clusters voor?
- Zien ze er allemaal hetzelfde uit of zijn er verschillende gedragingen van de aanvallen die u of anderen hebben gezien?
- Heeft u aanvallen opgemerkt die triggers zijn, zoals ziekte of slaapgebrek?
- Heeft iemand in uw naaste familie ooit aanvallen gehad?